2種全子宮切除術對子宮肌瘤患者性功能和卵巢功能的影響對比
丁曉芳 周海燕
子宮肌瘤是一種常見的婦科良性腫瘤,若治療不規范,可能引起不育不孕,且對其身心健康造成影響[1]。目前對該疾病的最佳治療方式為手術,但手術術式較多,譬如全子宮切除術、次全子宮切除術等。手術是一種創傷性和侵入性的操作,雖能解除病灶,改善癥狀,但也對患者的身心造成影響。開腹全子宮切除術是治療子宮腫瘤及部分附件疾病等婦科疾病的經典術式,但該術式對機體創傷較大,術后恢復所需時間較長且并發癥的發生率較高[2]。而腹腔鏡全子宮切除術是一種微創手術,其對機體的創傷較小,術后恢復快且并發癥較少[3]。本研究通過分析腹腔鏡全子宮切除術和開腹全子宮切除術對子宮肌瘤患者性功能和卵巢功能的影響,從而指導臨床選擇合適的手術術式,現報告如下。
1 資料與方法
1.1 一般資料
選取2017年3月至2018年9月我院收治的子宮肌瘤患者60例為研究對象。納入標準:經B超和婦科檢查確診為子宮肌瘤;患者行全子宮切除術;自愿參與本研究并簽署知情同意書。排除標準:合并嚴重肝、腎、心等臟器性疾病者;具有手術禁忌指征者;精神異常或意識模糊者;患有惡性腫瘤者。根據其手術方法不同分成觀察組和對照組,各組30例。觀察組年齡30~56歲,平均(41.48±4.23)歲;病程8~18個月,平均(11.43±1.36)個月;平均孕次(3.54±0.96)次;平均產次(2.11±0.43)次。對照組年齡30~56歲,平均(41.84±4.35)歲;病程8~18個月,平均(11.73±1.57)個月;平均孕次(3.83±1.03)次;平均產次(2.24±0.52)次。2組年齡、病程、孕次和產次等一般資料相比,差異均無統計學意義(P>0.05),具有可比性。
1.2 方法
對照組采用開腹全子宮切除術治療,患者取仰臥位并行全身麻醉,切開腹壁,打開腹腔,將卵巢固有韌帶、雙輸卵管系膜和雙圓韌帶切斷,并將膀胱向下推,使子宮暴露,后處理雙側子宮主骶韌帶和血管。子宮沿著穹窿切除,后經腹部取出,縫合陰道斷端,常規關閉腹腔。觀察組采用腹腔鏡全子宮切除術治療,患者取截石位,行全身麻醉,留置尿管,于臍上緣1 cm處取一孔,建立CO2氣腹,置入腹腔鏡觀察腹腔內情況,并指導在左側下腹及髂前上棘和麥氏點各做一孔,置入手術器械,在陰道內置入舉宮器械,使宮頸充分暴露,分次鉗夾輸卵管系膜、雙圓韌帶和卵巢固有韌帶以電凝切除,打開膀胱反折腹膜,將膀胱向下推,分離宮旁組織,使子宮血管暴露,處理子宮血管,后分次鉗夾兩側主骶韌帶,并將其電凝切斷,子宮沿著穹窿切除,后經陰道取出。
1.3 觀察指標
術后隨訪3個月,觀察2組患者手術時間、術中出血量、術后肛門排氣時間和住院時間等手術相關指標;在患者術前和術后3個月分別于患者經期2~5 d,取其清晨空腹肘部靜脈血5 ml,2 500 r/min離心5 min,分離血清待測。采用全自動化學分析儀以電化學發光法測定患者黃體生成素(LH)、促卵泡激素(FSH)和雌二醇(E2)等性激素水平,以評估患者的卵巢功能。采用女性性功能量表評估患者性功能,該量表通過性高潮、性喚起、性欲、陰道潤滑程度、性生活滿意度以及性交疼痛等6個維度對患者的性功能進行評估,評分越高,表示性功能越好。采用生活質量綜合評定問卷(GQOL-74)通過物質生活、軀體功能、社會功能和心理功能4個維度評估患者術前和術后3個月的生活質量,評分越高表示生活質量越好。
1.4 統計學方法
采用SPSS20.0統計軟件進行數據處理分析,定量資料以均數±標準差表示,采用t檢驗,以P<0.05表示差異有統計學意義。
2 結果
2.1 2組患者手術相關指標對比
觀察組患者手術時間、術后肛門排氣時間和住院時間均較對照組短,且術中出血量較對照組少,差異有統計學意義(P<0.05),見表1。

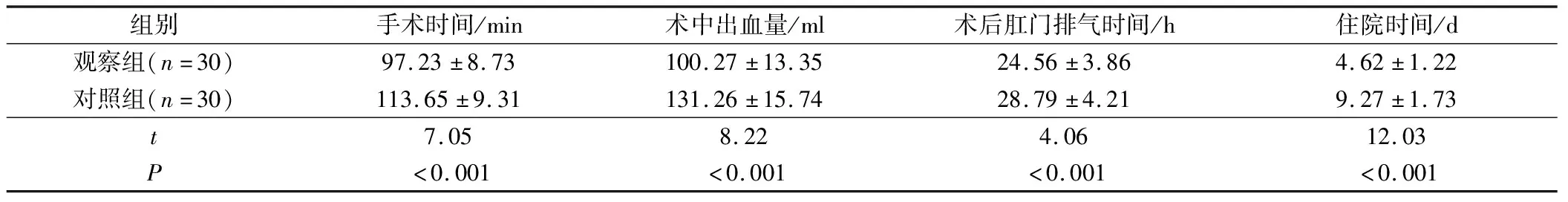
組別手術時間/min術中出血量/ml術后肛門排氣時間/h住院時間/d觀察組(n=30)97.23±8.73100.27±13.3524.56±3.864.62±1.22對照組(n=30)113.65±9.31131.26±15.7428.79±4.219.27±1.73t7.058.224.0612.03P<0.001<0.001<0.001<0.001
2.2 2組患者手術前后卵巢功能水平對比
2組患者術前血清LH、FSH和E2水平相比,差異均無統計學意義(P>0.05);術后3個月,2組患者血清LH和FSH水平均較術前升高,而血清E2水平較術前降低,且觀察組患者血清LH、FSH和E2水平變化明顯優于對照組,差異均有統計學意義(P<0.05),見表2。
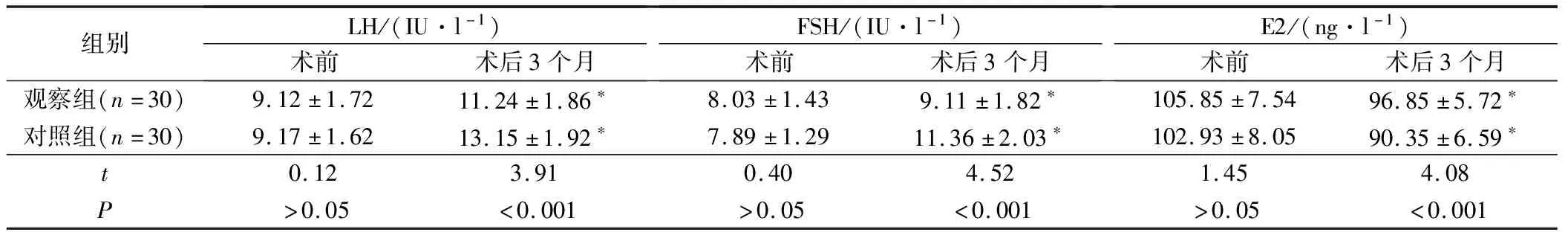
表2 2組患者手術前后卵巢功能對比分析
注:*表示與同組術前相比,P<0.05。
2.3 2組患者手術前后性功能對比
2組患者術前性高潮、性喚起、性欲、陰道潤滑程度、性生活滿意度以及性交疼痛等6個維度的評分相比,差異均無統計學意義(P>0.05);術后3個月,2組患者上述6個維度的評分均較術前升高,且觀察組患者各維度評分升高幅度優于對照組,差異均有統計學意義(P<0.05),見表3。
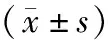
表3 2組患者手術前后性功能對比分析
注:*表示與同組術前相比,P<0.05。
2.4 2組患者手術前后生活質量情況對比
2組患者術前物質生活、軀體功能、社會功能和心理功能4個維度的評分和總體評分相比,差異均無統計學意義(P>0.05);術后3個月,2組患者上述4個維度的評分和總體評分均較術前升高,且觀察組患者各維度評分升高幅度優于對照組,差異均有統計學意義(P<0.05),見表4。
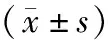
表4 2組患者手術前后生活質量評分對比分析
注:*表示與同組術前相比,P<0.05。
3 討論
子宮肌瘤是臨床上較為常見的婦科良性腫瘤之一,其多發于子宮體,少數發于子宮頸部,患者多表現為月經改變,經期延長,陰道不規則流血,腰骶部酸痛,下腹脹痛,全身乏力,面色蒼白等臨床癥狀[4-5],且患者的臨床癥狀與其肌瘤發生位置、生長速度及肌瘤變性等有關[6-7]。近年來,子宮肌瘤的發病率逐漸升高,且趨于年輕化,對女性的身心健康和生活質量造成嚴重影響[8]。手術是該疾病最有效且直接的治療方法,全子宮切除術是臨床上常用的術式,根據其是否借助腹腔鏡進行手術,可分為腹腔鏡全子宮切除術和開腹全子宮切除術,此兩種術式能有效地治療疾病,但手術過程中對機體的創傷和術后恢復情況具有差異,同時術后患者性功能、卵巢功能及生活質量均受到一定程度的影響,因此,尋找一種安全又有效的手術治療方案具有重要意義[9-10]。
開腹全子宮切除術是一種對機體創傷性較大的術式,通過打開腹腔完成手術操作,而腹腔鏡全子宮切除術是一種微創手術,無需打開腹腔,通過腹腔鏡術野完成手術。本研究結果顯示,觀察組患者手術時間、術后肛門排氣時間和住院時間均較對照組短,且術中出血量較對照組少,說明腹腔鏡全子宮切除術應用于子宮肌瘤患者,手術過程中僅取3個穿刺孔將手術器械置入體內,在腹腔鏡術野中完成子宮切除,對腹腔內其他臟器無牽拉或損傷,有助于術后胃腸功能的快速恢復,同時對機體創傷小,術中出血量較少,術后恢復快,住院時間縮短。術后3個月,2組患者血清LH和FSH水平均較術前升高,而血清E2水平較術前降低,且觀察組患者血清LH、FSH和E2水平變化明顯優于對照組,說明手術可對患者卵巢功能造成一定損傷,而卵巢功能損傷可通過性激素水平反映,腹腔鏡術式對卵巢的創傷較小,故而性激素水平波動程度低于開腹術式。術后3個月,2組患者上述6個維度的評分均較術前升高,且觀察組患者各維度評分升高幅度優于對照組,這與子宮全切有關,因為在切除子宮的同時會切除子宮頸,對陰道的解剖學結構完整性造成破壞,進而減少了宮頸黏液的分泌,陰道潤滑功能受限,陰道潤滑程度降低;完整的血管和神經系統是女性性喚起的生理反應基礎,開腹術式對血管和神經系統可造成損傷,進而增加性喚起的難度。卵巢動靜脈的切斷,減少其血液供給,使孕酮、雌激素等性激素水平降低,迫使性欲降低。術后患者自卑和緊張的心理會導致自主神經控制下的內臟反應失調,引起患者性喚起困難、性欲下降和性生活滿意度降低。術后3個月,2組患者上述6個維度的評分均較術前升高,且觀察組患者各維度評分升高幅度優于對照組,說明腹腔鏡術式對機體的創傷小,對其術后的生活影響程度明顯低于開腹術式。
綜上所述,腹腔鏡全子宮切除術和開腹全子宮切除術均會對子宮肌瘤患者性功能,但腹腔鏡全子宮切除術對患者的性功能和卵巢功能及生活質量所產生的影響較小。

