經皮腎鏡取石術患者圍手術期應用加速康復外科理念的探討
張 華, 毛厚平, 江 濤, 陳 沁, 何彥豐, 陳文煒
經皮腎鏡取石術(percutaneous nephrolithotomy,PCNL)是目前臨床上治療泌尿系結石最廣泛的微創技術之一,因其創傷小和結石清除率高而被醫生和患者認可[1]。但PCNL術中,經皮穿刺形成的皮腎通道、術中結石清除時間長、腎造瘺管和雙J管的留置等是影響康復的主要因素[2]。目前,加速康復外科(enhanced recovery after surgery,ERAS)理念在我國迅速普及。近年來,循證醫學證據表明,ERAS可以明顯減少手術患者生理和心理創傷,使患者獲益[3-4]。筆者通過回顧性分析2016年9月-2017年12月采用PCNL治療的135例患者臨床資料,比較ERAS組患者和傳統組患者術后康復情況,現報道如下。
1 對象與方法
1.1對象 135例中,男性88例,女性47例,年齡(53.8±12.1)歲(32~71歲)。入組標準:(1)臨床診斷結石<3 cm的單側腎、輸尿管上段結石;(2)手術者由泌尿系結石亞專業高年資副主任及以上醫師獨立完成;(3)在充分告知患者知情后自愿參與入組,患者及家屬配合良好。排除標準:(1)未糾正的全身出血性疾病;(2)嚴重心肺功能不全不能耐受手術者;(3)未控制的泌尿道感染;(4)各種因素無法配合本研究的患者。根據是否應用ERAS將患者分為ERAS組和傳統組,兩組患者的年齡、性別、身體質量指數(BMI)、結石位置、結石大小、S.T.O.N.E.腎結石評分系統差別無統計學意義(表1)。
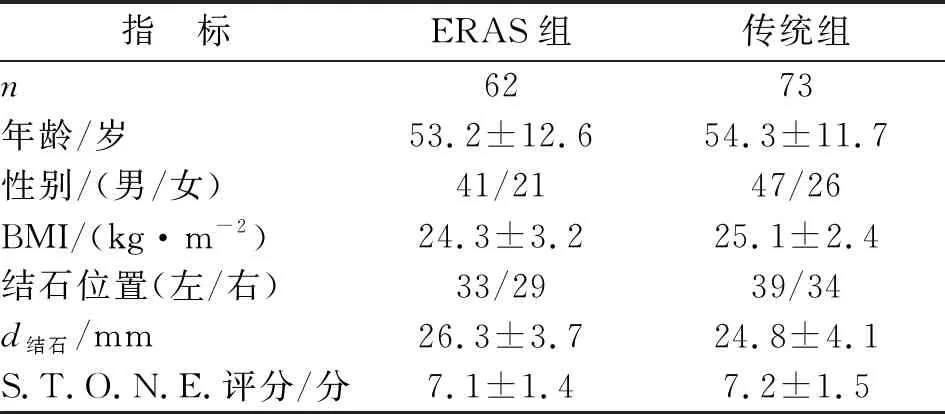
表1 ERAS組與傳統組患者的臨床資料比較
ERAS:加速康復外科;BMI:體質量指數;S.T.O.N.E.評分:結石的最大截面積(S)、皮腎通道距離(T)、梗阻程度(O)、受累腎盞數(N)、結石密度(E).
1.2方法
1.2.1手術方法 (1)ERAS組手術中采用主動造渦流技術。通過采用F20經皮通道,選用F8/9.8輸尿管鏡,術中水泵的壓力和水流速度分別為80 kPa和990 mL/min,運用連續、高速水流手工制造渦流的方式,即通過旋轉鏡體和快速出鏡制造渦流,渦流將結石碎片高效導入鏡體漩渦中心(工作鞘),隨鏡體拔出擴張鞘,結石隨之沖出。(2)傳統組手術中采用常規方法。使用脈沖式水流,通過瞬間出鏡,依靠壓力差將結石碎片沖出工作通道以及用取石鉗輔助的方式將碎石鉗夾取出。
1.2.2圍術期處理 兩組患者疼痛評分均采用視覺模擬評分法(visual analogue scale,VAS):0~2分為優,3~5分為良,6~8分為可,>8分為差[5]。兩組患者的圍手術期處理見表2。
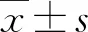

表2 ERAS組與傳統組患者的圍手術期處理
2 結 果
兩組患者術后首次飲水和肛門排氣時間、首次下床活動時間、腎造瘺管和導尿管留置時間、術后住院天數、術后24、48 h評分差別均有統計學意義(P<0.05),而術后4 h評分、術后相關并發癥(惡心、嘔吐、腹脹、輸血、發熱、DSA、感染性休克)發生率差別則無統計學意義(P>0.05,表3)。
3 討 論
丹麥學者Kehlet等經過一系列循證醫學證據證實,圍手術期應用ERAS可有效優化處理措施,減輕患者身心創傷,減少并發癥,從而縮短住院天數,降低再入院風險和醫療費用[6]。ERAS貫穿于住院前、手術前、手術中、手術后、出院后的完整治療過程,內容包括個體化的術前宣教、優化麻醉管理及預防性使用鎮痛藥物、減少手術應激、術后鎮痛、控制靜脈液體輸入量、術后早期腸內營養以及術后早期下床活動等。研究證實,臨床上各種疾病在圍手術期中應用ERAS模式,其安全性和有效性均優于傳統模式[7-9]。
ERAS提倡術者在保障手術質量的同時,以精準、微創的手術理念,通過減少術中創傷和出血、縮短手術時間和降低并發癥發生率等,是患者術后康復的重要因素[10]。PCNL手術中,精準定位穿剌形成經皮通道和快速安全清除結石是保證患者術后快速康復的最重要環節。本研究中,ERAS組均使用“主動造渦流”技術清石,大大提高了清石效率,縮短了手術時間;與傳統組比較,術后感染、出血并發癥發生率等的差別均無統計學意義,充分證明其為患者術后的快速康復提供了保障。同時,對于復雜性結石而言,術中實時超聲及X線定位檢查能夠協助清除難以發現的結石,大大降低了術后的殘石率。
表3ERAS組與傳統組患者術后臨床指標的比較
Tab 3Comparison of postoperative clinical data between ERAS group and traditional group
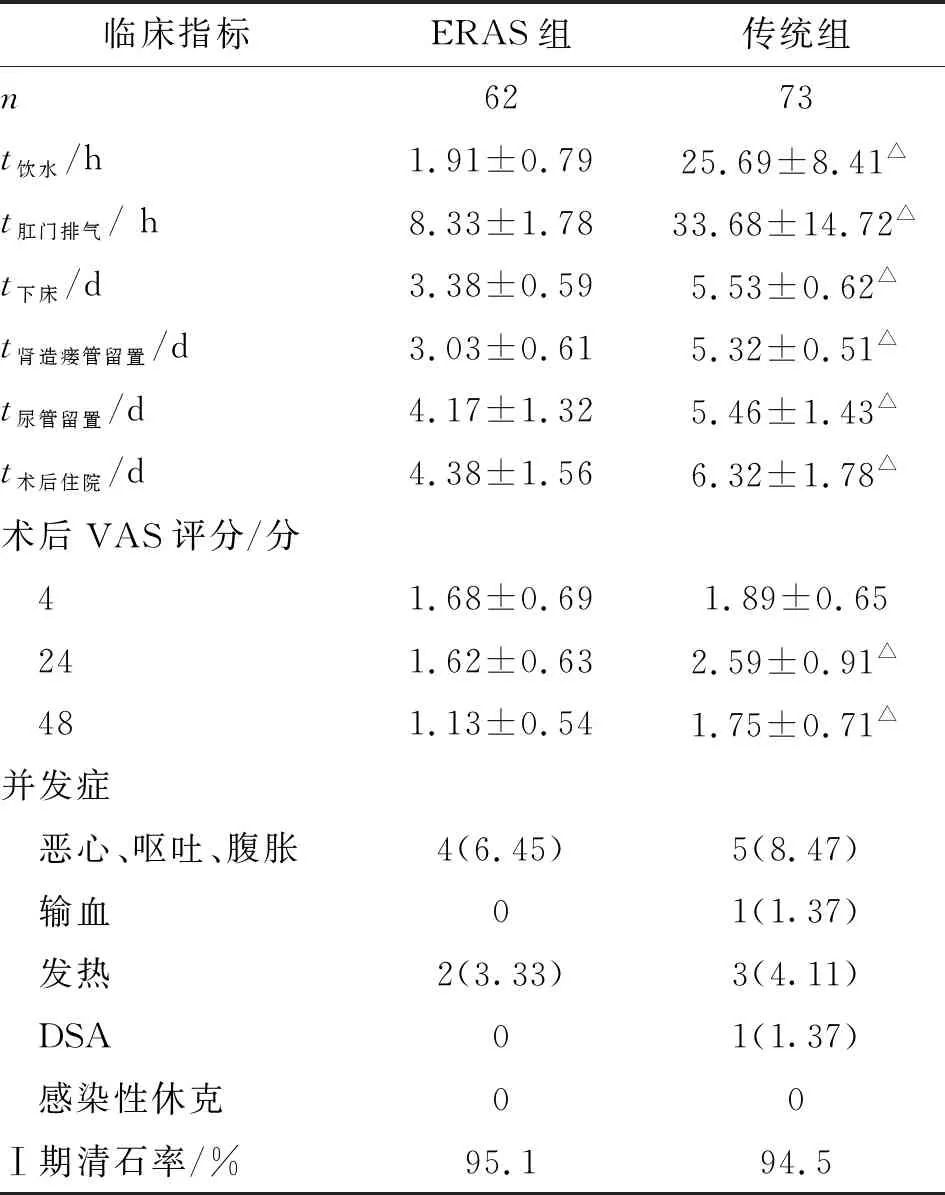
臨床指標ERAS組傳統組n6273t飲水/h1.91±0.7925.69±8.41△t肛門排氣/ h8.33±1.7833.68±14.72△t下床/d3.38±0.595.53±0.62△t腎造瘺管留置/d3.03±0.615.32±0.51△t尿管留置/d4.17±1.325.46±1.43△t術后住院/d4.38±1.566.32±1.78△術后VAS評分/分 41.68±0.691.89±0.65 241.62±0.632.59±0.91△ 481.13±0.541.75±0.71△并發癥 惡心、嘔吐、腹脹4(6.45)5(8.47) 輸血01(1.37) 發熱2(3.33)3(4.11) DSA01(1.37) 感染性休克00Ⅰ期清石率/%95.194.5
表中并發癥數據為n(%). ERAS:加速康復外科;與ERAS組比較,△:P<0.05.
ERAS理念提倡患者術后早期科學合理進食,PCNL患者早期進食得益于ERAS術后合理的鎮痛、有效止吐和對腸麻痹的有效緩解[11]。術后患者早期進食可以刺激腸蠕動,恢復腸道功能,減少腹腔感染等并發癥,有利于患者康復,而長時間的禁食禁飲可增加胰島素抵抗,不利于患者康復[12-14]。本組ERAS患者術后(1.91±0.79)h開始飲水,若無腹脹即可進食少量流質半流質;與傳統組比較,ERAS組患者進食時間和首次肛門排氣時間均顯著提前,但腸道并發癥發生率并無顯著差異。
PCNL術后常規要求患者臥床3~4 d,直至腎造瘺管拔除后,先由床邊活動逐漸恢復基本日常活動。筆者資料中,ERAS組術后2~3 d即建議患者在身體許可的情況下適當下床活動。研究表明,術后長期臥床容易導致深靜脈淤血,增加血栓的形成風險[15]。ERAS組平均導尿管留置時間顯著縮短。術后早期拔除導尿管,可促進患者早期下床活動,從而刺激術后腸功能恢復,降低了深靜脈血栓形成等并發癥的風險,同時減輕導尿管對尿道的刺激,降低泌尿道感染的發生率。
術后疼痛直接影響患者早期下床活動,長期臥床是增加術后并發癥和延長住院時間的重要因素。術后有效鎮痛可降低機體應激反應,減少循環、呼吸系統的并發癥發生率[16]。本組病例中,對于傳統的鎮痛方式進行了改良,ERAS組采用預防性鎮痛和多模式鎮痛。患者手術前、手術中及手術后全程的預防性鎮痛,可達到預防中樞和外周神經敏化的效果,減少患者急性疼痛向慢性疼痛的轉化[17];多模式鎮痛強調以疾病為基礎來特異性選擇鎮痛方法,聯合應用不同鎮痛方法和不同作用機制的鎮痛藥物以獲得完善的鎮痛效果[18]。筆者的資料中,ERAS組患者入院時進行個體化的疼痛宣教,術前給予鎮痛藥物,術后返回病房時鎮痛藥物濃度達到峰值,有效緩解術后爆發痛;PCNL術中增加切口局部浸潤麻醉,對PCNL患者采用無管化處理,術后使用非阿片類藥物既可獲得更好的鎮痛效果,又可避免抑制胃腸蠕動。因此,筆者科室已建立由外科醫師、麻醉醫師、護理人員組成的綜合性疼痛管理團隊,以提高患者的舒適度,促進患者快速康復。

