不同通氣模式對小兒全麻纖支鏡診療術呼吸力學和肺氧合功能的影響
謝威 李水英 董志芳 黃海文
(佛山市婦幼保健院 廣東 佛山 528000)
小兒全麻纖支鏡診療術作為兒科常用技術,具有手術、麻醉共用一個氣道的特殊性,纖支鏡的插入會引起人為氣道阻塞,加之灌洗、吸引等操作的影響,對通氣提出了更高的要求[1]。目前臨床常用喉罩通氣模式包括容量控制通氣和壓力控制通氣,不過兩種通氣模式均存在一定缺陷,因此為探索更佳的通氣模式,本研究在其基礎上復合低水平PEEP,比較不同通氣模式呼吸力學和肺氧合功能的變化,現報道如下。
1.資料與方法
1.1 一般資料
選取2018年1月—8月行小兒全麻纖支鏡診療術的60例患兒為研究對象,根據通氣模式分為V組與P組各30例。V組:男性17例,女性13例,年齡6個月~6歲,平均年齡(3.12±0.47)歲。P組:男性16例,女性14例,年齡7個月~6歲,平均年齡(3.09±0.43)歲。研究經院倫理委員會批準,兩組一般資料無明顯差異(P>0.05),存在可比性。
1.2 方法
采用丙泊酚1.5mg/kg、芬太尼3μg/kg及順苯磺酸阿曲庫銨0.15mg/kg對兩組患兒進行麻醉誘導。喉罩置入全身麻醉,麻醉維持采用丙泊酚泵注,以麻醉機(leon pius型)控制通氣。V組:采用VCV+PEEP通氣模式,PEEP為5cmH2O,通過對潮氣量、呼吸頻率進行調節,使PETCO2維持在(40±3)mmHg。P組:采用PCV+PEEP通氣模式,設定吸壓力12~16cmH2O,呼吸頻率10~16次/min,PEEP為5cmH2O,通過對吸氣壓力、呼頻率維持PETCO2在(40±3)mmHg。
1.3 觀察指標
分別在喉罩置入后、纖支鏡進入氣道時、手術結束纖支鏡離開氣道后(T1~T3)采用麻醉機測量吸入潮氣量(VTi)、氣道峰壓(Ppeak)和氣道壓力(Paw),同時在麻醉開始前(T0)、自主呼吸恢復拔除喉罩后(T4)采用BG06F140型血氣電解質分析儀測量肺氧合指標P(A-a)DO2和RI。
1.4 統計學方法
2.結果
2.1 兩組呼吸力學指標對比
T1階段兩組呼吸力學指標無顯著差異(P>0.05),P組T2、T3的呼吸力學指標優于V組(P<0.05),見表1。
表1 兩組呼吸力學指標對比(±s)
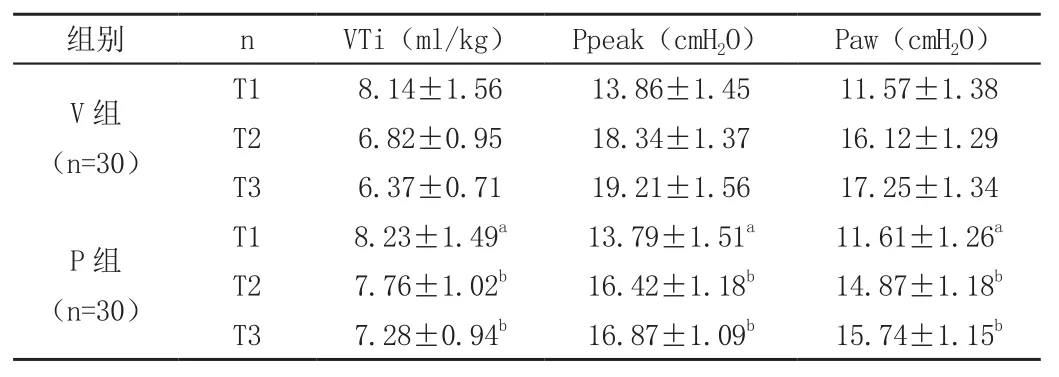
表1 兩組呼吸力學指標對比(±s)
注:與V組比較,aP>0.05,bP<0.05。
組別 n VTi(ml/kg) Ppeak(cmH2O) Paw(cmH2O)V組(n=30)T1 8.14±1.56 13.86±1.45 11.57±1.38 T2 6.82±0.95 18.34±1.37 16.12±1.29 T3 6.37±0.71 19.21±1.56 17.25±1.34 P組(n=30)T1 8.23±1.49a 13.79±1.51a 11.61±1.26a T2 7.76±1.02b 16.42±1.18b 14.87±1.18b T3 7.28±0.94b 16.87±1.09b 15.74±1.15b
2.2 兩組肺氧合功能指標及RI對比
兩組T0的肺氧合功能指標及RI無顯著差異(P>0.05),P組T4時的肺氧合功能及RI優于V組(P<0.05),見表2。
表2 兩組肺氧合功能指標及RI對比(±s)
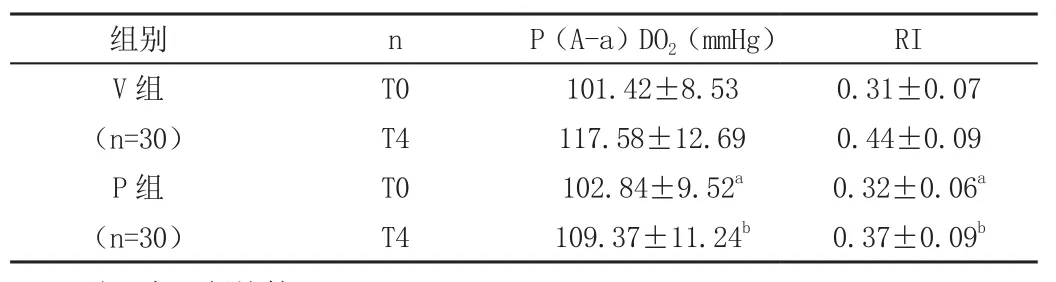
表2 兩組肺氧合功能指標及RI對比(±s)
注:與V組比較,aP>0.05,bP<0.05。
組別 n P(A-a)DO2(mmHg) RI V組(n=30)T0 101.42±8.53 0.31±0.07 T4 117.58±12.69 0.44±0.09 P組(n=30)T0 102.84±9.52a 0.32±0.06a T4 109.37±11.24b 0.37±0.09b
3.討論
小兒全麻纖支鏡診療術是兒科常用術式,由于小兒氣道管徑小,肺組織發育不成熟,肺順應性低,而且纖支鏡診療術與麻醉通氣管理共用氣道,會導致有效通氣量受到限制,目前關于不同同期模式對全麻患者影響的研究較多,但針對小兒全麻纖支鏡診療術的較少[2]。
目前臨床常用通氣模式包括PCV和VCV兩種,VCV容易發生氣道壓力過高的情況,主要是由于小兒氣道內徑小、自身病變、纖支鏡插入的影響,PCV作為時間切換壓力控制的正壓通氣模式,其能夠使氣道壓力快速達到預設峰值,能夠使氣體分布更為均勻,但會產生的潮氣量取決于氣道壓和胸肺順應性,可出現通氣量不足情況[3]。PEEP能夠避免肺泡早期閉合、復張塌陷的功能性肺泡,促使潮氣量更均勻地分布,改善通氣和氧合,PEEP可使肺水重新分布,令血流由分流區轉向正常區域,從而減少肺內分流,促進通氣/血流比值改善。本研究分別在VCV和PCV通氣模式基礎上復合低水平PEEP進行觀察比較,結果發現P組T2、T3的呼吸力學指標優于V組,T4時的肺氧合功能及RI優于V組,由此可見PCV+PEEP通氣模式應用價值更高,是小兒全麻纖支鏡診療術通氣模式的可靠選擇。
綜合上述,小兒全麻纖支鏡診療術中采用PVC復合低水平PEEP能改善患兒呼吸力學和肺氧合功能,值得推廣。

