單孔腹腔鏡手術治療小兒腹股溝斜疝效果觀察
高興 洪巖 吳思遠 史俊(通訊作者)
(江蘇省宜興市人民醫院普外科 江蘇 宜興 214200)
小兒腹股溝斜疝是我國兒童外科疾病中常見的疾病之一,原因是胚胎發育期睪丸下降過程中腹膜鞘狀突未能閉塞所致,目前文獻指出腹壁不夠強健的嬰兒尤其高發腹股溝斜疝,如早產兒、低體重兒[1]。根據流行病學調查顯示小兒腹股溝斜疝的患兒中男性多于女性,發病率右側高于左側以腹股溝區出現時有時無或時大時小的包塊,包塊大小不等,光滑柔軟。相關研究指出若腹股溝斜疝不積極治療,會造成疝囊不斷增大,出現下腹部及會陰區墜脹不適,甚至出現腸梗阻、睪丸或卵巢梗塞、萎縮。腹股溝斜疝患者中很少見到可以自愈的患兒,手術是唯一可以根治的方法[2]。傳統手術中多以開放式疝囊高位結扎術為主流手術方案,近年隨著微創醫學技術,腹腔鏡治療腹股溝斜疝逐步在全國發展起來,我院近幾年采取單孔腹腔鏡手術方案治療小兒腹股溝斜疝,取得較好的手術效果[3-5]。為此本文收集2016年3月—2018年12月我院確診為小兒腹股溝斜疝的患兒,根據患兒手術方案的不同,分為單孔腹腔鏡手術組和傳統手術組,在手術過程中記錄兩組手術指標,同時對兩組患兒進行隨訪,對比不同手術方案的療效。
1.資料與方法
1.1 一般資料
收集2016年3月—2018年12月我院確診為小兒腹股溝斜疝的患兒,根據患兒手術方案的不同,分為單孔腹腔鏡手術組和傳統手術組。單孔腹腔鏡手術組男33例,女17例,年齡4歲~7歲,平均年齡5.36±1.34歲,左側30例,右側20例,腹股溝斜疝病程2~3年,平均病程2.63±0.47年。傳統手術組男35例,女15例,年齡3歲~8歲,平均年齡5.41±1.51歲,左側28例,右側22例,腹股溝斜疝病程1~4年,平均病程2.55±0.59年。兩組一般資料比較無統計學差異。
1.2 入選標準
(1)以“腹股溝斜疝”為第一出院診斷者。(2)父母及患兒自愿參加試驗,愿意隨訪者。
1.3 排除標準
(1)重要臟器功能不全者,伴有身體其他疾病及其他感染性疾病。(2)臨床資料不完整缺項者。
1.4 傳統手術組治療方案
仰臥體位,作斜切口(1~2cm)于患側腹橫紋處,切開皮下組織遇疝囊口過大時,將游離的精索向上牽拉,適度縫合內環,將精索充分暴露,確定疝囊位置后將疝囊完整的切除,高位結扎。
1.5 單孔腹腔鏡手術組
(1)手術前六個小時禁飲、禁食,減小膀胱張力,術前排空膀胱。(2)頭低腳高的取仰臥位,建立氣腹,穿刺器穿刺腹腔,找到患側內環口,評估、輸精管、精索與周圍血管間關系,排除隱性疝。腹股溝同側腹股溝韌帶中點上方2cm處用疝針帶四號線穿刺進入患者腹腔,在腹腔鏡輔助下繞開精索等重要組織,分兩次環繞內環口1周,高位結扎內環口。
1.6 觀察指標
分析單孔腹腔鏡手術組與傳統手術組在手術相關指標差異;單孔腹腔鏡手術組與傳統手術組手術治療效果。
1.7 統計學分析
采用SPSS17.0軟件,計數資料χ2檢驗,計量資料t檢驗,P<0.05為差異有統計學意義。
2.結果
2.1 單孔腹腔鏡手術組與傳統手術組在手術相關指標比較
經配對t檢驗后發現,單孔腹腔鏡手術組的手術時間、術后住院時間、切口大小及術后最早自主活動時間上明顯短于傳統手術組,兩組差異有統計學意義(P<0.05),見表。
表 單孔腹腔鏡手術組與傳統手術組在手術相關指標比較 (±s)
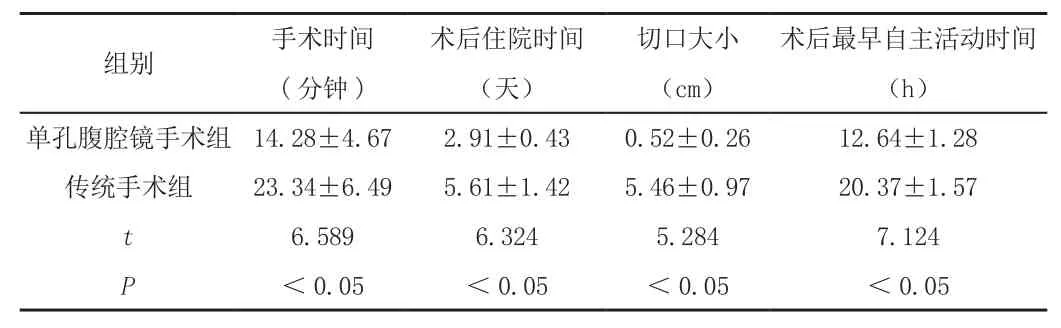
表 單孔腹腔鏡手術組與傳統手術組在手術相關指標比較 (±s)
術后最早自主活動時間(h)單孔腹腔鏡手術組 14.28±4.67 2.91±0.43 0.52±0.26 12.64±1.28傳統手術組 23.34±6.49 5.61±1.42 5.46±0.97 20.37±1.57 t 6.589 6.324 5.284 7.124 P<0.05 <0.05 <0.05 <0.05組別 手術時間(分鐘)術后住院時間(天)切口大小(cm)
2.2 單孔腹腔鏡手術組與傳統手術組手術治療效果比較
單孔腹腔鏡手術組與傳統手術組在通過手術后,腹股溝區包塊小時,站立以及哭吵時未見出現或者變大,身體恢復正常,兩組治愈率均為100%。
3.討論
小兒腹股溝斜疝是一種常見的外科疾病,目前治療最為可靠的方法是疝囊高位結扎術。隨著腹腔鏡器械的發展,使得腹腔鏡下疝囊高位結扎術成為患者首選治療方案[6]。本次分別給予患兒采取不同的手術方案,經配對t檢驗后發現,單孔腹腔鏡手術組的手術時間、術后住院時間、切口大小及術后最早自主活動時間上明顯短于傳統手術組,兩組差異有統計學意義(P<0.05)。這提示腹腔鏡手術微創的優勢[7],腹腔鏡下治療小兒疝,創傷小、操作簡單、瘢痕細微。這體現經腹腔鏡在腹腔內環口周圍縫合并結扎疝囊,達到真正意義上的“高位”結扎。腹腔鏡三孔法手術操作簡單,治療各型腹股溝斜疝療效確切,但由于手術切口多,術后疤痕明顯,逐步被臨床醫生淘汰。本次采取腹腔鏡單孔法,術后切口疤痕不明顯,既美觀又降低了皮下異物反應的發生率。綜上所述,本文認為與傳統開腹手術治療小兒腹股溝斜疝相比,單孔腹腔鏡手術方案在相關手術指標上,尤其是手術時間、術后住院時間、切口大小及術后最早自主活動時間上具有優勢,體現出微創的優勢。

