長/短節段固定治療成人退變性脊柱側凸的臨床研究
袁寧,田偉,劉波,何達,趙經緯,孫玉珍
(北京積水潭醫院脊柱外科,北京 100031)
成人退變性脊柱側凸(Adult degenerative scoliosis,ADS)發病率較高,手術治療目的以固定融合緩解癥狀、改善生活質量為重,其次為畸形矯正。理論上,短節段融合可更多保留患者脊柱活動度,但長期隨訪發現短節段融合并不能阻止脊柱側凸進一步加重;而長節段融合在改善整體脊柱平衡方面能更好地發揮作用,但手術時間長、出血量大,對基礎健康狀況較差者風險較大,因此兩種節段固定方式各有利弊[1-2]。本文以2015年1月~2017年1月本院收治的90例成人ADS患者為研究對象,分析長/短節段固定治療對其臨床療效的影響,現報告如下。
1 資料與方法
1.1 一般資料
90例患者均符合成人ADS的相關診斷標準,均知情同意本研究并接受植骨融合手術治療,且術后滿足6個月的隨訪時間。排除標準:(1)合并結核、脊柱創傷、腫瘤或有脊柱畸形病史者;(2)近5年內下肢骨折病史、癱瘓、行動不便者;(3)合并心、腦、肝、腎等系統嚴重器質性疾病者;(4)特發性脊柱側凸畸形者。采用隨機數字表法分為觀察組、對照組各45例,觀察組中男15例,女30例;年齡51-72歲,平均(61.51±5.10)歲;病程平均(15.10±1.53)年,對照組中男 16例,女 29例;年齡 50-74歲,平均(61.55±5.08)歲;病程平均(15.12±1.62)年。兩組在性別、年齡、病程等一般資料方面對比,差異無統計學意義(P>0.05),有可比性。
1.2 手術方法
觀察組:全麻后在胸腰背部后作正中切口,將整個側彎節段暴露,分別在上終椎、下終椎及頂椎雙側椎弓根置入2枚椎弓根螺釘,再在凸側與凹側間隔選擇1個椎體置入單枚椎弓根螺釘,隨后行半椎板或全椎板減壓,摘除椎間盤后,刮除軟骨終板,在減壓椎間隙填塞入融合器行椎間融合。根據側彎弧度預彎的連接桿安裝在凸側釘槽內,安放螺帽,利用連接桿的旋轉對冠狀位側彎畸形進行矯正,在凹側置入連接桿,并依據胸腰椎生理弧度對矢狀面進行畸形矯正,后利用加壓裝置對凸側加壓,撐開凹側,擰緊螺帽,并根據側彎節段決定是否安放橫連接桿,同時咬除增生關節突,對雙側椎板去皮質,將減壓骨骨條或人工骨平鋪在處理過的關節突處,進行后外側融合。對照組實施短節段固定融合術:全麻后取俯臥位,行腰椎后正中切口,剝離周圍軟組織至暴露擬固定節段的腰椎橫突及小關節,在擬固定節段植入椎弓根螺釘,經C臂機透視位置滿意后,進行TLIF減壓或椎板間開窗減壓,并擴大側隱窩及神經根管,減壓充分后,將預彎的金屬棒植入體內,撐開凹側,并利用矯正旋轉與側凸加壓技術進行后凸畸形腰椎側部分矯正,同時恢復腰椎生理前凸。術后均徹底沖洗、止血,放置2根引流管,逐層關閉切口。
1.3 觀察指標
(1)記錄兩組手術時間、融合節段、術中出血量、住院時間等手術相關指標;(2)于術前1d及術后隨訪6個月時,進行影像學評估,對其進行站立位脊柱全長正側位X線、CT及MRI掃描,在脊柱全長X線片上測量冠狀面Cobb角、頸7鉛垂線-骶骨中垂線間距(C7PL-CSVL)及矢狀面胸椎后凸(TK)、腰椎前凸(LL)、骨盆入射角(PI)、骨盆傾斜角(PT)變化;(3)應用VAS、JOA評分及ODI指數評價兩組疼痛度、神經功能及脊柱功能,ODI量表含10個問題,每個問題0-5分,分數越高代表功能障礙越嚴重;(4)觀察術后6個月內并發癥。
1.4 統計學方法
采用SPSS 19.0軟件處理數據,計數資料以%表示,采取 χ2檢驗,計量資料以(±s)表示,行 t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組手術指標比較
觀察組手術時間、住院時間與對照組比較明顯延長,且術中出血量明顯高于對照組(P<0.05)。見表1。
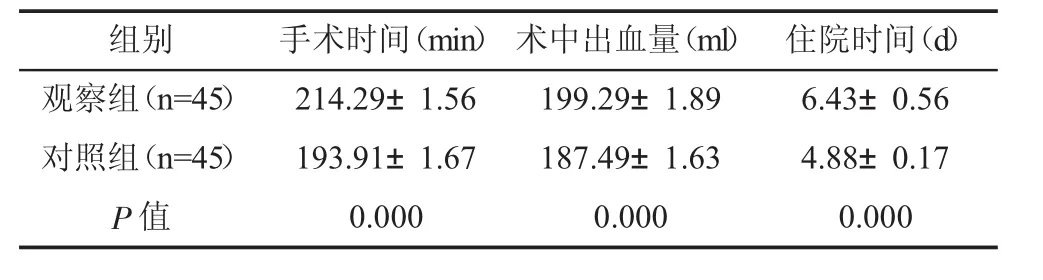
表1 兩組手術相關指標比較
2.2 影像學指標變化
術后觀察組Cobb角高于對照組,C7PL-CSVL、PI、PT小于對照組,兩組TK、LL均較同組術前增加(P<0.05),但組間對比差異無統計學意義(P>0.05)。見表2。
2.3 兩組療效比較
術后兩組VAS評分、ODI指數均顯著降低(P<0.05),而 JOA 評分均顯著增加(P<0.05),且觀察組術ODI指數顯著低于對照組(P<0.05)。見表3。
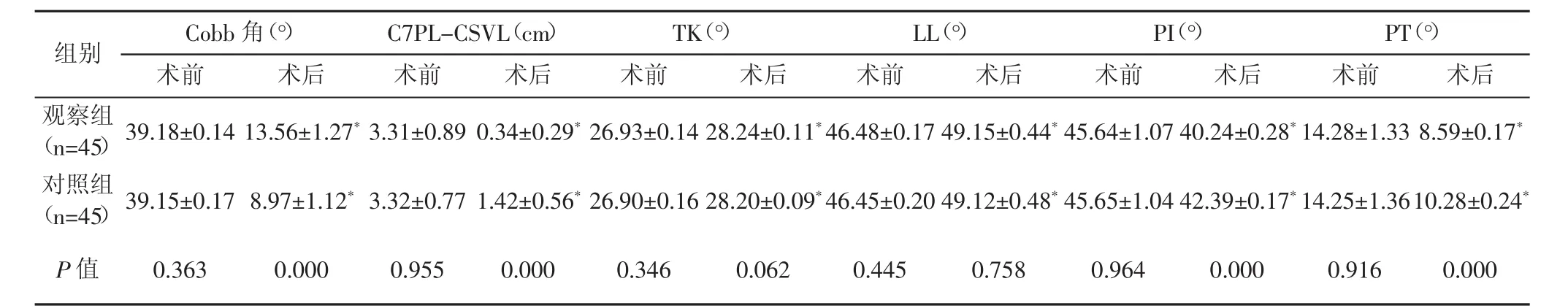
表2 兩組手術前后影像學指標變化分析
表3 兩組手術前后疼痛度、神經功能、脊柱功能比較(±s,分)
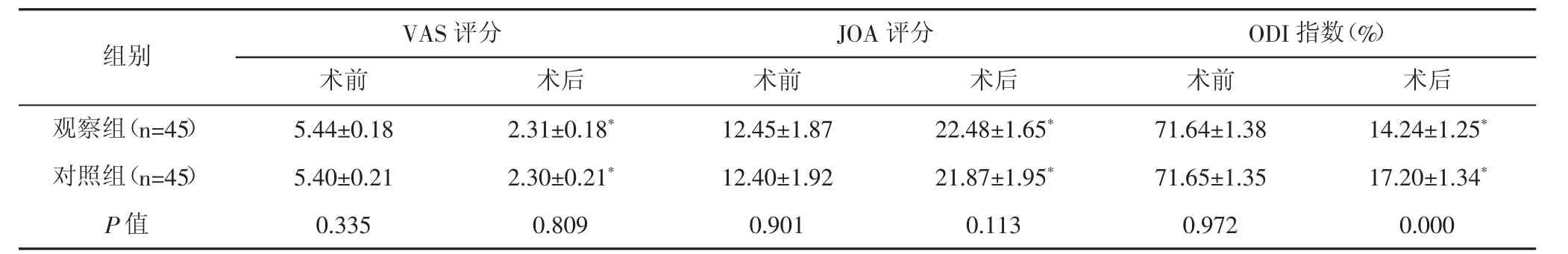
表3 兩組手術前后疼痛度、神經功能、脊柱功能比較(±s,分)
注:與同組術前比較,*P<0.05。
組別 VAS評分 JOA評分 ODI指數(%)術前 術后 術前 術后 術前 術后觀察組(n=45) 5.44±0.18 2.31±0.18* 12.45±1.87 22.48±1.65* 71.64±1.38 14.24±1.25*對照組(n=45) 5.40±0.21 2.30±0.21* 12.40±1.92 21.87±1.95* 71.65±1.35 17.20±1.34*P值 0.335 0.809 0.901 0.113 0.972 0.000
2.4 兩組術后并發癥發生率比較
術后6個月內,觀察組發生術中大出血2例,硬脊膜撕裂2例,下肢深靜脈血栓1例,下肢不全癱2例,斷棒/釘4例,冠狀面失衡2例,矢狀面失衡2例,假關節形成1例,近端交界性后凸1例,遠端鄰近節段病變1例,總發生率為40%(18/45);對照組發生術中大出血1例,斷棒/釘1例,側凸進展3例,矢狀面失衡1例,近端臨近節段病變2例,近端交界性后凸1例。觀察組并發癥發生率顯著高于對照組(P<0.05)。
3 討論
ADS為人體骨骼發育成熟后由椎間盤及小關節突退變引起的側凸畸形,常伴發椎體旋轉半脫位、側方移位等。治療的手術策略主要包括單純減壓、減壓聯合內固定融合術,后者根據不同融合節段又分為短節段固定融合、長節段固定融合。其中,短節段融合會加速鄰近節段退變,但不能阻止脊柱側凸進一步加重,術后可能發生側凸進展及近端臨近節段病變等并發癥[3-4]。長節段融合固定覆蓋范圍大,能確保減壓節段穩定,同時狹窄節段采用潛行減壓,很大程度上能減小對小關節突的破壞,此外長節段固定融合可在短期內重建脊柱穩定性,預防側凸畸形進展,但若融合節段過長則會喪失脊柱基本活動單位,術中出血量大、術后恢復慢,此外內固定物的應用會引起生物力學改變,使固定融合兩端椎體受力增加,術中釘棒系統本身固定不牢固,術后并發癥發生率高,因此長/短節段固定融合各有利弊[5-6]。
在手術相關指標方面,本研究顯示觀察組手術時間、住院時間與對照組對比明顯延長,術中出血量較對照組高,這與何守玉等[7]的研究結果相近,因而采用長節段融合固定可能會加重創傷,延長手術時間,不利于遠期預后,采用短節段融合方法可能有利于減少融合節段以達到穩定脊柱、緩解癥狀的目的。在影像學指標改善方面,術后觀察組Cobb角高于對照組,C7PL-CSVL、PI、PT 較對照組小,兩組 TK、LL均較同組術前增加,但組間對比差異無統計學意義,證實長節段融合固定可能對整體脊柱平衡能力有較好改善作用,不僅矯正冠狀面Cobb角,同時有利于矢狀面平衡的恢復,這與馬超等[8]的研究結果相似,因此長節段融合固定可能達到充分減壓及脊柱三椎矯形目的,繼而重建減壓后脊柱生理曲線。尤其對于矢狀面失衡、椎體側方移位>2 mm、頂椎嚴重旋轉、脊柱冠狀面失衡、畸形進展患者,建議應用長節段固定融合并實施椎管減壓,以便進一步重建脊柱穩定與平衡、解除神經癥狀。在術后疼痛度、脊柱功能方面,兩組術后6個月VAS評分、ODI指數均下降,且JOA評分增加,觀察組術后ODI指數低于對照組,兩組VAS、JOA評分對比差異無統計學意義。這與毋崇嶺等[9]的研究結果不同,可能與隨訪時間有關,因而長/短節段固定融合對ADS患者疼痛度、神經功能改善效果相似,近期內長節段固定融合更有利于改善脊柱功能,可能是因為該固定方式能提高整體脊柱平衡力。在并發癥發生率方面,本研究結果顯示,觀察組術后6個月術中大出血、術中硬脊膜撕裂、術后下肢深靜脈血栓、下肢不全癱、斷棒/釘等并發癥發生率明顯高于對照組,這與周立等[10]的研究結果相近,可能是因為長節段融合固定增加鄰近節段的生物應力及活動度,導致鄰近節段退變、內固定失敗、椎體壓縮骨折、鄰近椎體不穩、椎間盤嚴重退變,但對照組中分別有3例、2例出現側凸進展、近端臨近節段病變,因此長節段固定融合存在較高風險,術后并發癥發生率高,短節段也會發生側凸進展、近端臨近節段病變等并發癥,臨床應根據患者情況選擇固定方式。

