口服泛影葡胺對宮頸癌容積旋轉調強放療劑量分布的影響
吳曉維,崔相利
1.中國科學院合肥物質科學研究院/醫學物理與技術中心/醫學物理與技術安徽省重點實驗室,安徽合肥230031;2.中國科學院合肥腫瘤醫院放療中心,安徽合肥230031
前言
宮頸癌是一種嚴重危害女性健康,影響女性生活質量的惡性腫瘤[1]。容積旋轉調強技術(Volumetric Modulated Arc Therapy, VMAT)是一種新的放療技術[2-4],此技術越來越廣泛地應用于宮頸癌放療[5-7]。在勾畫腫瘤時,為減少腸對腫瘤的干擾,采集宮頸癌患者定位CT 圖像時需口服造影劑溶液[8]。口服造影劑可通過增加腸內容物的CT 值(Hounsfield Unit,HU)以便于顯影[9]。但在實施放療時,患者體內造影劑溶液已被完全代謝。因此,口服造影劑溶液所導致的腸內容物CT 值的增加可能導致患者體內的劑量分布異于放療計劃的劑量分布。為了探討口服泛影葡胺溶液對劑量分布的影響,本研究分析了腸內容物為泛影葡胺溶液和常規容物時的劑量分布差異。
1 材料與方法
1.1 病例選擇
選取2017 年10 月到2018 年5 月接受VMAT 的宮頸癌患者12例,年齡52~65歲,中位年齡61歲。
1.2 常規腸內容物的CT值
選擇10 幅未做任何增強的腹部CT 圖像。利用Monaco 5.1放療計劃軟件勾畫腸組織。因腸內存在氣體,且氣體的HU=-1 000,嚴重降低腸的平均HU值,所以本研究選用HU的最大值為常規腸內容物的CT值。
1.3 定位CT 圖像掃描及靶區和危及器官(Organs-at-Risk,OAR)的勾畫
患者在掃描定位CT 圖像前1 h 排空膀胱,口服泛影葡胺溶液,配比為泛影葡胺(40 mL):水(1 000 mL)。采用仰臥位,雙手互握肘關節置頭頂,雙腿并攏,熱塑膜固定,在患者體表和體膜上做好標記。使用Philips 公司的大孔徑CT 模擬定位機(Philips Brilliance Big Bore CT)對患者進行CT成像。掃描參數為:掃描電壓120 kV,曝光325 mAs,掃描層厚3.0 mm。將CT 圖像傳送到Monaco 5.1 放療計劃系統,根據RTOG 宮頸癌術后放療臨床靶區勾畫指南[10]勾畫臨床靶區,臨床靶區邊緣外放1 cm形成計劃靶區,定義為CT1。復制CT1,并更改腸內造影區CT 值為常規的腸內容物的CT值,定義為CT2。
1.4 放療計劃設計及比較
在Monaco 5.1 放療計劃系統中,對每位患者的CT1 圖像設計VMAT 計劃(Plan A)。VMAT 放療采用雙弧技術,處方劑量和OAR 限量要求均參照RTOG 0418[11]。放療計劃劑量均歸一為95%以上體積的PTV達到處方劑量。將Plan A移植到CT2,保持所有參數不變,計算劑量(Plan B)。
利用計劃靶區的均勻性指數(HI)[12]、適形度指數(CI)[13]、最小劑量(Dmin)、最大劑量(Dmax)和平均劑量(Dmean)分析口服泛影葡胺溶液對計劃靶區劑量分布的影響;并利用OAR的V40、V30和V20分析口服泛影葡胺溶液對OAR受照劑量的影響。HI及CI的定義如下:其中,D2、D98和D50分別為包繞2%、98%和50%的計劃靶區體積的劑量;TVDP、TV 和VDP分別為處方劑量包繞的計劃靶區體積、計劃靶區體積和處方劑量包繞的體積。

1.5 統計學方法
采用SPSS 19 軟件包對數據進行統計學分析。Plan A 和Plan B 各項指標間的比較采用配對t 檢驗,P<0.05表示差異有統計學意義。
2 結果
2.1 常規腸內容物的CT值
分析10幅未做任何增強的腹部CT圖像,其常規腸內容物的CT值的平均值為61.4。
2.2 口服泛影葡胺對計劃靶區和OAR劑量分布的影響
利用式(1)和(2)計算宮頸癌患者計劃靶區的HI和CI。圖1為12例宮頸癌患者的計劃靶區HI分布和對應的CI 分布。利用配對t 檢驗對Plan A 和Plan B中HI或CI進行分析,結果顯示差異無顯著統計學意義(P>0.05)。詳見表1。
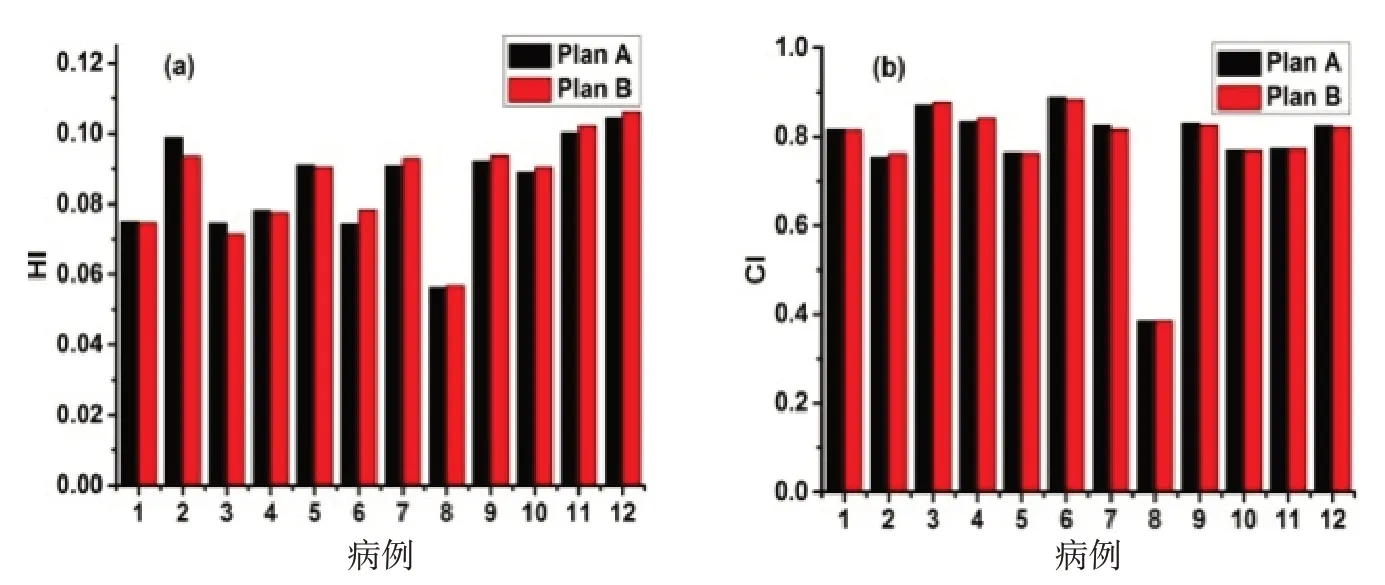
圖1 12例宮頸癌患者的HI和CI分布比較Fig.1 Comparison of homogeneity index(HI)and conformity index(CI)for 12 cervical cancer patients
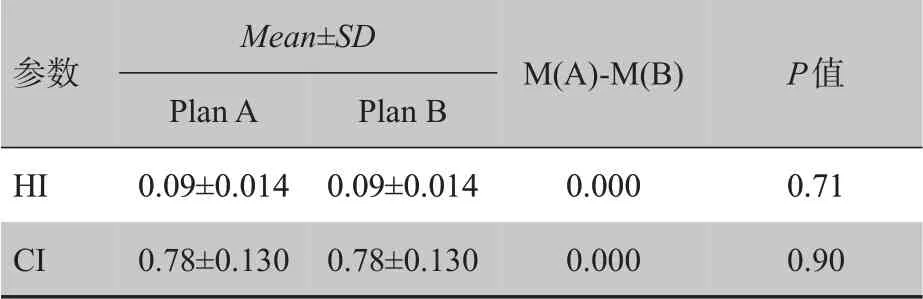
表1 12例宮頸癌患者靶區均勻度和適形度及其差值M(A)-M(B)Tab.1 HI and CI of target areas and their difference value M(A)-M(B)of 12 cervical cancer patients
利用配對t 檢驗分析計劃靶區Dmin、Dmax、Dmean和OAR(小腸、直腸和膀胱)V40、V30、V20的差異。結果顯示計劃靶區的Dmean、小腸的V40、V30、V20有顯著統計學差異(P<0.05)。詳見表2。
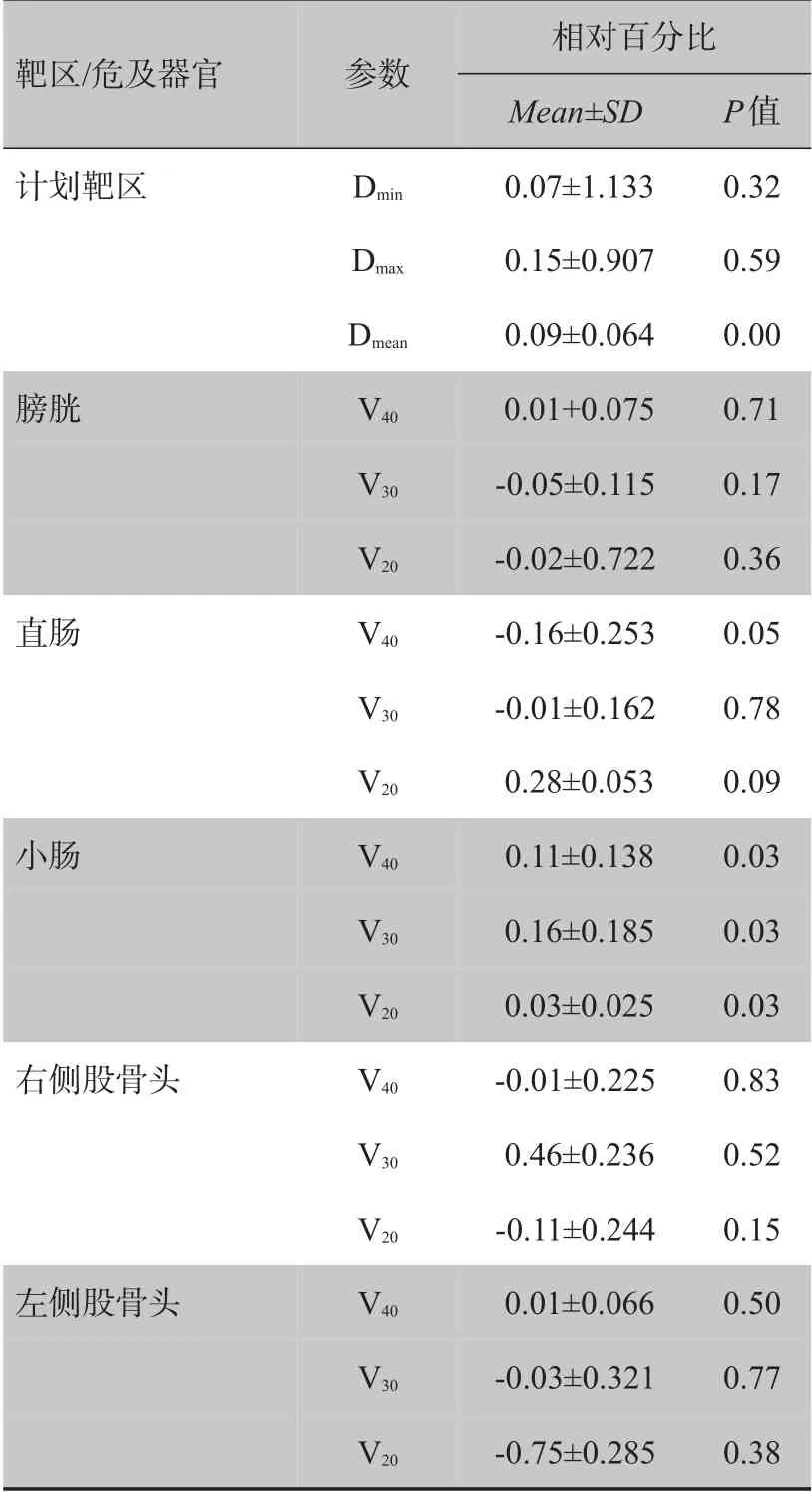
表2 計劃靶區最小、最大和平均劑量的相對百分比以及危及器官V40、V30、V20的相對百分比Tab.2 The relative percentages of the Dmin,Dmax and Dmean of planning target volume,and the relative percentages of the V40,V30,V20of OAR
3 討論
由于小腸距離宮頸癌臨床靶區較近,勾畫臨床靶區時兩者交界處不易區分。為了更清晰地區分臨床靶區和小腸,在定位CT掃描前1 h,患者需口服一定濃度的泛影葡胺溶液。但目前患者的放療計劃一般要在掃描定位CT圖像數天后執行,此時泛影葡胺溶液已被排出體外。因此,口服泛影葡胺溶液會造成患者腸內容物在放療計劃設計和執行時CT值的差別。本研究發現患者口服泛影葡胺溶液的CT值為434 HU,對應的相對電子密度為1.243,而常規腸內容物CT值為61.4 HU,對應的相對電子密度為1.057。腸內容物相對電子密度的變化可能會影響宮頸癌患者的劑量分布[14-15]。
本研究利用Monaco 5.1計劃系統中的Force ED的功能,把患者定位CT圖像中腸造影區的CT值所對應的相對電子密度改為常規腸內容物的CT值所對應的相對電子密度,并分析了這兩種情況下劑量分布的差異。研究結果顯示,Plan A和Plan B中僅計劃靶區的Dmean和小腸V40、V30、V20有顯著的統計學差異,這可能與下列因素有關:(1)口服泛影葡胺溶液進入小腸后的CT值小于434 HU,濃度較低未能造成較大的劑量分布差異。當口服高濃度的泛影葡胺溶液時才可能會造成較顯著的治療計劃劑量分布的差異,這一猜想在牛靜等[16]和許志新等[17]的研究中已得到驗證。牛靜等[16]通過研究口服造影劑對胰腺癌VMAT劑量分布的影響,發現口服造影劑濃度對胰腺癌的劑量分布有一定的影響。當CT值HU<800時,造影劑對劑量分布不會造成太大影響;當HU>800時,此影響將顯著增加。(2)相對于PlanA,Plan B中小腸造影區改為正常腸內容物的相對電子密度值1.057。這種相對電子密度的變化會導致射線通過路徑的有效深度發生變化[14]。因此,當射線的路徑為經過小腸到達計劃靶區時,射線在Plan B中計劃靶區沉積的劑量比PlanA更多,進而造成Plan B計劃靶區的Dmean略高于Plan A,有顯著統計學差異,但是此差異的絕對值較小(小于0.1%),滿足臨床要求。(3)宮頸癌放療計劃采用雙全弧技術。雙全弧技術的機架角可沿360°方向旋轉兩次,每2°可產生一個子野。針對貢獻計劃靶區劑量的子野,為滿足正常組織對劑量的要求,該技術可從不同方向設置子野,即劑量可從不同部位到達計劃靶區,進而較大程度地降低經過腸造影區的子野數,減小口服造影劑對計劃靶區劑量分布的影響,所以除計劃靶區Dmean,計劃靶區的其他參數未發現統計學差異。Plan A和Plan B中的子野參數保持一致,但小腸的造影區相對電子密度改為1.057,這顯著改變了小腸的劑量分布,因此,兩種計劃比較,小腸V40、V30、V20有顯著統計學差異,但其他正常組織的相對電子密度無改變,因而,對應的劑量分布幾乎沒有變化,參數無統計學差異。
肖江洪等[18]研究造影劑對盆腔腫瘤術后調強放療劑量計算的影響,發現計劃靶區的Dmean、CI和膀胱V40均有顯著統計學差異。顧文棟等[19]也研究了宮頸癌患者口服造影劑對盆腔劑量分布的影響。首先對每例患者設定VMAT計劃,再人為把腸內容物CT值設置為水的CT值,保持兩個計劃的等中心位置、機架旋轉的起止角度、處方劑量和權重等參數一致,且兩種計劃的處方劑量都平衡至相同值,該研究結果顯示計劃靶區的CI和HI、小腸V30、股骨頭V35及膀胱V45都無統計學差異。為克服小腸內造影劑對射線衰減的影響,機器跳數的增加和更改腸造影區的CT值為常規腸內容物CT值所獲得的結果是相似的。此外,與顧文棟等[19]的研究相比,本研究把腸內容物設置為常規腸內容物的CT值更接近臨床實際情況。Zhang等[20]也研究了口服造影劑在宮頸癌術后放療中對盆腔劑量分布的影響,發現口服造影劑對計劃靶區和周圍正常組織劑量的影響無顯著統計學意義。
綜上所述,為了提高腫瘤靶區和OAR勾畫的準確性,掃描定位CT圖像時可口服被稀釋過的造影劑,但應盡量避免口服高濃度的造影劑溶液。目前口服的造影劑溶液[配比=泛影葡胺(40 mL):水(1 000 mL)]對放療劑量分布的影響可以忽略。

