精神疾病專科醫院2015年至2017年口服降糖藥物應用分析
萬 紅,曹國興
(重慶市精神衛生中心,重慶 401147)
抗精神病藥物引起代謝綜合征(腹型肥胖、糖代謝異常、血脂紊亂和高血壓)的風險較高[1],非典型抗精神病藥物對5-羥色胺A型(5HT-A)受體的拮抗作用會減少胰島B細胞血糖值的反應,從而影響糖代謝紊亂[2]。糖尿病是由于胰島素分泌缺陷或胰島素作用障礙所致以高血糖為特征的代謝性疾病,長時間高血糖會導致繼發感染、動脈粥樣硬化、腎臟和視網膜病變等并發癥,嚴重危害患者的身體健康,甚至會導致殘疾[3]。現就我院2015年至2017年的口服降糖藥物臨床應用情況進行分析,為臨床合理用藥提供參考。
1 資料與方法
收集我院藥劑科藥品管理數據庫和醫院信息系統(HIS)中2015年至2017年的口服降糖藥物應用數據,包括藥品名稱、劑型、規格、銷售數量及金額。采用Excel 2003軟件進行統計、匯總和排序。以各種口服降糖藥物的銷售金額、用藥頻度(DDDs)、日均費用(DDC)等為分析指標。限定日劑量(DDD)[4]采用世界衛生組織推薦的測量方法,DDDs=藥品的年銷售量/DDD值。DDDs越大,表明使用頻率越高,反映臨床對該藥的選擇性越大。日均費用(DDC)=藥品的年銷售金額/DDDs,DDC可反映該藥的平均日治療費用[5]。
2 結果
結果見表1和表2。由表1可見,我院口服降糖藥物的銷售金額呈逐年上升趨勢,其中阿卡波糖穩居首位,且逐年遞增,且銷售金額占總的降糖藥物的50%以上;二甲雙胍3年中穩居第2,比例呈逐年下降趨勢;格列吡嗪位居第3,比例也呈下降趨勢;瑞格列奈于2015年4月引進我院,但2016年和2017年呈上升趨勢,2017年居第3,超過格列吡嗪。由表2可知,我院DDDs排序前3位的依次為二甲雙胍、格列吡嗪和阿卡波糖,DDDs 2016年有回落,2017年又小幅上升。我院DDC較高的是阿卡波糖和羅格列酮,較低的是二甲雙胍和格列吡嗪。
3 討論
3.1 分析
阿卡波糖是α-糖苷酶抑制劑,主要通過抑制碳水化合物在小腸上部的吸收而降低餐后血糖,適用于以碳水化合物為主要食物成分和餐后血糖升高的患者,我院精神病患者三餐以米、面為主食,均為碳水化合物,且我院住院患者生活方式單一、運動少,特別適合阿卡波糖適應證。阿卡波糖降低餐后血糖療效確切,且其降低餐后血糖的能力呈劑量依賴性[6]。由2型糖尿病患者的Meta分析結果顯示,阿卡波糖還可減少35%的心血管事件[7],但由于其價格較貴,其DDC為我院抗糖尿病藥物中較高的。精神病與糖尿病均為慢性疾病,需長期甚至終身服藥,對共病精神病患者來說經濟負擔較重。故3年來其銷售金額居第1,DDDs卻排第3。
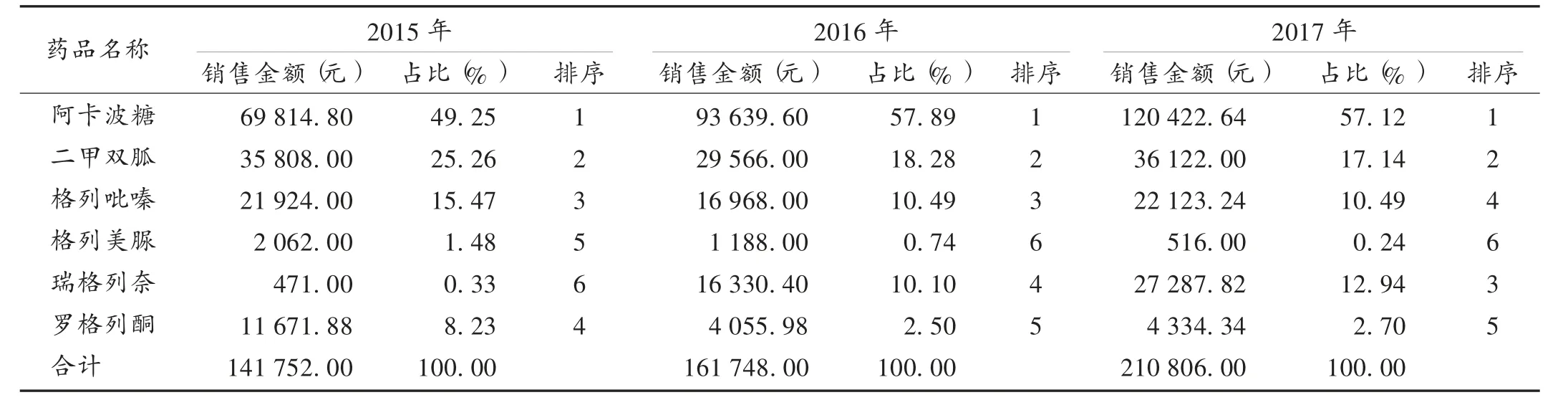
表1 2015年至2017年各類口服降糖藥物銷售金額、占比及排序統計結果
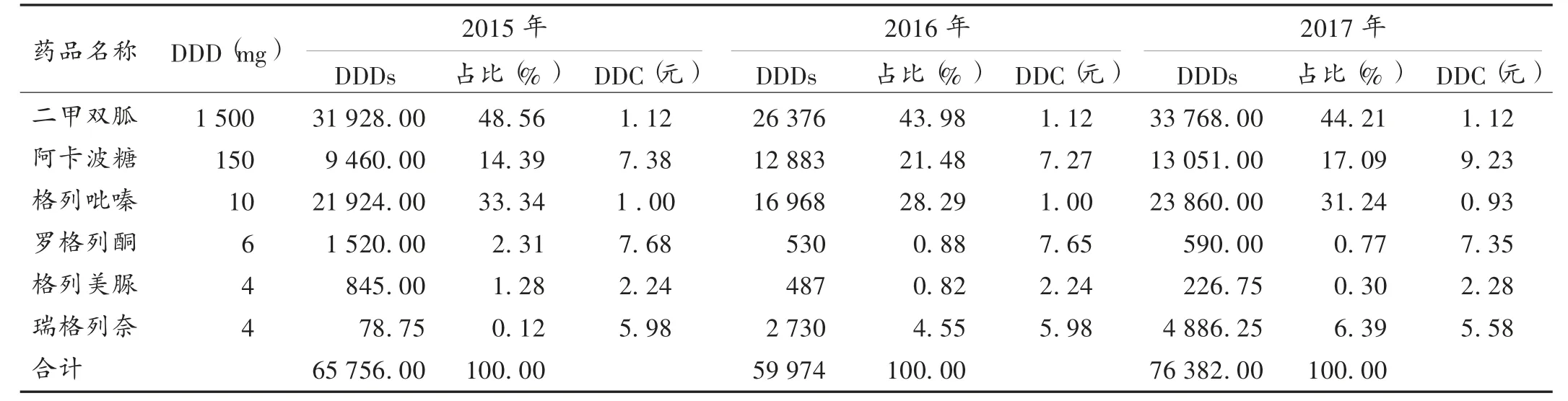
表2 2015年至2017年各類口服降糖藥物的DDDs,DDC及排序比統計結果
二甲雙胍可增加外周組織對葡萄糖的攝取和利用,減少肝糖原輸出,有效降低血糖,減少腫瘤的發生[8]。《中國2型糖尿病防治指南(2013)版》要求,若無禁忌證,二甲雙胍應當一直保留在糖尿病的治療方案中[9],是目前唯一被《2013美國臨床內分泌醫師學會指南》推薦有心血管獲益證據的降糖藥物[10],許多國家和國際組織制訂的糖尿病診治指南中推薦二甲雙胍作為2型糖尿病患者控制高血糖的一線用藥和藥物聯合中的基本用藥[11],成為全球控制糖尿病的核心藥物[12]。我院二甲雙胍由于DDC較低,DDDs一直居第1,但比例有所下降,2017年比2016年有輕微增加,但仍低于2015年。朱峰等[13]的研究顯示,二甲雙胍可降低精神科肥胖患者的餐后血糖、糖化血紅蛋白等,升高高密度脂蛋白。與飲食加運動方式相比,鹽酸二甲雙胍減輕非典型抗精神病藥物所致代謝綜合征患者體質量的療效更優[14]。所以我院二甲雙胍下降是不合理的,應引起重視。
我院口服降糖藥物磺脲類有格列吡嗪、格列美脲。其中格列吡嗪2015年的銷售金額排第3,2016年和2017年下降為第4,但由于其DDC低,其DDDs一直穩居第2。格列吡嗪是第2代磺脲類藥物,除了可較好地降血糖外,還可改善血管內皮功能[15-16],其DDC低,DDDs也穩居第2。格列美脲為第3代磺脲類降糖藥,除了能刺激胰島素分泌外,還能改善胰島素抵抗[17-18],其心血管不良反應也少,但由于其DDC較高,使用量較少,也可能與醫生的用藥習慣有關。
瑞格列奈屬新型降糖藥物,有效物質可直接作用在胰島組織中的B細胞上,進而有效促進B細胞的修復、增加胰島素的合成和分泌量,主要控制餐時血糖[19-21]。具有吸收快、起效快和作用時間短的特點,發生低血糖風險較小,不增加體質量,且具有良好的腎臟安全性。SCHRAMM等[22]分析了2型糖尿病患者不同胰島素促泌劑與二甲雙胍的心血管風險,結果顯示,瑞格列奈具有較低風險,與二甲雙胍相比無明顯差異。本研究中其使用呈增長趨勢。
羅格列酮為噻唑烷二酮類降糖藥,主要通過增加靶細胞對胰島素的敏感性而起作用,但其會增加患者心肌梗死和心血管死亡危險[23],僅適用于其他降糖藥無效的患者,臨床使用率逐漸下降。
3.2 對策
非典型抗精神病藥物可拮抗單胺類神經遞質,會引起患者食欲增加、鎮靜等不良反應,降低消耗、增加物質儲備,進而促進了胰島素抵抗的發生,另一方面可導致副交感神經調節代謝異常細胞的活性發生改變,進一步引起糖脂代謝紊亂;許多受體機制也涉及非典型抗精神病藥物相關的體質量增加,包括5-羥色胺2c(5-HT2c)、組胺H1、α-腎上腺素、多巴胺D2和毒覃堿M3受體。奧氮平和氯氮平干擾葡萄糖代謝的傾向最嚴重,可能會破壞葡萄糖調節,其獨立于肥胖或體質量增加而發生,且可能是胰島素抵抗的直接誘因。奧氮平治療后患者的三酰甘油、低密度脂蛋白、總膽固醇升高,高密度脂蛋白降低,較治療前差異顯著[24]。郭金宏等[25]的研究指出,奧氮平對女性精神分裂癥代謝影響顯著,三酰甘油、總膽固醇4周有增加,8周進一步增加。有研究指出,空腹血糖、糖化血紅蛋白較治療前顯著增加[26],但有研究指出,治療前后無顯著差異[27]。根據美國國家膽固醇教育計劃成人治療組第三次報告(NCEPATP-Ⅲ),精神分裂癥患者合并代謝綜合征的概率是一般人群的4倍多,且女性患病率較男性高[28]。國內調查發現,精神分裂癥住院患者伴有糖尿病的比例遠高于普通人群,其中女性高于男性[29]。所有非典型抗精神病藥物都會引起代謝綜合征,故降糖藥物在精神病專科醫院的應用尤為重要,在綜合干預措施下,根據患者具體情況實施個體化給藥方案,確保用藥安全。同時,還應根據患者的經濟情況選擇經濟有效的降糖藥物。

