腹腔鏡術(shù)式治療子宮內(nèi)膜異位癥效果分析
(新鄉(xiāng)市新隆祥醫(yī)院,河南 新鄉(xiāng) 453000)
子宮內(nèi)膜異位癥在婦產(chǎn)科臨床中屬常見高發(fā)病,在大多數(shù)情況下,患者子宮腔黏膜外其他位置有子宮內(nèi)膜組織出現(xiàn),其臨床癥狀主要表現(xiàn)為房事伴隨疼痛感、月經(jīng)周期不規(guī)則以及痛經(jīng)等情況,子宮內(nèi)膜異位癥嚴(yán)重者甚至?xí)霈F(xiàn)不孕癥,對(duì)患者日常生活及工作都會(huì)帶來(lái)極大影響[1]。為緩解子宮內(nèi)膜異位癥患者疼痛感,保證卵巢功能正常化,臨床治療多采用手術(shù)治療,傳統(tǒng)手術(shù)時(shí)間長(zhǎng),出血量大,恢復(fù)時(shí)間長(zhǎng),復(fù)發(fā)率高。此研究對(duì)部分子宮內(nèi)膜異位癥患者使用腹腔鏡術(shù)式進(jìn)行治療,患者臨床療效確切,現(xiàn)報(bào)告如下。
1 資料與方法
1.1 一般資料
選取2016年1月~2018年8月新鄉(xiāng)市新隆祥醫(yī)院收治的66例子宮內(nèi)膜異位癥患者為研究對(duì)象,隨機(jī)分為對(duì)照組和研究組,每組33例。對(duì)照組年齡20~35歲,平均(28.1±1.4)歲,病程2~6年,平均(4.52±1.02)年;研究組年齡21~37歲,平均(28.5±1.5)歲,病程2~5年,平均(4.18±0.96)年;兩組患者在性別、年齡和病程等一般資料無(wú)統(tǒng)計(jì)學(xué)差異(P>0.05),具有可比性。本研究經(jīng)院倫理委員會(huì)審核批準(zhǔn),經(jīng)患者或家屬同意并簽署知情同意書。
納入標(biāo)準(zhǔn):經(jīng)臨床診斷符合子宮內(nèi)膜異位癥確診者[2];知情同意參與此次研究并簽署知情文件;無(wú)任何開腹手術(shù)和腹腔鏡手術(shù)相關(guān)禁忌證。排除標(biāo)準(zhǔn):有免疫系統(tǒng)疾病者;有嚴(yán)重的肝、腎功能障礙者;有嚴(yán)重精神類疾病者;無(wú)正常溝通能力者。
1.2 方法
對(duì)照組:患者使用常規(guī)開腹手術(shù)方法進(jìn)行治療。術(shù)前禁水禁食,進(jìn)入手術(shù)室前對(duì)其生命體征進(jìn)行監(jiān)測(cè),使用氣管插管全身麻醉方法。常規(guī)開腹之后對(duì)盆腔腹膜是否存在結(jié)節(jié)情況進(jìn)行探查,并進(jìn)行臨床分期判斷和手術(shù),手術(shù)完畢將切口逐層縫合。
研究組:患者使用腹腔鏡手術(shù)治療,患者術(shù)前準(zhǔn)備與對(duì)照組一致。氣管插管全身麻醉之后,患者取膀胱截石體位進(jìn)行手術(shù)。在患者肚臍位置下方、麥?zhǔn)宵c(diǎn)和對(duì)側(cè)位置各穿孔1次,完成CO2人工氣腹建立,氣腹壓力12~14 mmHg為宜。通過(guò)腹腔鏡對(duì)患者子宮直腸陷凹、卵巢、輸卵管、盆腔腹膜及子宮體依次進(jìn)行詳細(xì)探查,觀察是否有黑色、紫藍(lán)色結(jié)節(jié)病灶和巧克力囊腫等子宮內(nèi)膜異位癥的主要依據(jù)。如有上述表現(xiàn),則用電凝法對(duì)異位病灶進(jìn)行燒灼。患者如果是盆腔內(nèi)膜異位癥合并不孕,輸卵管遠(yuǎn)端發(fā)生阻塞,則給予患者進(jìn)行輸卵管造口術(shù)進(jìn)行治療[3]。手術(shù)完畢后使用生理鹽水對(duì)患者盆腔進(jìn)行反復(fù)沖洗,防止局部粘連發(fā)生,最后切口逐層縫合,外敷無(wú)菌紗布。
術(shù)后兩組患者均給予相應(yīng)時(shí)間的抗生素治療。
1.3 觀察指標(biāo)
對(duì)比兩組患者手術(shù)情況、不良反應(yīng)發(fā)生率。手術(shù)情況從手術(shù)時(shí)間(從手術(shù)開始到結(jié)束時(shí)間)、術(shù)中出血量(敷料清點(diǎn)法)、術(shù)后排氣時(shí)間及住院天數(shù)等方面進(jìn)行評(píng)價(jià);術(shù)后跟蹤1年記錄患者腸粘連、性交痛及月經(jīng)不調(diào)的不良反應(yīng)發(fā)生情況進(jìn)行評(píng)價(jià)。
1.4 統(tǒng)計(jì)學(xué)方法
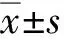
2 結(jié)果
2.1 兩組手術(shù)情況的比較(見表1)
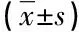
表1 兩組患者手術(shù)情況對(duì)比
2.2 兩組不良反應(yīng)發(fā)生率的比較(見表2)

表2 兩組患者不良癥狀發(fā)生率的比較 例
3 討論
子宮內(nèi)膜異位癥作為臨床多見疾病之一,育齡女性為多發(fā)人群,因子宮宮腔通過(guò)輸卵管與盆腔相連,以至于子宮內(nèi)膜細(xì)胞增生組織可能通過(guò)輸卵管進(jìn)入盆腔形成異位組織,最終導(dǎo)致病情發(fā)作[4]。子宮內(nèi)膜異位生長(zhǎng)會(huì)出現(xiàn)周期性出血,進(jìn)展性病變會(huì)致使周圍組織逐步纖維化,這也是患者伴隨出現(xiàn)痛經(jīng)、月經(jīng)不調(diào)以及不孕等癥狀的最基本原因。長(zhǎng)時(shí)間臨床治療多采用藥物或者手術(shù)干預(yù),但是藥物治療效果并不理想,治療周期長(zhǎng),見效慢,一旦停藥可馬上復(fù)發(fā),而診斷發(fā)現(xiàn)一旦內(nèi)膜異位面積超過(guò)2 cm的患者采取藥物治療則很難起到治療效果,必須采取手術(shù)干預(yù),針對(duì)需保留生育能力的患者往往只能采取保留子宮及正常卵巢組織的保守手術(shù)干預(yù)措施,但是患者復(fù)發(fā)幾率一直居高不下[5]。
子宮內(nèi)膜異位患者使用腹腔鏡手術(shù)干預(yù)方案不僅僅可借助腹腔鏡順利完成整個(gè)手術(shù)操作,還可減少盆腔及腹腔各器官或組織因長(zhǎng)時(shí)間暴露而發(fā)生粘連等不良癥狀,研究數(shù)據(jù)顯示,研究組不良反應(yīng)發(fā)生率低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),另外腹腔鏡手術(shù)過(guò)程中,止血操作多采用電凝方案,切除病變組織時(shí)使用電切,可有效減少術(shù)中出血情況,利于術(shù)后及時(shí)排氣,排氣正常后患者可馬上恢復(fù)進(jìn)食,減少盆腔內(nèi)腸粘連發(fā)生率。研究數(shù)據(jù)顯示,研究組手術(shù)時(shí)間、術(shù)中出血量、術(shù)中出血量和住院時(shí)間均低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。其次腹腔鏡手術(shù)是一種微創(chuàng)方案,可及時(shí)加快傷口愈合,縮短住院時(shí)間,保證臨床安全性,提高臨床診斷率和改善率。然后腹腔鏡在手術(shù)進(jìn)行過(guò)程中還能對(duì)盆腔內(nèi)各組織進(jìn)行全方位的探查,避免遺漏微小病灶或隱匿性病變組織。因此可見腹腔鏡手術(shù)在子宮內(nèi)膜異位癥治療中不僅效果理想還安全可靠。
綜上所述,子宮內(nèi)膜異位癥患者使用腹腔鏡術(shù)式進(jìn)行治療,手術(shù)時(shí)間、住院時(shí)間較短,且術(shù)中出血情況和不良反應(yīng)發(fā)生率較低,確保安全性,因此該術(shù)式應(yīng)在臨床中廣泛推廣。

