Nomogram預測模型分析早產(chǎn)兒PICC置管并發(fā)靜脈炎癥的風險
韓瑩,李娜
(1.首都醫(yī)科大學附屬北京潞河醫(yī)院兒科病區(qū),北京 101149;2.北京市通州區(qū)婦幼保健院新生兒科,北京 101100)
外周導入中心靜脈置管(peripherally inserted central catheters,PICC)具有減少反復靜脈穿刺,保護血管,集采血、供藥與營養(yǎng)供給于一體,提高醫(yī)務人員工作效率的優(yōu)勢,臨床上應用廣泛[1]。新生兒血管口徑小,管壁薄且耐受力低,常因軟管刺激產(chǎn)生痙攣和損傷,從而發(fā)生靜脈炎癥。臨床調(diào)查結(jié)果顯示,早產(chǎn)兒PICC留置時間相對較長(1~3個月),并發(fā)癥發(fā)生率為30%~60%,靜脈炎癥約占3成左右[2-3]。本研究回顧性分析150例PICC置管早產(chǎn)兒的臨床資料,根據(jù)其危險因素建立Nomogram預測模型,旨在為降低PICC靜脈炎癥發(fā)生率,提高其安全性提供科學方案。
1 資料與方法
1.1 一般資料
研究對象為2015年7月至2017年12月在首都醫(yī)科大學附屬北京潞河醫(yī)院和北京市通州區(qū)婦幼保健院出生的150例PICC置管早產(chǎn)兒,體質(zhì)量1 000~1 500 g,平均(1203±197)g。納入標準:胎齡<37周;體質(zhì)量<1 500 g;PICC置管;家屬自愿簽署知情同意書。排除標準:合并遺傳性疾病;發(fā)育畸形;合并宮內(nèi)感染;嚴重并發(fā)癥。靜脈炎癥的評估標準[4]:依據(jù)美國靜脈輸液護理學會靜脈炎分級標準所規(guī)定的指標準,輸液部位有發(fā)紅,或紅腫、壓痛,或靜脈條索狀改變,或有膿液流出均為靜脈炎癥。根據(jù)以上標準,本組病例中有16例(10.7%)發(fā)生靜脈炎癥,設為研究組,剩余134例(89.3%)未發(fā)生靜脈炎癥,設為對照組。
1.2 參數(shù)篩選方法
檢索Pubmed、萬方、知網(wǎng)、維普等數(shù)據(jù)庫,以“PICC”、“靜脈炎”、“并發(fā)癥”為關鍵詞,尋找導致靜脈炎的可能原因,以Excel表格記錄。根據(jù)各個參數(shù)出現(xiàn)的頻次和產(chǎn)生的危險度比值比,將各個參數(shù)由高到低排序,作為本研究的主要考察參數(shù)。本次研究納入?yún)?shù)包括:胎齡、性別、穿刺次數(shù)、置管部位、置管時間、運動刺激、出生體質(zhì)量、分娩方式、新生兒窒息、導管堵塞、導管移位、滲血刺激、敷料過敏、異物進入、置管長度、輸液滲透壓,共16項參數(shù)。
1.3 統(tǒng)計學分析
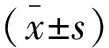
2 結(jié)果
2.1 影響因素
就本次納入病例而言,性別、分娩方式、新生兒窒息、輸液滲透壓、導管堵塞、敷料過敏及異物進入不是PICC靜脈炎的影響因素(P>0.05);胎齡、出生體質(zhì)量、穿刺次數(shù)、置管部位、置管時間、置管長度、導管移位及滲血刺激可能是PICC靜脈炎的影響因素(P<0.05)。見表1。

表1 兩組患者影響因素分析結(jié)果
*P<0.05,與對照組比較。
2.2 危險因素
將胎齡、出生體質(zhì)量、穿刺次數(shù)、置管部位、置管時間、置管長度、導管移位、運動刺激及滲血刺激納入危險因素分析,計量資料以均數(shù)為界進行賦值。各因素通過逐步回歸法觀察共線性關系,其中胎齡與出生體質(zhì)量之間存在共線性,導管移位和運動刺激存在共線性,剔除統(tǒng)計值較小的出生體質(zhì)量和運動刺激,其余7項自變量納入Logistic回歸,分析結(jié)果如表2所示,胎齡<32周、穿刺次數(shù)≥2次、置管時間>2個月、導管移位和滲血刺激均為引發(fā)靜脈炎的危險因素(OR>1,P<0.05)。
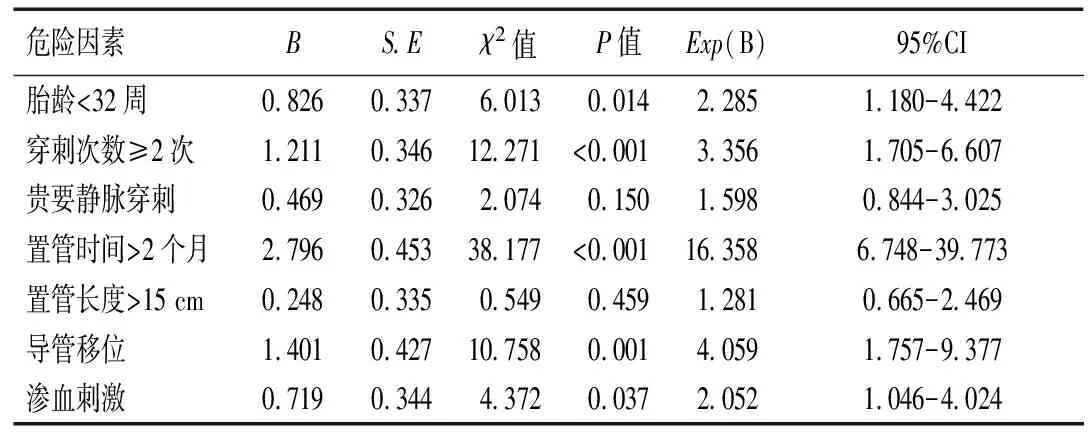
表2Logistic回歸分析結(jié)果
2.3 列線圖模型的構(gòu)建
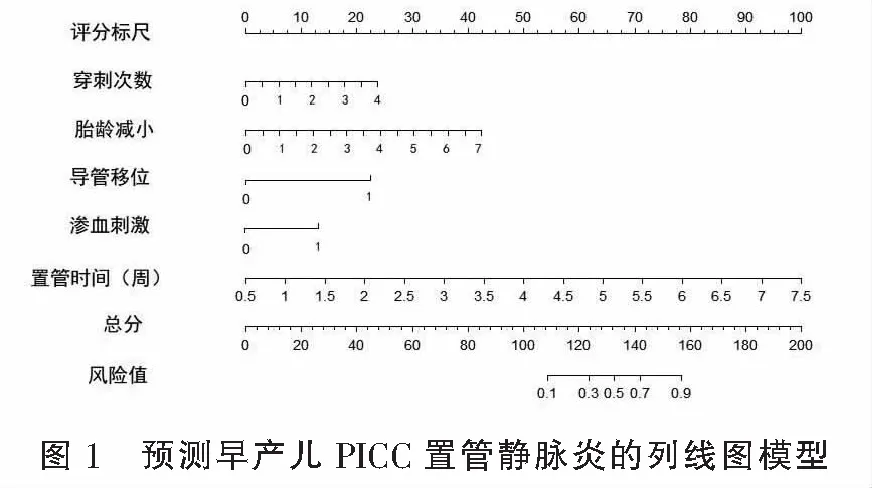
將靜脈炎的危險因素(Logistic回歸分析OR>1,P<0.05)的納入列線圖模型,如圖1所示,隨著穿刺次數(shù)的增加、胎齡的減小和置管時間的延長,靜脈炎的風險依次升高。穿刺次數(shù)每增加一次,風險評分增加7.3分;胎齡每減少一周,風險評分增加7.1分;置管時間每增加一周,風險評分增加14.5分;合并導管移位會使風險值增加21.8分;合并滲血刺激會使風險值增加15.7分。
2.4 模型驗證
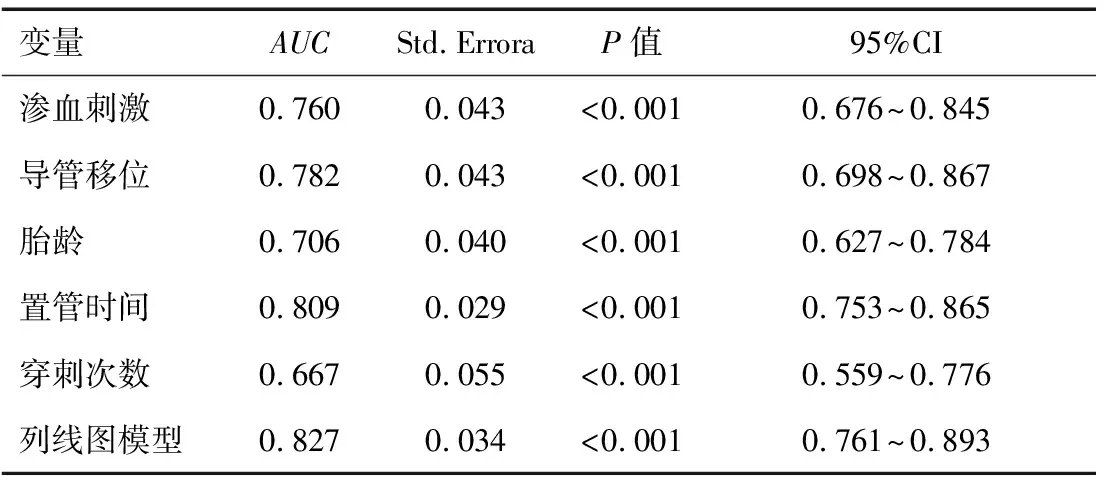
將各項危險因素帶入列線圖模型,以風險值構(gòu)建ROC曲線,并與各個指標做對比,如圖2所示,列線圖模型的評估價值最高,ACU=0.827[CI% 0.761~0.893]。見表3。
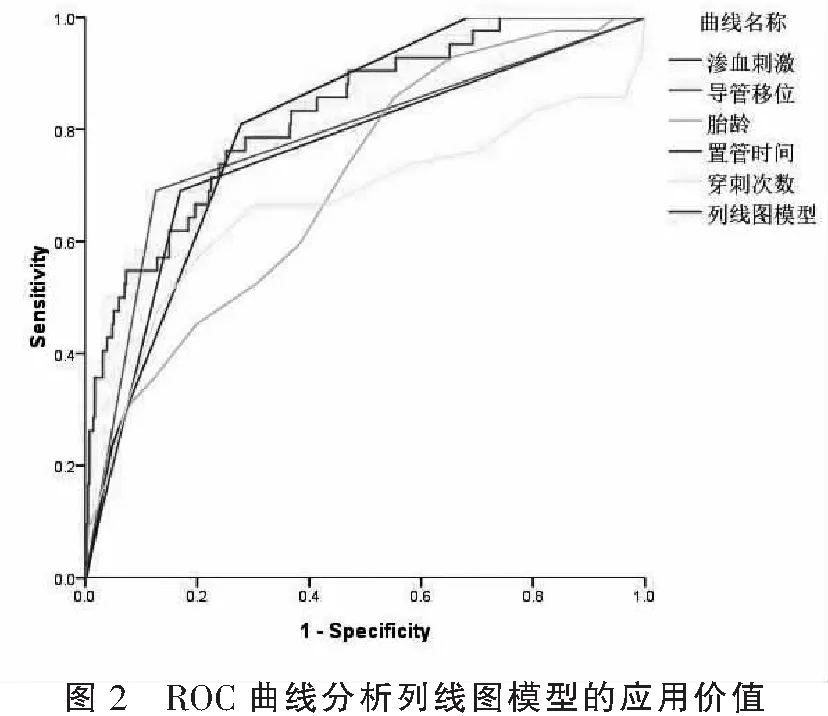
表3各項危險因素及列線圖模型預測靜脈炎的ROC曲線分析結(jié)果
變量AUCStd.ErroraP值95%CI滲血刺激0.7600.043<0.0010.676~0.845導管移位0.7820.043<0.0010.698~0.867胎齡0.7060.040<0.0010.627~0.784置管時間0.8090.029<0.0010.753~0.865穿刺次數(shù)0.6670.055<0.0010.559~0.776列線圖模型0.8270.034<0.0010.761~0.893
3 討論
靜脈炎是指由于化學、感染及物理等因素對血管壁刺激而導致的血管壁炎癥,主要包括化學性靜脈炎和機械性靜脈炎兩類。早產(chǎn)兒是PICC并發(fā)癥的高發(fā)群體,其中靜脈炎發(fā)生率約占所有并發(fā)癥的1/3,這主要是因為早產(chǎn)兒皮膚和血管壁薄,結(jié)締組織發(fā)育不完全,對外界刺激引發(fā)的不良反應更加敏感[5]。本研究回顧性分析了150例早產(chǎn)兒的臨床資料,從16項參數(shù)中篩選出其5項危險因素,分別為胎齡<32周、穿刺次數(shù)≥2次、置管時間>2個月、導管移位和滲血刺激。
胎齡與早產(chǎn)兒的發(fā)育狀態(tài)密切相關,胎齡越小,患兒各個器官組織的發(fā)育越不完善。李智英等對413例低出生體質(zhì)量新生兒(<2 500g)的分析結(jié)果顯示體質(zhì)量<1 500g是發(fā)生導管相關并發(fā)癥的重要危險因素[6]; 陳麗萍等[7]回顧性分析200例早產(chǎn)兒的臨床資料,指出孕周≤32周和體質(zhì)量<1 500 g均能增加靜脈炎癥的發(fā)生風險。本研究發(fā)現(xiàn)胎齡和體質(zhì)量均能影響靜脈炎發(fā)生率,但兩者之間存在共線性,危險因素分析過程中剔除了體質(zhì)量,僅分析胎齡。一般來說,胎齡越小的患兒發(fā)育越不完善,血管較細,一方面容易發(fā)生不良穿刺時間;另一方面管壁薄,對導管刺激敏感性高。本研究結(jié)果顯示胎齡<32周靜脈炎發(fā)生風險增加2.285倍[CI% 1.180~4.422],與國內(nèi)其他學者的報道結(jié)果基本一致。國外一份調(diào)查數(shù)據(jù)顯示,超過半數(shù)的PICC相關并發(fā)癥與醫(yī)護人員的穿刺技術有關[8],本研究結(jié)果也顯示穿刺次數(shù)≥2次增加靜脈炎發(fā)生率(Exp(B)=3.356 [CI% 1.705~6.607]),由于早產(chǎn)兒免疫調(diào)解功能不成熟,受到反復穿刺的刺激后創(chuàng)傷應激敏感性增加,容易出血血管壁水腫與充血的情況;加之缺乏自我修復力,極易引發(fā)靜脈炎。正因如此,提高醫(yī)護工作人員的穿刺技術對降低靜脈炎發(fā)生率至關重要。
在本組數(shù)據(jù)中,影響靜脈炎癥發(fā)生率最多的是置管時間,置管時間>2個月靜脈炎發(fā)生風險增加16.358倍[CI% 6.748~39.773],列線圖模型和ROC曲線也顯示了置管時間的重要性,從列線圖模型來看,隨著置管時間的延長,靜脈炎風險逐漸升高,每增加一周風險評分增加14.5分;從ROC曲線來看,在各單項因素中,置管時間的AUC最高,一般認為AUC越高預測價值越高[9]。置管時間的延長不僅增加了機械性損傷風險,還增加了細菌定植的機會,機械性和細菌性靜脈炎癥的發(fā)生風險均有可能升高,可見,對于長時間置管的早產(chǎn)兒應做好早期防治工作。PICC靜脈炎的另外兩個危險因素分別是導管移位和滲血刺激。導管移位多由小兒多動所致,這方面其他學者也有較多報道[10-11],正常情況小PICC管端開口于中小血管,形成腔內(nèi)渦形流動,能夠快速稀釋藥液,減少藥液刺激。而發(fā)生導管移位后,血液流動性受阻,對藥液的稀釋能力減弱,故而更加容易產(chǎn)生管壁刺激[12-13]。另有報道[14]指出,早產(chǎn)兒凝血功能發(fā)育不成熟,PICC置管過程中滲血發(fā)生率較高。本研究發(fā)現(xiàn)導管移位可使靜脈炎發(fā)生風險增加4.059倍 [CI% 1.757~9.377],滲血刺激可使靜脈炎發(fā)生風險增加2.052倍[CI% 1.046~4.024],均是靜脈炎的重要危險因素。根據(jù)以上因素建立列線圖模型AUC達0.827,對靜脈炎的預測效能高于各個單項因素。
綜上所述,本研究基于胎齡、穿刺次數(shù)、置管時間、導管移位和滲血刺激建立列線圖模型,發(fā)現(xiàn)該模型對早產(chǎn)兒PICC置管并發(fā)靜脈炎具有良好的預測價值,對提高早產(chǎn)兒PICC安全性有積極作用。

