早期添加乳清蛋白在提高卒中鼻飼患者腸內營養效果研究
臧麗麗,張 旋,唐亞男,尹 靜
[作者單位]250031山東濟南,解放軍第九六○醫院神經內科(臧麗麗,張旋,唐亞男,尹靜)
急性腦卒中后營養不良與感染、壓瘡發生率升高及住院時間延長呈正相關,卒中后營養不良是預后不良的獨立危險因素[1,2],因此卒中患者的腸內營養問題越來越受到臨床工作者重視。但是近年來研究多集中于能量達標補充方面,而對于蛋白補充的研究相對較少。蛋白質的補充不僅局限于提供氮源,維持瘦肉體,還包括參與形成機體代謝酶類、免疫球蛋白及構成細胞的結構,運輸體內物質等[3]。筆者對住院卒中鼻飼患者腸內營養早期即添加乳清蛋白粉能提高患者營養水平方面取得良好效果,現報告如下。
1 資料與方法
1.1 一般資料 收集筆者所在科2016年6月—2018年5月住院的卒中需鼻飼行腸內喂養患者128例為研究對象。樣本量計算通過查閱文獻獲得兩組患者的均值,通過樣本量計算軟件得到。按照患者住院編號采用簡單隨機分組方法分為觀察組和對照組各64例,其中觀察組脫落2例,對照組脫落1例。兩組患者的納入標準為:(1)符合腦卒中的診斷標準,年齡18~80歲;(2)營養不良風險評估(NRS2002)評分≥3 分,需要營養支持治療;(3)急性胃腸功能損傷(AGI)評分為0~1級,住院后24 h內開始腸內營養;(4)標準吞咽功能篩查 (SSA)陽性,需要胃管喂養;(5)血液檢查:腎功能正常;(6)腸內營養實施和乳清蛋白粉補充時間超過2周。排除標準為:(1)入院后低蛋白血癥患者;(2)嚴重肺部感染患者;(3)靜脈輸注白蛋白患者;(4)對乳清蛋白質過敏患者。兩組患者均簽署知情同意書。兩組患者在年齡、性別、疾病診斷、疾病嚴重程度(NIHSS評分)、NRS2002評分基本資料方面差異無統計學意義(P>0.05)。
1.2 研究方法 兩組患者住院后均由分管醫師、護士、營養師根據患者的病情結合患者的NRS2002評分、AGI評分、SSA篩查結果,共同制定患者腸內營養實施計劃,確定患者的腸內營養方式、計算患者腸內營養達標熱量和蛋白。責任護士每天監測患者腸內營養耐受性,并使用集束化護理策略確保腸內營養患者輸注規范性[4]。兩組患者熱量達標量按照20~25 Kcal/kg·d 補充[5]。 對照組患者住院后 24 h 開啟腸內營養,2~3 d達到目標熱量,未添加乳清蛋白粉。觀察組患者開啟腸內營養時間和目標熱量達標熱量計算方法和達到目標熱量時間同對照組,同時在開啟腸內營養同時增加乳清蛋白粉補充。乳清蛋白粉添加量計算方法為:患者每日所需要蛋白量減去腸內營養制劑中所包含蛋白含量。患者每日所需要蛋白量按照 1.2~2.0 g/kg計算[6]。乳清蛋白粉統一使用該院統一采購的紐特舒瑪乳清蛋白粉,補充時間分別在腸內營養喂養間期。喂養者均由經過培訓的責任護士進行喂養,配置流程參照生產廠家說明書進行,乳清蛋白含量以純乳清蛋白為準,不包含輔料。兩組患者在研究期間分別于住院后、住院后3周抽血查白蛋白、前白蛋白水平。三名參與課題研究使用皮褶厚度計測量肱三頭肌皮褶厚度(TSF),記錄值取三名護士測量值的平均數。上臂肌圍(AMC)通過計算得到。參與課題研究及資料收集的護士均經過科室腸內營養小組的統一培訓和考核。
1.3 觀察指標 兩組患者住院后、住院三周的血清白蛋白、前白蛋白水平、上臂肌圍、肱三頭肌皮褶厚度。血清白蛋白和前白蛋白通過抽血查生化指標測量。三頭肌皮褶厚度TSF(mm):在右上臂后面肩峰與鷹嘴連線的重點,夾取與上肢長軸平行的皮褶,縱向測量。上臂肌圍測量(AMC)=上臂圍 AC(mm)-3.14x三頭肌皮褶厚度TSF(mm)。
1.4 統計學處理 應用JMP 13.0軟件對數據進行統計處理。計數資料采用百分比(%)描述,組間比較采用χ2檢驗;計量資料用x±s表示,兩組間比較采用t檢驗或非參數秩和檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者基本情況比較 兩組患者在性別、年齡、診斷、NIHSS評分、NRS 2002評分方面差異無統計學意義(P>0.05),具有可比性。見表1。
2.2 兩組患者住院后、住院3周營養水平比較觀察組患者住院3周后血清白蛋白、前白蛋白水平、上臂肌圍變化、三頭肌皮褶厚度變化數值均高于對照組(P<0.05),差異有統計學意義。見表2。

表1 兩組患者基本資料
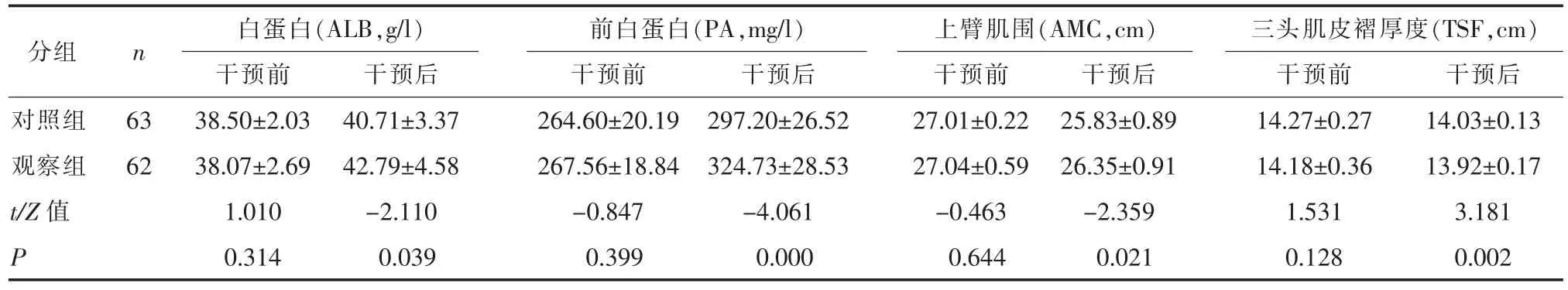
表2 兩組患者住院后、住院3周營養水平比較表
3 討論
住院卒中患者吞咽障礙的發生率達37%~78%[7],是導致卒中后營養不良的獨立危險因素。近年來卒中患者的營養問題越來越受到臨床工作者的重視,盡早對吞咽障礙的卒中患者進行早期腸內營養已經達成共識。重癥卒中患者處于高分解、高代謝狀態,能量需求增加,蛋白質更新加快。同時重癥卒中患者高分解致體重和肌肉快速丟失,這與并發癥和病死率增加明顯相關。因此,危重癥患者的營養支持在考慮能量達標的同時還應及時關注蛋白質攝入是否達到最優[8]。乳清蛋白在生物學上被稱為“蛋白之王”,含有多種人體需要的必需氨基酸[9]。乳清蛋白能有效地改善營養狀況,是臨床各種治療飲食或管喂飲食優質蛋白質的最好來源[10]。乳清蛋白是牛奶乳清中一類蛋白質的總稱,包括α-乳清蛋白、β-乳球蛋白、血清清蛋白、免疫球蛋白、糖巨肽(GMP)、乳鐵蛋白、乳過氧化物酶、β-微球蛋白、溶菌酶等[11],其中 β-乳球蛋白 48%,α-乳清蛋白占19%,免疫球蛋白占8%,血清清蛋白占5%,這些蛋白質和多肽均各具有其獨特生物活性,營養價值極高[12]。乳清蛋白及其水解產物的營養質量優于酪蛋白,可為腸內營養制劑提供優質氮源,其在糾正負氮平衡、促進創傷愈合、維持機體免疫力、增強機體抗感染等方面發揮重要作用。因此該研究對照組患者選用乳清蛋白作為卒中患者蛋白質補充來源。
血清白蛋白水平是體現卒中患者營養狀態的重要指標。白蛋白是由人體肝臟分泌的一種高度可溶的蛋白分子,半衰期21 d。血清前白蛋白在體內總含量極少且半衰期短,可敏感地反映機體營養狀況改變。肱三頭肌皮褶厚度和上臂中點肌圍是了解體內脂肪組織、評價肌肉蛋白質的指標[13]。以上指標可以較好地反應卒中患者的營養水平。有研究顯示對低蛋白血癥的危重患者進行早期添加乳清蛋白治療可以提高患者的營養水平[14]。因為乳清蛋白是必需氨基酸亮氨酸的來源,亮氨酸在肌蛋白合成和肌肉生長中起著重要作用,飲食中含有較多的亮氨酸可以讓患者獲得更多的瘦肉組織。乳清蛋白中的亮氨酸含量明顯高于酪蛋白中的含量,是大豆蛋白中亮氨酸含量的50%。因此乳清蛋白被認為是快速給肌肉提供營養的理想蛋白質。王秋梅等研究顯示,老年患者補充熱量的同時補充乳清蛋白有利于維持老年患者的肌肉質量[15]。另一項隨機對照雙盲研究顯示,觀察24周發現給予蛋白質補充的觀察組患者瘦體組織量平均增加1.3 kg,而安慰劑組患者沒有明顯變化[16]。
目前臨床上對危重患者大多使用腸內營養制劑作為營養能量補充的來源,但是能量雖然達標但是不能滿足患者對蛋白的需求。所以臨床上很多患者即使補充了足夠的熱量,白蛋白水平仍然在持續下降。該研究觀察組患者在開啟腸內營養的同時根據患者體重及時補充一定量的乳清蛋白。研究顯示觀察組患者在腸內營養開啟同時按照指南要求給予補充乳清蛋白粉與對照組患者不補充乳清蛋白粉,在補充達標熱量同等原則的條件下,兩組患者在干預前的基線營養狀態統計學無顯著差異 (P>0.05)。但是對照組補充乳清蛋白粉21 d后的白蛋白、前白蛋白、上臂肌圍及肱三頭肌皮褶厚度明顯高于對照組患者,兩組差異有統計學意義(P<0.05)。因此在腸內營養達標熱量的同時早期添加乳清蛋白粉可以顯著提高卒中患者腸內營養的效果。
卒中患者早期添加乳清蛋白可以提高患者的營養狀態,值得臨床推廣,雖然研究顯示乳清蛋白粉在鼻飼的卒中患者早期補充可以使患者受益,但是對于補充的最佳量仍需要進一步探索。同時也期待大樣本量的多中心臨床隨機對照研究結果。

