清熱化濕中藥保留灌腸治療潰瘍性結腸炎療效觀察
李 明,方笑麗,王建民
(安徽中醫藥大學第一附屬醫院肛腸科,安徽 合肥 230031)
潰瘍性結腸炎(ulcerative colitis,UC)是一種原因不明的慢性非特異性炎性腸病,發病年齡以30~50歲為主,任何年齡均可發病,多發于結腸黏膜和黏膜下層,呈彌漫性分布。約75%的初發UC為潰瘍性直腸炎,從直腸發病逆向性向近端發展。其臨床癥狀以腹痛、腹瀉、排膿便血為主,還可能伴有腸外反應,如膽管、眼睛或者皮膚損害[1]。UC的發病原因復雜,發病后遷延難愈,并與直腸癌的發病有關,是WHO認定的難治性疾病之一。目前對其具體的發病機制尚不明確,尚缺乏高效的治愈方法。美沙拉秦的主要活性成分為5-氨基水楊酸,能改善腸道炎癥,是UC臨床治療的常用藥。但由于UC遷延不愈,單純西藥治療需要長期服用,停藥后仍然容易反復發作。中醫認為UC屬于“泄瀉”“久痢”范疇,認為脾虛濕滯和氣滯血瘀是UC發病的主要原因。中藥保留灌腸能夠將藥物直接送達腸道病變部位,保證藥物有效成分的濃度,再經過腸道黏膜細胞吸收經血液循環分布至全身,對UC的治療有其獨特優勢。本研究分別采用美沙拉秦栓和中藥保留灌腸治療UC,通過疾病活動指數、內鏡評分、生活質量評價等觀察其臨床療效,以期為UC的臨床治療提供參考。
1 臨床資料
1.1 納入標準 ①臨床癥狀、腸鏡表現、病理組織學情況符合UC診斷標準[2];②符合濕熱蘊結證診斷標準[3],即符合2項主癥(脈濡滑數、舌苔黃膩、血便腹瀉、里急后重)和3項次癥(口苦口臭、下腹墜痛、肛門灼熱、小便短、腸黏膜潰瘍或紅腫糜爛充血);③輕度到中度患者;④已獲得患者知情同意。
1.2 排除標準 ①伴有重要臟器功能障礙者;②重度UC患者;③合并其他腸道疾病者;④對本研究藥物過敏者;⑤妊娠期、哺乳期婦女;⑥依從性差不能按要求治療者。
1.3 一般資料 選擇2015年3月至2018年10月在安徽中醫藥大學第一附屬醫院就診的60例輕中度UC患者作為研究對象,按隨機數字表法將其分為觀察組和對照組,每組30例。對照組男16例,女14例;年齡15~69歲,平均年齡(43.73±14.97)歲;病程8~39個月,平均病程(19.90±6.98)個月;21例累及直腸,9例累及乙狀結腸。觀察組男14例,女16例;年齡23~76歲,平均年齡(46.17±14.87)歲;病程6~34個月,平均病程(18.83±6.53)個月;18例累及直腸,12例累及乙狀結腸。兩組患者一般資料比較,差異均無統計學意義(性別:χ2=0.267,P=0.606;年齡:t=-0.632,P=0.530;病程:t=0.611,P=0.544),具有可比性。
2 方法
2.1 治療方法 對照組采用美沙拉秦栓(每粒1 g,黑龍江天宏藥業股份有限公司),每次1粒,每晚塞肛,連續治療8周。觀察組采用中藥灌腸方加減,每日保留灌腸。主要藥物:黃柏、苦參各6 g,白及、地榆各10 g,仙鶴草15 g,錫類散1 g。黃柏、苦參、白及、地榆、仙鶴草均為廣東一方制藥有限公司生產的濃縮顆粒,錫類散由江蘇七零七天然制藥有限公司生產。方法:先將中藥顆粒劑用20 mL溫水浸潤1~2 min,然后用20~30 mL開水沖化、攪拌,待冷卻至38~40 ℃,加入錫類散1 g,混合均勻,保留灌腸,每晚1次。灌腸方法:患者排空大便后,左側臥位,適量墊高臀部,用一次性吸痰管經醫用石蠟油潤滑后插入肛門10~15 cm,用50 mL規格注射器吸取藥液緩慢注入,藥物保留時間要求至少2 h。每晚進行保留灌腸治療1次,連續治療8周。
2.2 觀察指標
2.2.1 臨床療效判定標準 對患者的主癥(腹痛、黏液血便、里急后重)和次癥(腹痛、腹脹、發熱、肛門灼熱、小便赤短)進行評分,根據癥狀嚴重程度分為“無”“輕度”“中度”“重度”4級,主癥分別計0、2、4、6分,次癥分別計0、1、2、3分,見表1。對兩組患者的中醫證候進行積分。治療2個月后根據《中藥新藥臨床研究指導原則》[4]判定臨床療效。痊愈:患者癥狀(包括主癥和次癥)基本消失,大腸黏膜潰瘍病灶基本消失,癥狀積分減少率≥90%;顯效:患者主要臨床癥狀明顯緩解,大腸黏膜潰瘍病灶明顯改善,70%≤癥狀積分減少率<90%;有效:患者臨床體征和癥狀有所好轉,30%≤癥狀積分減少率<70%;無效:未達到上述標準或加重,癥狀評分減少率<30%。癥狀積分減少率=(治療前癥狀總積分-治療后癥狀總積分)/治療前癥狀總積分×100%。

表1 臨床癥狀評分細則
2.2.2 疾病活動指數(disease activity index,DAI) 分別在治療前、治療4周末、治療8周末按照Sutherland疾病活動指數(即Mayo評分)[5]對腹瀉(大便次數)、膿血便、黏膜炎癥、整體評價4個方面進行評分,按照“無”“輕度”“中度”“重度”分別計0、1、2、3分,DAI評分為4個方面的評分之和。
2.2.3 內鏡評分和黏膜組織檢查 分別于治療前、治療4周末、治療8周末對患者的結腸進行內鏡觀察,并采用Baron內鏡評分法[6]進行評價,按照“無”“輕度”“中度”“重度”分別計0、1、2、3分。0分:結腸黏膜正常,血管紋理清晰可見,無出血;1分:結腸黏膜發生水腫、充血,雖然無黏膜出血,但黏膜發生病損血管紋理模糊;2分:結腸黏膜發生中度接觸性出血,局部黏膜病變可見顆粒樣改變;3分:結腸黏膜上可見明顯潰瘍,伴有自發性出血。分別于治療前、治療4周、治療8周采用黏膜組織學評分標準(Geboes指數)[7]評價患者黏膜愈合情況。Geboes指數分為6個部分,即結構改變(分為“無異常”“輕度異常”“輕中度彌漫性或多點異常”“重度彌漫性或多點異常”)、慢性炎性細胞浸潤(分為“不浸潤”“輕度浸潤”“中度浸潤”“重度浸潤”)、中性和嗜酸性粒細胞增多(分為“不增多”“輕度增多”“中度增多”“明顯增多”)、上皮層中性粒細胞受累(分為“無”“<30%隱窩受累”“<50%隱窩受累”“≥50%隱窩受累”)、隱窩破壞(分為“無”“部分粒細胞浸潤”“隱窩減少”“明確的隱窩破壞”)、糜爛和潰瘍(分為“無”“可見上皮細胞附近炎癥”“點狀糜爛”“明確的糜爛”“潰瘍和肉芽組織”),其中糜爛和潰瘍按輕重程度分成5級,分別計0、1、2、3、4分,其余5個部分按輕重程度分為4級,分別計0、1、2、3分。
2.2.4 生存質量 分別于治療前、治療后采用中文版炎癥性腸病生存質量問卷(inflammatory bowel disease quality questionnaire,IBDQ)[8]評價患者的生存質量,共包括4個維度,分別是腸道癥狀(共10個條目)、全身癥狀(共5個條目)、情感能力(共12個條目)、社會能力(共5個條目),每題1~7分,總分為32~224分,得分越高表示生存質量越好。
2.2.5 安全性評價 治療期間密切關注患者體征,觀察是否出現嚴重不良反應。
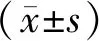
3 結果
3.1 兩組臨床療效比較 觀察組臨床總有效率(93.3%)高于對照組(73.3%),但經秩和檢驗,兩組臨床療效分布比較,差異無統計學意義(P>0.057)。見表2。

表2 兩組臨床療效比較
3.2 兩組治療前后DAI比較 治療前兩組DAI評分比較,差異無統計學意義(P>0.05);治療4周、8周末兩組評分均顯著下降,且觀察組顯著低于對照組(P<0.05),組間、時點的主效應以及組間與時點的交互作用均具有統計學意義(組間:F(1,58)=6.76,P=0.012;時點:F(1.580,91.642)=193.01,P=0.000;交互作用:F(1.580,91.642)=5.046,P=0.014)。見表3。
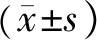
表3 兩組治療前后DAI比較
注:與治療前比較,aP<0.05;與治療4周末比較,bP<0.05;與對照組比較,#P<0.05
3.3 兩組Baron內鏡評分和Geboes指數比較 治療前兩組Baron內鏡評分和Geboes指數比較,差異均無統計學意義(P>0.05)。廣義估計方程分析結果顯示,對照組與觀察組比較,Baron內鏡評分和Geboes指數的優勢比(odds ratio,OR)分別為2.12、2.30;治療8周末與治療4周末、治療前比較,Baron內鏡評分的OR值分別為63.66、6.50,Geboes指數的OR值分別為33.57、9.45。見表4、表5。
3.4 兩組治療前后IBDQ評分比較 治療前兩組腸道癥狀、全身癥狀、情感能力、社會能力差異無統計學意義(P>0.05);治療后兩組上述評分均顯著升高,且觀察組升高值均顯著大于對照組,差異均有統計學意義(P<0.05)。見表6。
3.5 兩組不良反應比較 對照組共15例患者發生不良反應,其中4例出現惡心,3例出現腹痛,6例出現腹脹,2例大便次數增多;觀察組共5例患者發生不良反應,其中2例出現惡心,1例出現腹痛,2例大便次數增多。兩組不良反應發生率比較,差異有統計學意義(χ2=7.500,P=0.006)。

表4 兩組Baron內鏡評分和Geboes指數比較

表5 兩組Baron內鏡評分和Geboes指數統計參數
注:該項分析以觀察組及治療8周為參照,故觀察組及治療8周各項參數(OR除外)為空值
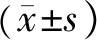
表6 兩組治療前后IBDQ評分比較
注:與治療前比較,*P<0.05;與對照組比較,#P<0.05
4 討論
UC是一種病因不明的慢性炎癥性疾病,我國UC的發病率為11.6/10萬[9-10],發病機制是多因素的,主要與結腸上皮細胞、黏液屏障和上皮屏障缺損密切相關。UC患者的黏膜炎癥通常始于直腸,向近端呈連續性環狀擴展,典型內鏡表現包括紅斑、正常血管紋理消失、顆粒、糜爛、脆性、出血和潰瘍。UC最常見的臨床癥狀為血性腹瀉,多達15%的患者最初會出現嚴重的并發癥狀,包括尿急、尿失禁、疲勞、尿頻、腸蠕動增加、黏液便、夜間排便、腹部絞痛,重度UC也可出現發熱和體質量減輕。UC患者結腸受累范圍和程度不同,癥狀也有所不同。累及直腸炎患者主要有肛周墜脹、里急后重感和排便不盡感,而全腸炎患者中,血性腹瀉和腹痛的癥狀更為突出,有10%的直腸炎或左側結腸炎患者會出現反常的便秘。UC患者可能由于腹瀉刺激而出現肛裂或皮膚贅生物。UC治療的目的是誘導和維持緩解,以臨床癥狀的解決和內鏡下愈合為治愈標準。氨基水楊酸類藥物是其臨床治療的常用藥物,目前美沙拉秦的臨床使用最廣泛,其可以在腸道堿性環境中抑制前列腺素合成,降低前列腺素和白三烯的分泌,作用于腸道黏膜,顯著抑制腸壁炎癥反應,具有抗潰瘍作用,對腸壁炎癥具有顯著抗炎作用,是治療UC的代表藥物之一[11]。
但是UC易于反復發作,西藥在長期使用后的不良反應大,影響患者的生活質量。中醫對慢性疾病的治療有其特殊的優勢,中藥灌腸是其治療腸道疾病的一種方法,對慢性結腸炎、UC等都有很好的療效和安全性[12]。本研究分別采用中藥保留灌腸和美沙拉秦栓治療UC,發現觀察組的臨床總有效率(93.3%)高于對照組(73.3%),但經秩和檢驗,兩組臨床療效分布的差異無統計學意義(P>0.05),這可能與本研究的樣本量較少有關。治療4周末、8周末,觀察組DAI評分顯著低于對照組(P<0.05);廣義評估方程分析結果提示,與對照組比較,觀察組能更有效地降低Baron內鏡評分和Geboes指數,且隨著治療時間的延長,Baron內鏡評分和Geboes指數持續下降。這些結果提示觀察組結腸黏膜病理變化的恢復優于對照組。同時治療后觀察組的生存質量評分,從腸道癥狀、情感能力、社會能力、全身癥狀4個維度上均優于對照組(P<0.05)。結果說明保留灌腸能顯著改善UC患者的生活質量,療效優于美沙拉秦栓,且具有很好的安全性。劉佃溫等[13]通過動物實驗觀察了中藥灌腸后UC模型大鼠黏膜的形態學變化,發現中藥湯劑灌腸能有效修復病變的結腸黏膜組織,證實中藥灌腸可以作為UC治療手段。
中藥灌腸可以將藥物直接送達腸道病灶部位,直接被腸組織吸收,且灌腸過程中通過體位改變,灌腸液在腸管內流動,不僅能擴大其作用范圍,還能增加其與病灶充分接觸的面積和時間,能有效維持腸道病灶區域及腸黏膜細胞內藥物濃度,明顯增加其治療作用。曾繼春[14]研究發現,左側臥位抬高臀部時,灌腸液能在重力作用下自直腸進入降結腸,甚至到達脾區,不僅能擴大藥物作用范圍,還能減少單位時間內直腸內藥液量,減少藥物對直腸的刺激。對于濕熱蘊結證患者,臨床治療以清熱解毒為主。本研究以黃柏、苦參、白及、地榆、仙鶴草為基礎灌腸方并辨證加減,可抑制結腸黏膜炎癥反應,改善UC臨床癥狀。苦參藥性苦寒,具有清熱利濕功效;黃柏味苦性寒,能瀉火除蒸;白及性微寒,能收斂止血;仙鶴草解毒止痢,收斂止血;地榆性寒,具有涼血止血、清熱解毒、消腫斂瘡等功效;錫類散能解毒祛腐。苦參含苦參堿和金雀花堿;黃柏具有抗菌抗炎作用;仙鶴草含有仙鶴草素、仙鶴草內酯、多種酚類、皂苷、鞣質、有機酸類,能消炎抗菌,促進創口愈合[15-16]。該方劑以清熱祛濕、解毒止痢、收斂止血、斂腐生肌為主,能有效減輕濕熱證UC患者的臨床癥狀[17]。
綜上所述,中藥保留灌腸能降低UC患者結腸黏膜的DAI,改善內鏡評分,療效優于美沙拉秦栓。

