腹腔鏡胃癌根治術對機體免疫功能及腹腔微轉移的影響
張 偉
近年來隨著腹腔鏡技術的快速發展以及腹腔鏡手術具有微創等優勢被廣泛應用于外科手術治療中,與傳統開腹手術相比更有利于患者的術后恢復[1-2]。有國外學者作出研究稱應用腹腔鏡手術治療早期胃癌患者的近期療效與傳統開腹手術對比無明顯差別,且患者預后更好[3-4]。我們通過對國內外相關文獻的回顧性研究結果來看[5],腹腔鏡手術在惡性腫瘤未發生對周圍臟器侵襲及遠處轉移的早期胃癌患者治療中的近期療效較好,且手術安全性高,但將該術式深入應用于進展期胃癌治療中時卻遇到諸多困難,例如腹腔鏡手術是否會造成患者機體產生應激反應、是否會對免疫功能造成影響及是否會促進胃癌微轉移等方面的研究明顯不足。我國關于腹腔鏡手術在進展期胃癌治療中的相關報道較少[6]。但普遍學者認為腹腔鏡手術在進展期胃癌治療中的前景廣闊,因此為了對腹腔鏡手術應用于胃癌治療中提供更多有效理論依據,本文通過我院收治的120例胃癌患者分組,從應激、免疫和微轉移方面討論腹腔鏡手術在胃癌治療中的意義,現報告如下。
1 資料與方法
1.1 臨床資料
選擇2014年1月至2017年1月我院收治的120例胃癌患者按照手術方案的不同隨機分成實驗組60例與對照組60例,實驗組中男性38例、女性22例,年齡41~73歲,平均年齡為(49.04±6.86)歲;對照組中男性35例、女性25例,年齡42~75歲,平均年齡為(50.64±6.41)歲。兩組患者在一般資料上對比無明顯統計學差異,具有可比性(P>0.05)。
納入標準:兩組患者均經術前病理檢查確診為胃癌并符合相關診斷標準[7],分別滿足胃癌根治術及開腹手術條件,麻醉ASA評分均小于3分。
排除標準:合并其他惡性腫瘤、有過放療化療及免疫治療史、不符合納入標準及中途退出研究等患者,本次研究經本院醫學倫理委員會批準,獲得患者及其家屬的同意并簽署知情書。
1.2 方法
對照組患者實施開腹手術,取仰臥位,給予全身麻醉,腹正中線劍突取長15 cm左右切口,完成胃癌根治術;實驗組患者給予腹腔鏡手術,全身麻醉,建立腹氣、主操作孔、輔助操作孔,經腹腔鏡探查患者病灶及腹腔情況,超聲刀游離胃并清掃淋巴結,術后止血,置引流管。
1.3 觀察指標
觀察比較兩組患者手術指標、應激炎性指標、免疫指標和微轉移指標差異,應激炎性指標包括CRP、IL-6及IL-10水平,采用免疫比濁法、酶聯免疫吸附法檢測[8];免疫指標包括CD4+、CD8+和、CD4+/CD8+水平,采用流式細胞儀測定法檢測[9];微轉移指標包括DDC和CEA水平,采用雙抗體夾心法檢測[10]。
1.4 統計學方法
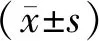
2 結果
2.1 實驗組與對照組手術指標變化差異
實驗組患者出血量、切口長度和腸功能恢復時間較對照組明顯改善,差異具有顯著性(P<0.05),見表1。
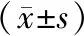
表1 兩組手術指標變化對比
2.2 實驗組與對照組應激炎性指標差異
術前兩組患者的應激炎性指標水平不存在明顯差異,不具有統計學意義(P>0.05);術后兩組患者的應激炎性指標水平存在明顯差異,具有統計學意義(P<0.05),見表2。
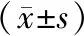
表2 兩組應激炎性指標對比
2.3 實驗組與對照組免疫指標差異
術前兩組患者的免疫指標水平不存在明顯差異,無統計學意義(P>0.05);術后兩組患者的免疫指標水平存在明顯差異,具有統計學意義(P<0.05),見表3。
2.4 實驗組與對照組微轉移水平差異
治療前兩組患者微轉移情況比較無顯著差異(P>0.05)。治療后實驗組DDC和CEA水平均低于對照組(P<0.05)。見表4。
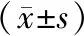
表3 兩組免疫指標對比
注:與對照組相比,*為P<0.05。
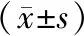
表4 兩組微轉移水平對比
注:與對照組相比,*為P<0.05。
3 討論
近年來我國胃癌發病率的上升趨勢明顯[11],對患者的健康安全造成了嚴重影響,已引起社會各界的廣泛關注。臨床以手術作為胃癌的主要治療手段[12],傳統開腹手術雖然具備一定療效,但由于該術式對患者造成的創傷較大、術后并發癥較多,影響了患者的術后恢復,因此臨床應用效果受到局限。近些年腹腔鏡手術的應用使胃癌治療效果得到長足進展,該術式除了具備微創優勢外,在癌癥治療中還具有手術視野開闊、醫師操作精細及減少腫瘤細胞自脫落幾率等優點。在臨床治療過程中,腹腔鏡手術,仍面臨較多問題有待解決,因此,從應激免疫、腹腔鏡微轉移方面討論腹腔鏡在治療胃癌中的作用,具有重要意義。
目前臨床認為采用手術治療胃癌如果患者機體應激反應較重、免疫抑制時間較長均會增加惡性腫瘤轉移幾率,因此腹腔鏡手術是否會造成患者機體產生應激反應、是否會對免疫功能造成影響及是否會促進胃癌微轉移成為了當前研究焦點。IL-6被臨床認為是患者機體產生應激反應中敏感性最高的炎癥介質,該介質的分泌量增加會促進IL-10的分泌及對CRP的合成與釋放進行調控。IL-10是拮抗促炎細胞因子[13],IL-10水平的升高可對IL-6的分泌產生抑制作用,減輕炎癥反應。有臨床研究表明IL-6的升高水平與組織損傷程度呈正相關[14],本次研究中發現,實驗組患者術后的CRP及IL-6水平明顯低于對照組,而IL-10水平明顯高于對照組,說明胃癌患者行腹腔鏡手術的應激反應明顯低于傳統開腹手術,也進一步證實腹腔鏡手術的微創特性,IL-10本身還具有阻止癌細胞增殖及轉移作用,實驗組患者術后的IL-10水平明顯升高提示腹腔鏡手術對胃癌微轉移的促進作用較小。CD4+、CD8+及CD4+/CD8+被作為反映患者機體免疫功能的有效指標,CD4+、CD4+/CD8+水平的下降,CD8+水平的升高均提示機體免疫抑制越強,患者的抵抗力越差。本次研究結果顯示實驗組患者術后的CD4+、CD4+/CD8+水平明顯高于對照組,且CD8+水平明顯低于對照組,說明腹腔鏡手術對胃癌患者的免疫功能影響較小。CEA是臨床用于檢測胃癌復發的重要指標,也是檢測游離癌細胞的有效指標,因此CEA水平可較好的反映出胃癌患者的微轉移情況。臨床表明DDC與細胞的增殖、凋亡及血管生成具有密切相關性,有學者研究表明DDC與胃癌腹膜轉移特異性關系密切[15],因此可以作為反映胃癌腹腔微轉移的有效指標,本次研究結果顯示實驗組患者術后的DDC及CEA水平均明顯低于對照組患者,說明腹腔鏡手術導致胃癌腹腔游離癌細胞的風險比傳統開腹手術低,提示腹腔鏡手術應用于胃癌治療中的腹腔微轉移風險低。同時研究中還發現實驗組患者的臨床手術指標明顯優于對照組患者,證實腹腔鏡手術治療胃癌患者的近期療效較好。
綜上所述,腹腔鏡手術治療胃癌的近期療效較好,對胃癌患者機體的應激反應、免疫功能及腹腔微轉移影響較小,具有較高的臨床應用價值,也為腹腔鏡手術在進展期胃癌患者治療中的廣泛應用提供了有效依據,值得進一步深入研究。

