經(jīng)脾靜脈和腸系膜下靜脈冠腎分流術治療門靜脈高壓癥
田明國,賈東,劉明奇,楊勇,辛國軍
(寧夏自治區(qū)人民醫(yī)院 肝膽外科,寧夏 銀川 750002)
1 病例資料
患者男性,67歲,因反復發(fā)作上消化道大出血于2017年8月28日收住寧夏自治區(qū)人民醫(yī)院肝膽外科。患者入院前15年體檢發(fā)現(xiàn)患“丙型肝炎”,未治療。于入院前15個月突發(fā)上消化道大出血,經(jīng)住院行內鏡下硬化劑注射等治療后好轉出院。此后反復發(fā)作消化道大出血4次,均經(jīng)內鏡下注射硬化劑止血治療后好轉。
體格檢查:體溫36 ℃,脈搏78次/min,呼吸20次/min,血壓120/70 mmHg。鞏膜及全身皮膚黏膜無黃染,腹部平坦,無腹壁靜脈曲張,腹壁軟,全腹無壓痛,肝臟未觸及,脾臟II度腫大,肝曲無叩痛,雙側腎區(qū)無叩痛,移動性濁音陰性。
實驗室檢查:血常規(guī)示:WBC 2.29×109/L,HB 85 g/L,PLT 117×109/L;肝功能示:ALT 16 U/L,AST 18 U/L,ALB 35.2 g/L,TBil 9.0 μmol/L;PT 12.6 s,INR 1.07;HCV(+),HCV-RNA<1.0 E+2(參考值<1.0E+2);AFP 0.87 ng/mL。手術前胃鏡:食道下段重度靜脈曲張,胃底靜脈曲張,食道局部靜脈曲張團表面紅色征(+)。手術前門靜脈CT血管成像:肝體積較小,肝裂增寬,邊緣呈波浪狀,肝內可見多發(fā)點片狀無強化低密度影。食管下段及胃底周圍見多發(fā)增粗及迂曲的血管影。門靜脈主干有附壁血栓,胃左靜脈(LGV)及腸系膜下靜脈(IMV)均明顯增粗,直徑分別是6.90 mm和5.21 mm并匯入脾靜脈(SV)遠側段(圖1),脾形態(tài)飽滿,包膜下見小片狀低密度影,脾靜脈擴張迂曲。入院診斷:(1)丙肝肝硬化;(2)門靜脈高壓癥;(3)食管胃底靜脈曲張;(4)脾功能亢進;(5)門靜脈血栓;(6)內鏡下硬化劑治療術后。
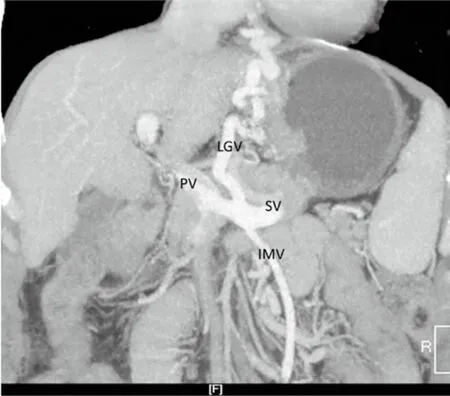
圖1 門靜脈(PV)系統(tǒng)最大密度投射成像(MIP)顯示胃左靜脈(LGV)及腸系膜下靜脈(IMV)均匯入脾靜脈(SV)
2 術前討論
劉明奇住院醫(yī)師:患者為老年男性,根據(jù)病史、查體及相關輔助檢查,目前考慮診斷:丙肝肝硬化后門靜脈高壓癥并食管胃底靜脈曲張及脾功能亢進,門靜脈血栓,內鏡下硬化劑治療術后。患者脾功能亢進及反復消化道出血病史明確,硬化劑治療效果較差,需行手術治療解決患者脾功能亢進及防止消化道再出血。
楊勇副主任醫(yī)師:患者為丙肝肝硬化門靜脈高壓癥,曾反復消化道出血。胃鏡提示靜脈曲張伴紅色征陽性,實驗室檢查提示脾功能亢進。患者手術指征明確,目前肝功能Child評分為4分,可行手術治療。手術方式應選擇脾切除+賁門周圍血管離斷術,綜合患者術前心肺功能檢查,患者既往無明顯基礎疾病,術前檢驗及檢查未見明確手術禁忌證,可耐受手術。
賈東副主任醫(yī)師:患者為肝硬化門靜脈高壓癥并有多次消化道出血史,目前存在脾功能亢進,胃鏡提示食道靜脈重度曲張伴紅色征陽性,因此手術指征明確。術前檢查未見明確手術禁忌,可行手術治療,但手術方式選擇有待商榷。患者脾臟明顯增大伴脾功能亢進,切除脾臟手術指證明確,但因多次注射硬化劑,胃及食管下段周圍粘連可能較重,使賁門周圍血管離斷困難。閱術前CT可見胃食道靜脈曲張明顯,冠狀靜脈增粗,并匯入脾靜脈,可采取我科以往開展的選擇性分流手術方式,即通過脾靜脈橋接行冠腎靜脈分流術,術中于脾靜脈近心端結扎,游離一段脾靜脈與腎靜脈吻合,形成冠腎靜脈分流術。
田明國主任醫(yī)師:同意上述醫(yī)師關于診斷及手術指征的觀點。在手術方式的選擇上,應選擇既有效預防再次出血又保護肝功能及減少術后肝性腦病的術式。患者脾臟增大明顯,且脾功能亢進,行脾臟切除手術指征明確;門靜脈CT示胃食道靜脈曲張明顯,結合胃鏡檢查,患者反復消化道出血應為門靜脈壓力增高導致的胃食道靜脈曲張破裂引起。該患者有接受多次硬化劑注射史,胃和脾臟周圍粘連可能較重,不宜行賁門周圍血管離斷術。目前解決胃食道靜脈曲張出血最好的方式為疏通胃食道靜脈曲張的流出道,使其局部壓力降低。患者CT示胃冠狀靜脈匯入脾靜脈,可在完成脾切除后通過脾靜脈橋接行冠腎靜脈分流術,從而引流胃食道靜脈血流。同時要縱行離斷肝胃韌帶、大網(wǎng)膜及胃網(wǎng)膜左右靜脈間的交通,使脾胃區(qū)血流與門靜脈系統(tǒng)血流分開,最終使胃食道靜脈血經(jīng)腎靜脈進入體循環(huán),達到選擇性分流的目的。
3 術中所見及手術方法
于2017年9月4日手術治療,擬施手術:脾切除聯(lián)合冠腎靜脈分流術。取左上腹L形切口,長20 cm,分層切開腹壁入腹腔。探查見腹腔內有淡黃色腹水300 mL,肝臟呈結節(jié)硬化,脾臟輕度增大,被大網(wǎng)膜及周圍結腸和胃包繞并致密粘連,胃周圍血管擴張。近段空腸約80 cm經(jīng)橫結腸系膜裂口突入小網(wǎng)膜囊。經(jīng)胃網(wǎng)膜右靜脈插管測定門靜脈自由壓力(FPP)為36.5 cmH2O。術中診斷:丙肝肝硬化后門靜脈高壓癥、食道靜脈曲張硬化劑注射術后、門靜脈血栓、腹腔內疝、脾周圍粘連。因脾臟被周圍臟器包裹并致密粘連,無法實施脾切除術。決定經(jīng)脾靜脈-腸系膜下靜脈冠腎分流術、脾動脈結扎術、腹內疝復位術。
首先將疝內容物經(jīng)橫結腸系膜裂口拖出復位,縫合關閉系膜裂口。用超聲刀切開胃結腸韌帶,切開胰腺下緣后腹膜,將胰腺向上翻轉,顯露SV。從IMV匯入處向左游離SV,離斷結扎從胰腺匯入SV的細小靜脈屬支,用血管吊帶將SV向下牽引以顯露LGV,其外徑約7 mm。游離IMV,其外徑約5 mm,向下游離長度5 cm,離斷后遠心端結扎。切開腹膜后組織顯露左腎靜脈(LRV)長度1.5 cm,將IMV近心端與LRV側壁行端側吻合,用6-0 Prolene線間斷縫合。在IMV和LGV匯入處的右側用15 mm Hemo-lok夾閉SV(圖2)。在胰腺上緣分出脾動脈,用雙7號絲線結扎,于胃角切跡及其與胃大彎垂直處分別離斷結扎胃右動靜脈及胃網(wǎng)膜右動靜脈,自胃角切跡向上離斷肝胃韌帶至肝下緣。再次測定FPP為36 cmH2O。分別于左膈下、左結腸旁溝、胰腺下緣置乳膠管引流經(jīng)腹壁另戳口引出固定,關閉腹腔。手術出血200 mL,手術時間360 min。
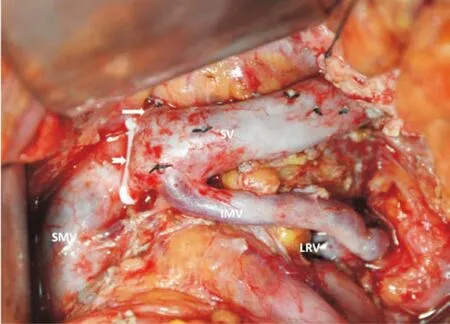
圖2 手術操作圖:白箭頭示血管阻斷夾,SV脾靜脈,SMV腸系膜上靜脈,IMV腸系膜下靜脈,LRV左腎靜脈
4 術后復查及隨訪結果
手術后第3天拔除胃管,第5天始逐漸拔除腹腔引流。術后第7天感腹脹,不發(fā)熱,上腹部平掃CT示胰周包裹性積液,血清淀粉酶正常范圍,考慮為淋巴積液,給予營養(yǎng)支持及對癥治療后好轉。無其他手術相關并發(fā)癥。于術后20 d康復出院。出院后給予口服華法林預防門靜脈血栓,普耐洛爾降低門靜脈壓力。術后4個月復查:患者一般狀況較術前明顯改善,肝功能無異常,血常規(guī)示W(wǎng)BC 3.06×109/L,HB 99 g/L,PLT 130×109/L;胃鏡檢查見原胃、食道靜脈曲張消失;門靜脈CT血管成像示原門靜脈主干附壁血栓無變化,IMV與LRV吻合口通暢,LGV和IMV較手術前擴張,內徑分別為8 mm和9 mm,胃脾區(qū)靜脈系統(tǒng)與PV-SMV軸明顯隔開(圖3)。術前術后對比,見術后胃食道靜脈曲張消失,脾臟縮小(圖4)。術后隨訪1年,無消化道出血及肝性腦病發(fā)生,肝功能和血常規(guī)在正常范圍。血管多普勒檢查見IMV與LRV吻合口通暢。
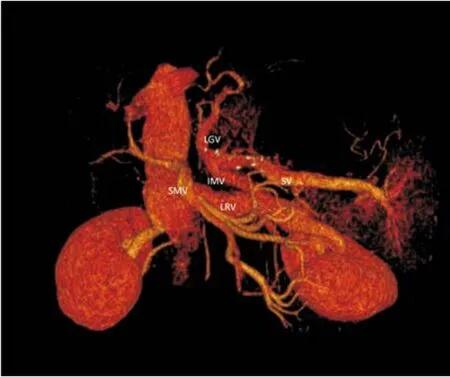
圖3 術后4個月門靜脈三維容積重建(VR)示LGV和IMV增粗,IMV與LRV吻合口通暢,胃脾區(qū)靜脈與PV-SMV軸明顯隔開
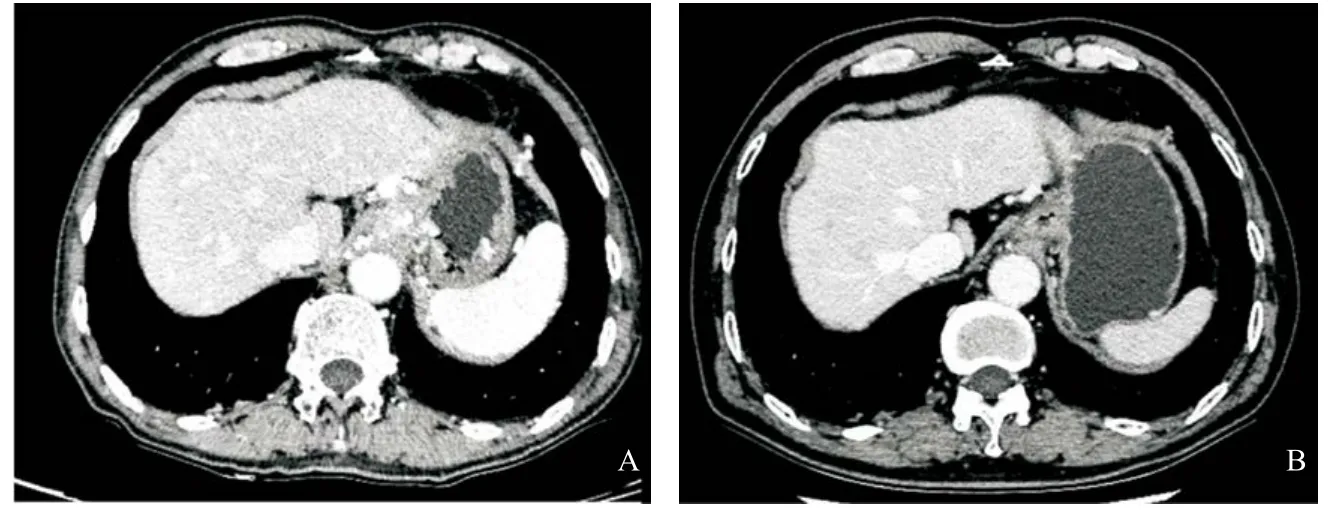
圖4 術前(A)與術后4個月(B)軸位同一層面CT示術前胃食道靜脈曲張(A)及術后靜脈曲張消失、脾臟縮小
5 術后討論
選擇性分流術包括遠端脾腎分流術[1]、遠端脾腔分流術[2]、冠腔分流術[3-4]以及冠腎分流術[5-6]。這些手術共同的特點是選擇性分流胃脾區(qū)的靜脈血,從而在有效防治胃食道靜脈曲張破裂出血的同時不影響來自胰腺及腸道的靜脈血進入肝臟參與代謝,防止肝萎縮及肝性腦病的發(fā)生。因此,在技術、設備以及患者情況滿足要求時,應盡量采取該種手術。Warren等[7]早在1984年曾報道經(jīng)脾靜脈-腸系膜下靜脈冠腎分流術2例。患者分別因外傷和門靜脈高壓癥接受過脾切除術和脾切除聯(lián)合賁門周圍血管離斷術,因肝硬化門靜脈高壓癥反復上消化道大出血再次進行手術。術中發(fā)現(xiàn)LGV及IMV均匯入SV且SV仍通暢,一例采取IMV與LRV端側吻合,另一例行側側吻合。兩例均靠近SMV側結扎SV,分別于術后1周和5個月行血管造影示吻合口通暢,靜脈曲張得到有效減壓,同時門靜脈有良好的向肝血流。因IMV與直腸上靜脈叢相交通,在遠端脾腎分流術中游離SV時常將匯入SV的IMV離斷結扎[1],并不會造成結腸血流障礙。說明IMV可以作為SV和LRV間的橋接血管,從而避免使用人造血管或體內其他游離血管。本例在手術前評估時見LGV擴張并匯入SV,擬行脾切除聯(lián)合冠腎分流術,即在LGV匯入SV右側阻斷SV并向左側游離一段SV與LRV行端側吻合[5-6]。但手術中發(fā)現(xiàn)脾臟被大網(wǎng)膜及周圍臟器致密包裹,無法完成脾切除術。又因脾門處致密粘連,LGV匯入點左側可游離的SV長度不夠,也無法完成遠端脾腎分流術。術中發(fā)現(xiàn)IMV擴張并匯入SV,與術前CT評估一致,因此決定采用不切除脾臟的經(jīng)SV-IMV冠腎分流術。因IMV較細,擔心術后近期無法同時分流來自SV及LGV的血液,進而加重胃食道靜脈曲張,故將脾動脈主干結扎以暫時減少術后近期脾靜脈血流負荷。由于脾動脈遠端存在較多吻合支,主干結扎后不會造成脾臟大面積壞死及膿腫形成,術中在脾周圍放置腹腔引流可防止脾臟缺血滲出致膈下感染。術后4個月門靜脈CT顯示IMV明顯擴張,此時脾臟盡管通過側枝血管逐步恢復到原來的血流量,但擴張的IMV可足以同時分流來自LGV和SV的靜脈血,從而達到有效選擇性降低脾胃區(qū)壓力的目的。

