微生物檢驗質量的影響因素與病原菌耐藥性研究
陳惠
(中國醫科大學附屬盛京醫院大連醫院 遼寧大連 116600)
1 前言
微生物檢驗結果影響因素較多,對檢驗結果影響因素進行詳細分析,給予對應質量干預,提高微生物檢驗操作的效率與質量。選取本院出具的微生物檢驗報告103例,對檢驗內容加以分析。
2 資料與方法
2.1 一般資料
選取2017年9月—2018年12月130名受檢者的微生物檢驗報告103例,其中,男53例,女50例,年齡 20~60 歲,平均年齡(43.62±3.98)歲。所選檢驗報告滿足本研究相關條件,符合操作指征[1],病例收集工作通過醫學倫理委員審查。
排除標準[2,3]:(1)合并免疫系統、造血系統、惡性腫瘤等嚴重疾病者;(2)妊娠及哺乳期婦女;(3)治(診)療依從性比較高(低)者。
2.2 研究方法
檢驗方法如下:(1)菌株來源:對本組患者所分離出來的病原菌進行收集,剔除來自同一個患者同一個部位的菌株。(2)細菌培養:嚴格遵守《全國臨床檢驗操作規程》中相關標準及檢驗要求。麥康凱、血瓊脂、哥倫比亞血瓊脂、嗜血桿菌巧克力瓊脂等培養基購自國內某梅里埃(上海)生物制品有限公司,菌株鑒定則采用美國BD(DADE BEHRING)公司所提供的細菌鑒定裝置 (型號:PhoenixTM-100(MicroScan autoSCAN4))。(3)藥敏試驗:采用上述細菌鑒定/藥敏監測裝置,判定所有菌株的藥敏試驗結果,根據美國臨床和實驗室標準協會(CLSI)標準折點,對藥敏結果進行判斷。
2.3 評價指標
統計檢驗正確及誤差情況。總結發生誤差的原因,分析微生物檢驗質量的影響因素。對送檢標本的細菌培養結果進行分析,統計每種細菌所占比例,并在典型菌株耐藥率占前3位的抗菌藥物。
3 結果
3.1 檢驗結果分析
103例患者中,檢驗結果準確88例(85.44%),15例患者檢驗結果出現誤差,誤差率為14.56%。
3.2 影響因素分析
對檢驗誤差原因進行分析,其中,人員因素導致的誤差8例,標本因素4例,操作因素3例,所占比例分別為53.33%、26.67%、20.00%,見表1。

表1 檢驗誤差的原因分析
3.3 細菌培養結果
103例患者送檢標本中,共培養出134株病原菌,其中,革蘭陰性菌89株,革蘭陽性菌40株,真菌5株,所占比例分別為66.42%、29.85%、3.73%,見表2。

表2 細菌培養結果分析
3.4 典型菌株耐藥性
革蘭氏陰性桿菌以大腸埃希菌為主,耐藥性前3位的抗菌藥物為哌拉西林(復方新諾明)、頭孢呋辛(環丙沙星)、環丙沙星(左氧氟沙星);革蘭氏陽性細菌以金黃葡萄球菌為主,其耐藥性前3位的抗菌藥物為青霉毒、紅霉素、克拉霉素,見表3。
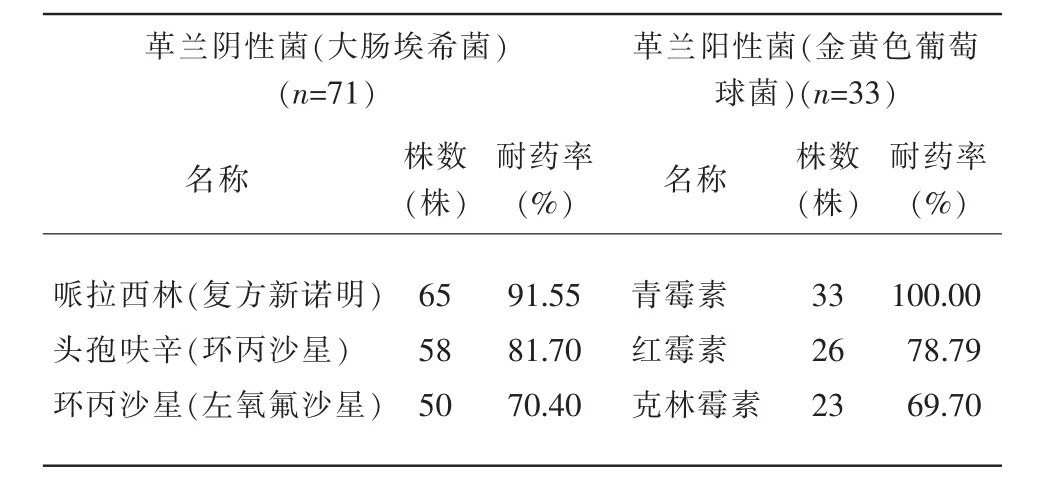
表3 典型菌株耐藥性情況
4 討論
微生物檢驗是目前診斷感染性疾病的主要方法之一,其檢驗結果準確,結合檢驗結果,可為患者治療及用藥提供準確指導。但是由于病原菌種類多,加之微生物檢驗流程復雜,若不能對多種影響檢驗結果的因素進行合理控制,則會直接干擾檢驗結果[4]。通過本研究發現,15例檢驗結果誤差中,人員因素8例,標本因素4例,操作因素3例,提示應不斷提高檢驗人員專業技術水平,加強標本送檢的指導。
微生物檢驗是診斷多種感染性疾病的主要方法,根據細菌水平,為醫院診療工作提供更多科學指導。要實現良好的檢驗質量管理,前提在于保證微生物檢驗檢測質量。影響微生物檢驗質量的因素比較多,因此,應在開展微生物檢驗時嚴格把關每個環節,采取必要措施,最大程度保證檢驗結果的正確性。通過研究發現,出現質量問題的主要原因在于工作人員缺乏高度的責任心,沒有深刻意識到工作失誤的嚴重危害。因此,定期對檢驗人員開展技能考核,合格者方能上崗工作。開展細節管理,要求所有檢驗人員在積極學習的同時,進一步從細節處著手,不斷規范工作行為,降低檢驗操作失誤現象。
標本送檢原因,臨床醫護和患者對標本的送檢要求不明確或沒在意,沒有意識到不合格標本的送檢導致的嚴重錯誤。據統計,檢驗結果誤差中70%~80%來自實驗前、分析前,而且實驗前(分析前)誤差是儀器、試劑、質控品和標準品等再好也無法彌補的。因此,保證實驗前質量對減少實驗誤差尤為重要,并且非常有必要定期對臨床醫護人員、患者開展標本送檢相關培訓。
與此同時,103例送檢標本分離出134株病原菌,革蘭陰性菌89株,革蘭陽性菌40株,真菌5株。其中,革蘭陰性菌以大腸埃希菌為主,耐藥性前3位的抗菌藥物為哌拉西林、頭孢呋辛、環丙沙星;革蘭陽性菌金黃葡萄球菌為主,其耐藥性前3位的抗菌藥物為青霉毒、紅霉素、克拉霉素,與文獻報道結果基本相同。
通過上述分析認為,微生物檢驗結果影響因素多,結合影響因素,不斷完善檢驗操作流程,可提高檢驗質量,提供更多、更準確的參考依據,從而降低用藥風險。

