實用臨床電生理學(續)
劉青蕊 黃寶晨 孫吉林
第一章 腦電圖學
7.AEEG監測中應注意的一些問題
(1)監測方法 AEEG 24 h監測無醫生跟蹤,偽差不可避免地頻繁出現,所以一份完整的記錄十分重要。對合作兒童在安放電極后,一定要在醫生的監護下作30 min常規描記,包括睜閉眼試驗、HV以作自身對照。在24 h描記中,一定來醫院檢查1~2次,主要檢查電極情況及儀器運轉情況,囑家長詳細作好記錄。取下記錄盒后對每一幅導聯都要進行檢修,確認完好。
(2)AEEG記錄偽差的識別原則 ①不在有很多干擾的圖形中識別棘尖波,只有記錄良好的圖形棘尖波重復出現才有意義;②在某一導聯經常出現干擾時,確認局限在該導聯的棘尖波時要慎重;③有疑問的節律性或暴發性波形時,應盡可能明確病人當時的環境和狀態;④僅有少量不典型波形判斷困難時,一般不下異常結論,可以觀察和EEG復查。
(3)AEEG臨床發作和干擾波的鑒別體會 作者于2005年在《中國臨床神經科學》雜志上發表的《750例癲癎和非癲癎臨床發作的動態腦電圖監測》中著重談到了分析癲癎發作前后腦波變化的規律來鑒別真偽的方法。癲癎發作期因大量肌電干擾而無法判別腦電變化特征,發作間歇期癲癎樣放電陽性率較低,所以觀察分析癲癎發作前后的背景EEG極為重要,癲癎發作期EEG改變在臨床發作開始時或開始前數秒就已出現。此時為臨床發作初期或發作前期,由于尚無明顯的臨床發作,很少有偽差干擾,分析較為方便,也有助于觀察癲癎從發作間歇期到發作期的EEG演變過程,其表現有:①正常α波或睡眠紡錘波波幅下降,頻率增快;②腦電背景頻率變慢而波幅異常升高;③背景頻率不變,暴發發作性高幅慢波、尖波、棘波、多棘慢波;④腦電波背景頻率增快,先低幅快波,然后波幅逐漸增高等。腦電頻率增快是大腦皮層活動的表現,是大腦興奮的結果,而波幅升高則提示大腦放電同步性增強,腦細胞超同步放電是癲癎發作的生理學基礎。因此,癲癎發作前腦電頻率增快或波幅升高應視為與癲癎發作有密切關系的表現。臨床發作之后的腦波節律變慢,波幅變低,且逐漸恢復原背景電活動者應視為癲癎發作時伴有的異常腦波信號。
(孔峰 李風鑾 崔鵬)
第六節 意識障礙和腦死亡腦電圖
人清醒時的意識清晰水平由正常的大腦皮質、腦干和丘腦上行性網狀激活系統來維持。意識障礙包括嗜睡、朦朧、混濁及昏迷,是腦功能降低的表現。昏迷的命名甚多且亂,1993年美國神經病學會倫理問題委員會建議昏迷只用三個名稱:昏迷;植物狀態和閉鎖綜合征。昏迷是指急性腦損傷早期的不睜眼、無睡眠-覺醒周期之昏迷,一般在一個月內出現自動的無目標的周期性睜眼,腦電圖見睡眠-覺醒周期(開始極不規則,以后則逐漸接近正常的晝夜規律)。覺醒時病人無任何自我認知的表現,這種睜眼昏迷稱之為植物狀態。昏迷和植物狀態的腦電圖多數表現為廣泛性大慢波,一般波幅甚高,其慢波周期長短與意識程度相關:即意識障礙越重,慢波周期越長,且波幅下降,甚至成為平坦波型。閉鎖綜合征是橋腦腹側受損,脊丘束、皮脊束和皮延束等功能障礙;但兩半球皮質正常,腦干和丘腦網狀結構完整,因此貌似昏迷而非昏迷,在昏迷分類和昏迷鑒別診斷中引起重視。單純閉鎖綜合征患者為正常或接近正常的腦電圖,而昏迷及植物狀態除表現為慢波異常外,少數可表現為特殊波形之腦電活動。
一、α昏迷
昏迷病人之腦波類似正常成人清醒狀態下α頻率范圍內的電活動稱為α昏迷,常見于高位腦干以上部位的病變。
病因:缺氧性腦病,藥物中毒,腦外傷等。
腦電圖特征:①8~13 Hz正弦波,波幅15~40 μV;②可見于頭前部、后部及彌散性分布;③α指數高,無調節變化,有時兩側不等或有少些慢波,多數對刺激無反應,少數刺激后可呈短暫的波幅增高或頻率變慢;④α波型可在昏迷后1 h到3個月出現,多數為1~4天,可先呈α節律,后轉變為慢波或電靜息;或先為電靜息,后轉變為α節律;⑤有的病人缺乏REM之自發循環之睡眠周期圖形。有的病人有NREM之1、2期睡眠圖形,存在視誘發電位,但聽或體感誘發電位消失。
機理:①大腦皮層或皮質下彌漫性損害。但殘存的有功能活動神經元(皮質、間腦或腦干神經元)產生“正常”或異常節律;②藥物或器質性病變阻斷了網狀-丘腦途徑時,中線核仍可直接或間接地引起皮質的興奮性突觸后電位,從而引起α活動;③從中腦被蓋到皮質通路的病變,當一半以上幸免時雖不能維持充分之意識清醒狀態,但仍能維持腦電圖α波形。
預后:決定于病因,除藥物引起外,預后不良。有一組報告46例存活7例(15.2%),其中5例為藥物中毒,亦有報道復蘇后α昏迷患者4/5死亡。死亡多在昏迷后幾天內,但亦有長達8年者。需注意,單純性橋腦中央髓鞘溶解所致的閉鎖綜合征為假性昏迷,其腦電表現為正常α型腦電圖(見表1-2)。
二、β昏迷
腦波以低波幅β波為背景的昏迷為β昏迷,見于低位腦干損傷或血循環障礙。
三、θ昏迷
1973年Suter將腦波表現為彌漫性θ節律的腦缺氧昏迷患者稱為θ昏迷,以后發現腦干損害者亦可引起。
腦波特征:①多為5~6 Hz或4~5 Hz的θ波,波幅30~100 μV,多數在50 μV以下。②一般θ波分布以前頭部偏多,多數與病因有一定關系。腦缺氧者以額或額中央區偏多,少數可呈彌漫分布,然而CO中毒引起者常為枕部偏多,腦干損害引起者,多為彌散性分布。③無調節性,對刺激無反應。④這種特有腦波可持續數天到1個月,死亡前可能轉變為彌漫性低波幅θ波或δ波,亦可維持這種腦波直到死亡;亦有在意識恢復過程中出現以δ波占優勢之腦波,即意識腦波分離現象。⑤θ昏迷的腦波需與一般輕度意識過程中出現的θ波者相區別,后者主要分布在枕區,對刺激有反應。

表1-2 不同病變引起的α昏迷之區別
機理:①有認為系丘腦網狀結構或(和)腦干網狀結構受損引起。②有認為系海馬受損引起,有動物實驗證明θ波來源于海馬神經元。野田等尸解發現θ昏迷患者海馬神經元中半數細胞有缺血性改變(中度缺血性改變尚見于大腦皮質第三層細胞和小腦普傾野細胞)。
預后:很差,有報道29/30例死亡,另1例為無動性緘默;在α昏迷中出現一過性θ昏迷者幾乎均死亡,幸存者亦有嚴重癡呆,但亦有一過性θ昏迷預后良好之報道。
四、紡錘波型昏迷
腦波以紡錘波為主的昏迷稱為紡錘波型昏迷,是由低位腦干損害所致,可以是可逆性功能性損害,亦可為重度器質性病變。腦波特征為:①20~50 μV之間的12~24 Hz規律性紡錘波暴發性出現;②分布于各導聯,而以前頭部或中央-頂區波幅最高;③常與θ和δ相混,有時與持續性高幅慢波或低幅快波交替出現;④覺醒刺激時,紡錘波可消失,但慢波背景不改變,病人不覺醒。
五、三相波昏迷
1950年Foley在肝性腦病昏迷患者中首先發現此種腦波,5年后BickFord正式命名為三相波,在肝性腦病中發生率約占20%,非肝性腦病中可達9%。
病因:常見于肝腦、肺腦、腎腦、缺氧性腦病、糖尿病酮癥酸中毒、水電解質失衡、甲亢或甲狀腺危象、心衰、尿毒血癥、長期酗酒及腦血管病。偶見于腦腫瘤、硬膜下血腫、醚麻以及Creutzfeldt-Jakob病。
腦波特征:①頻率1.2~2.7 Hz,振 幅50~100μV,出現于慢活動為背景的腦電圖上,可每間隔0.5~2 s出現一次,亦可連續出現2~3個三相波;②呈負-正-負或正-負-正三相,主波在第二相,時間以第一相最短,約100~150 ms,第三相最長,可達300~500 ms。代謝性腦病為負-正-負;③分布:前頭部占優勢,前后有位相差,額到中央區或頂枕區位相差距25~150 ms,缺氧腦病可以無位相差;④只在淺昏迷和中昏迷時出現。
機理:可能因血中低級脂肪酸增多,低血糖、低鈉和酸堿失衡對網狀激活系統的抑制以及血氨對邊緣系統的興奮和對網狀激活系統的抑制作用所引起。
預后:肝腦出現三相波者死亡率達60%,腎腦可達30%,有報道復蘇后缺氧有三相波之3例均未從昏迷中蘇醒。但三相波患者,只要不變為平坦波,通常仍認為是可逆的。
六、周期波性昏迷
波形固定的陣發性復合波以幾乎相等的間期出現。復合波振幅高于背景活動,但波形各異,包括尖波、慢波、棘波、單形或多形復合波。各種復合波持續時間自l00 ms~5 s不等。可分廣泛性和局限性兩大類。
根據周期波的波形和分布可分為以下幾種。
(一)廣泛性周期性暴發抑制波(GPSB)
暴發性多形復合波(θ和δ持續時間長達1 s),與電活動沉默期(波幅<10μV)交替出現。廣泛性周期性暴發抑制波主要見于缺氧性腦病,并且是提示預后不良的最可靠的指標之一。Yoshiyuki Kuroiwa等報告5例心跳呼吸停止后昏迷并出現該波者均死亡。他們還對116例缺氧性腦病腦電圖出現GPSB病人的轉歸進行了分析,其中111例死亡,死亡率為96%。這種暴發抑制波的預后不佳,但不適用于評估嬰兒和早產兒。使用大量鎮靜劑及麻醉劑的病人亦可出現GPSB。現已知乙醚、三甲烯、一氧化氮、巴比妥酸鹽等麻醉劑以及一些中樞神經系統鎮靜劑均可導致GPSB,但其預后不同于缺氧性腦病,有人報告2例大量靜脈注入苯巴比妥的病人,腦電圖出現CPSB,2例在小量笑氣麻醉下施行頸動脈手術的病人,當靜注硫噴妥鈉,麻醉達3~4期時,腦電圖立即顯示暴發性抑制波,而麻醉深度變淺時暴發性抑制波消失,此2例病人恢復順利。因此確定GPSB為缺氧性腦病所致之前必須排除藥物作用的可能。
(二)廣泛性周期性復合慢波(GPSC)
陣發性高波幅多相尖波或慢波或尖慢復合波每1.5~2秒或更長時間出現一次。許多報告認為:廣泛性周期性復合慢波見于亞急性硬化性全腦炎、單純皰疹性腦炎、缺氧或代謝性腦病、癲癎腦病、傳染性單核細胞增多癥等疾患。
Chiofalo等觀察了27例Creutzfeldt-Jakob病的各期腦電圖改變,發現前驅期33%的腦電圖顯示GPSC,而病情進展94%(25例)腦電圖顯示典型的三相或多相廣泛性周期性復合波,晚期78%的腦電圖仍出現低幅周期性電活動。Brechet等報告25例Creutzfeldt-Jakob病,其中16例腦電圖顯示GPSC。
有報道認為GPSC也可見于溴化物等藥物中毒及氯胺酮麻醉,但麻醉復蘇后腦電圖恢復正常。近年來,國內有些作者發現散發性腦炎亦可出現GPSC。因此,單憑此波來診斷亞急性硬化性全腦炎是不可靠的。若將CPSC同病人的年齡及病史綜合起來分析,則可提高診斷的準確性。慢性神經功能退變的兒童出現GPSC常提示為亞急性硬化性全腦炎,急性起病的青年人出現GPSC提示有濫用藥物或其他類型腦炎的可能。
(三)廣泛性-過性復發尖波(GPST)
尖波或棘波每1~2 s或更短時間內全部導聯同步出現,周期性尖波之間的背景活動減弱。昏迷病人腦電圖出現廣泛性一過性復發尖波常提示缺氧性腦病且預后不佳。
Yoshiyuki Kuroiwa等報告一例心搏停止后深昏迷者,腦電圖記錄到GPST,27天后死亡。進行性神經退變者出現此波可提示Creulzfeldt-Jakob病。Alzheimes氏病及腦脂質沉著癥也可出現GRST。
(四)廣泛性周期性三相波(GPTW)
三相尖波呈周期性再現,分布廣泛且以兩額為主。許多有意識障礙的代謝性腦病病人均發現有廣泛性周期性三相波。有人觀察了8例腦電圖出現GPTW的病人,有肝昏迷(2例)、腎衰及尿毒癥(2例)、糖尿病酮癥酸中毒(1例)及Laennecs肝硬變(1例)、呼吸機能不全所致缺氧性腦病(2例),其中有6例記錄到GPTW,10天后死亡,提示廣泛性周期性三相波常見于不可逆的代謝性腦病病人。少數一側性的周期性腦波,也可表現意識障礙。
總之,腦電圖周期性三相波標志著正常電生理節律的破壞以及皮層和皮層下的功能和結構上的嚴重受累。腦電圖周期波以幾乎相等的間期反復出現、波形各異、持續期間不等的廣泛性或局限性陣發性復合波。此波可見于多種神經疾患。雖然許多學者對周期波的產生機制提出了各種假說,但仍不完全清楚。
七、腦電圖對復蘇后的預后判斷及在腦死亡中的應用
由于復蘇技術的進步,存活者需腦電圖提供預后判斷,多數認為復蘇后腦波基本正常者預后良好,而高度異常者極少存活,與高死亡率相關的復蘇后圖形有α昏迷、紡錘波昏迷、θ昏迷與周期性腦波,有人曾對復蘇后408例患者作研究,其腦波分為:I級正常α活動或伴少許θ-δ活動;Ⅱ級θ、δ活動占優勢,尚有α活動;Ⅲ級低幅θ、δ活動;Ⅳ級低幅δ活動可伴短程的等電位間歇,α昏迷或周期性普遍性現象;V級平坦到等電位(表1-3)。
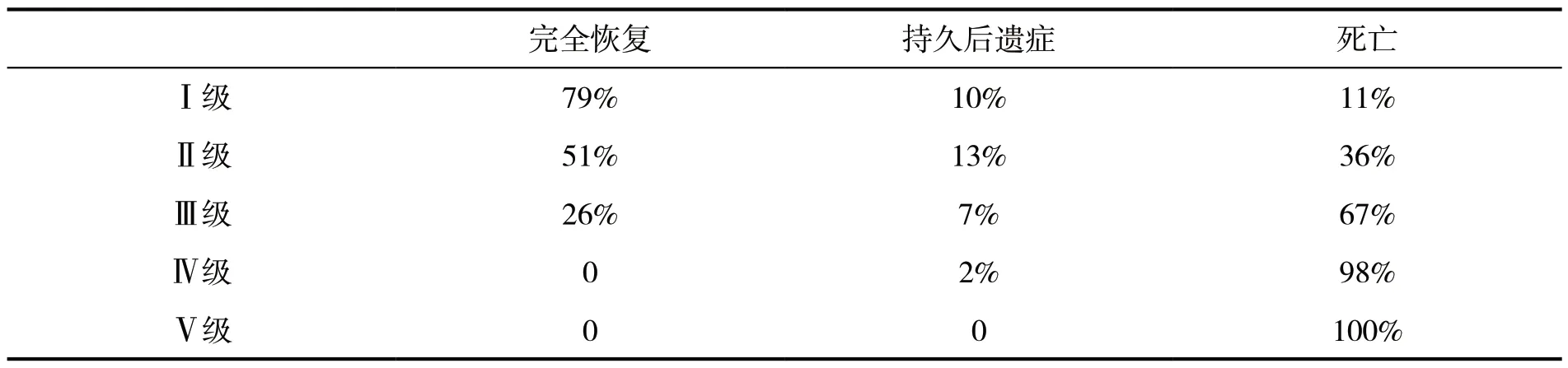
表1-3 昏迷腦波分級
表中資料來自20世紀60至80年代的文獻,而隨著治療水平的提高,臨床中復蘇后出現平坦腦波的患者經過高壓氧、神經電刺激及藥物等綜合治療后蘇醒的病例逐年增加。
腦死亡的診斷,應考慮有明確的不可逆病因。腦干反射消失,對疼痛刺激無運動反應,呼吸停止,PCO2>8 kPa,證實試驗陽性(腦動脈造影、EEG、TCD、同位素核掃描、誘發電位及阿托品實驗等)且6 h重復檢查無改變。
在40年前,腦死亡診斷中很重視腦電圖應用,而現在越來越多的學者已將其摒棄,原因是對有無腦電活動的判斷不容易,機器噪音偽差可貌似極低波幅電活動。而有些腦死亡患者,由于少數神經細胞還未死亡,也可出現少許低幅電活動。曾有將腦死亡者生前腦電圖請8位精通腦電圖的神經科專家去評判有無腦電活動,而且在專家不知情的情況下,讓每個專家對同一份腦電圖作了兩次評判,結果發現專家本人對同一份腦電圖評判結果相違者占病例數的四分之一。對同一份腦電圖,8個專家共作了16次評判,以14~16次評判結果相同者作為評判基本一致,13次或少于13次結果相同者,作為評判不一致,各專家間對同一份腦電圖評判不一致者亦占病例數的四分之一,由此可見用腦電圖參與腦死亡的診斷還有待進一步研究。
(陳芷若 趙靜霞 姜曄)
第二章 腦電地形圖學
第一節 腦電地形圖
腦電地形圖(brain atias,BA),又稱腦電活動地形圖(brain electrical activity mapping,BEAM)是繼CT和MRI之后,生物醫學工程學成像技術的又一大發展。其基本概念和原理及其臨床診斷要點如下。
一、腦電地形圖的基本概念和原理
(一)基本概念
腦電地形圖是計算機化的腦電圖,是腦電圖的一種新發展,其主要優點是以圖像的形式按解剖部位來顯示腦部器質性和機能性變化,使機能性變化和形態變化有機地結合起來,以直觀醒目,定位準確,能夠把腦損害的程度、范圍、面積以極量顯示在模式圖上,從而有利于臨床醫生識圖和了解病情的發展,以對腦部病變部位、范圍及程度做出迅速明確的診斷,并具有無創傷、無痛苦、重復性好和靈敏度高于常規腦電圖等優點。
(二)腦電地形圖的原理
(1)工作原理 從頭部不同部位的電極上收集的腦電訊號經過濾波器刪去0.5 Hz以下,30 Hz以上的各種頻率的干擾訊號,再經放大器的訊號放大后輸入計算機的模數轉換器,將波形訊號轉化為數字信息貯存在計算機的貯存器中,通常可在每個導聯采集512或1024個點,根據不同時間相的電壓變量進行快速付立葉轉化(FFT),處理為不同頻域的功率譜。它包括分別表示δ、θ、α、β四個頻率段的功率圖,并且以0.5 Hz為一個頻率梯度的頻譜功率圖。
(2)成像原理 Ueno和Matsuoka提出的二維內插法為原理,利用直線型和/或曲線型插值運算,從一個5×5數值矩陣中推算出65×65個點的電壓變量值,以等電位效應原理用彩色帶和數值化表示出不同的灰度等級,并用打印機在一個預置形態如CT一樣的平面圖上打印出來,并列出灰度標尺供分析。
二、腦電地形圖的分類
(一)自發腦電空間電位分布圖
它主要是記錄在安靜狀態下皮層電活動的電位分布狀態,即通常所指的腦電地形圖。
(二)誘發電位地形圖
它是研究被檢者在給予外界特定條件的刺激下皮層電位(包括遠場電位)的分布狀態。常用的刺激有視覺刺激、聽覺刺激和電刺激。誘發電位地形圖主要研究在特定時間范圍內如視誘發電位的P100、聽誘發的P300,以及體感誘發電位的N18、N20、P45等代表波的皮層電位分布的位相、電壓以及潛伏期的變化。
(三)顯著性概率地形圖
通過統計學處理顯示被檢查者與正常狀態者的差異,用SD為單位表示。常用的統計學方法有:①方差分析(ANOVA)②區組方差分析(MLDA)。概率地形圖所用的統計學處理方法又可分為T檢驗和Z檢驗。對于組別之間的對照常采用T檢驗,對于單個檢驗者與正常值的對照常采用Z檢驗。在開展顯著性概率地形圖中,常用的方法為Z檢驗即確定被檢驗者個體與正常人群的差異。為了做好這項工作就必須建立正常群體的腦電定量數據庫。正常值的制備應以性別、年齡為單位分別進行。值得注意的是,檢查組與正常組應在相同的技術條件下進行。
三、腦電地形圖操作及診斷中應注意的問題
(一)原始腦波必須可靠
腦電地形圖來自腦電圖,要想做一份完整的、診斷率高的腦電地形圖,首先應當做一份水平非常高的腦電圖,只有腦電圖的原始腦波準確,那么所做出的地形圖才可靠,臨床意義也越大。消除偽跡,是避免假陽性地形圖的關鍵。我們在做腦電圖記錄中,會產生各種各樣的偽跡,例如:體動、腦動、肌電位、心電、脈搏、出汗、靜電、呼吸動作、電磁感應、高頻躁聲等等,因此,在操作地形圖以前必須嚴格按正規腦電圖所要求的條件去做(如洗頭、停藥等),以確保在良好的環境內完成。因腦電地形圖所采集的信號,是來自腦電圖的原始腦波,如果采集不到真正的腦波,而全是偽跡腦波的話,那么,計算機處理后的腦電信號,即使為陽性所見(如慢波高功率等),也是沒有臨床意義的,是假陽性。所以消除腦電圖的偽跡是至關重要的。這也是看一個腦電圖醫生診斷水平高低的關鍵。如何識別偽跡,怎樣排除,使所做出的腦電圖完整無缺,可靠,診斷正確,這就要求在操作時,必須具備認真的態度,見到偽跡及時排除,以保證腦波信號可靠,嚴禁將含有偽跡的腦波信號采人計算機系統,以彌補計算機不可識別偽跡的缺點。
(二)采集腦波信號的時間不可太少
根據中華醫學會腦電圖學組發布的腦電圖最低標準規定,要求腦電圖基本描記至少應包括技術操作非常滿意的20 min。腦電圖描記時間越短,出現異常的機會越小。因此,在腦電地形圖操作時,首先要求操作醫生必須經過較長時間的腦電圖觀察(20 min以上),然后,反復重放全程原始腦波記錄,篩選出最能說明問題的一段腦波信號,隨意進行計算機采樣,分析制圖,一般采樣時間不可少于30 s,最好60 s,反復挑選有價值的腦波。就是這樣也很有可能漏診或定位時出現誤差。所以說,挑選有價值的腦波,是決定腦電地形圖準確率的關鍵。因腦電信號是一種不規則的生物電活動,在病理狀態下,腦波的異常發放不一定是連續的、恒定的,而常常以間歇或左右交替的方式出現,所以采樣時間的長短,直接關系到分析信號的多少,采樣時間不足,極易漏掉許多重要的病理電信息,這點非常重要,不可忽視。
(三)腦區部位不全對腦電地形圖的影響
腦電地形圖就是腦波信號,進行計算機處理后的一種新的表現形式,把無形的腦波變成直觀、醒目的模式圖形。在計算機處理時,主要經快速付立葉(F1T)變換,得到各電極位點的δ、θ、α和β波的積分值。然后分別用這些已知的各電極、各波段積分值進行二維線性內插法或利用拉格郎日定理進行處理,在頭皮表面得到4000~6000個內插值,將以原來電極位點為單位的一維信號,轉換為以平面為單位的二維信號。所以,腦區部位不全,對腦電地形圖影響很大。國際上腦電圖10/20系統設置21個記錄電極,而目前我國大部地區,腦電圖所取的電極是8個、12個,最多16個。因此,漏缺部位電極點的腦波信號就會丟掉。也就是說,腦波信號部位的電極點越多,相應的腦電地形圖采集的腦波信號越可靠。因為內插的空白點越少,圖形就越可靠。還有的地區,為了彌補8個電極點少的缺點,而采取分兩次采樣的方法,完成16個電極點的腦電地形圖。我們認為此法不可取,因為所采集的腦波信號不是同步、連續的腦電活動,很難保證兩次采樣之間不出現誤差。
(四)頻率分段應以頻率逐漸增加形式為宜
我們認為頻率分段不細,造成漏診的情況是有的,應當予以注意。最好按頻率逐漸增加形式分段。因為腦生物電活動頻率的改變,在臨床應用中是非常有價值的。而頻率的改變,有時僅僅是在1~2 Hz的范圍內。所以粗略分段或按頻段分段,都易造成漏失。例如大腦左右半球對應區范圍內腦電活動的頻率應該是基本一致的,如果相差1~2 Hz就有可能有病理意義。可是按頻段劃分,亦有可能分到2個頻段中去,造成漏失陽性的機會。再如,8~13 Hz雖然相差5 Hz,但都劃歸α波頻段中,4~7 Hz雖然相差3 Hz,亦都劃在θ頻段中,因此,無法將各頻段變化分出來,對于辨別細微的頻率差異或比較大腦兩側對應區生物電的改變來講,按頻段的圖像分析,就顯得粗糙和不足,應當加以注意。
(五)腦電地形圖的質量
高質量的腦電地形圖與操作醫生有直接關系,必須具備一定的臨床腦電圖經驗,能夠識別偽跡并消除。在反復重放腦波記錄時,能挑選最可靠的、有病理意義的腦波采人計算機處理,這樣做出的腦電地形圖才有臨床診斷價值。
四、腦電地形圖臨床診斷要點
(一)腦血管病的腦電地形圖診斷要點
1.高血壓性腦出血
(1)在δ頻段病變區出現高功率陰影,其功率值在Scale為32時,在5.0 μV以上,顏色灰階在11級以上,呈紅色以上改變。
(未完待續)

