卡孕栓在預防和治療剖宮產產后出血及術后恢復中的臨床觀察
劉海鷗
江西省彭澤縣婦幼保健院 332700
隨著我國二胎政策的全面落實以及臨床手術麻醉技術的不斷優化與提升,孕婦選擇剖宮產術進行分娩的幾率也隨之提升。而產后出血是導致產婦死亡的主要因素之一,為此,應有效預防剖宮產產后出血并及時治療,避免產婦產后因大量出血而死亡[1]。縮宮素是預防與治療產后出血的常用藥,而卡孕栓可有效預防高危妊娠或剖宮產產后出血,對膀胱平滑肌等起到一定的促進作用[2]。故本文對本院收治的孕婦采用縮宮素聯合卡孕栓進行治療,并取得較為理想的應用效果。現將結果報道如下。
1 資料與方法
1.1 臨床資料 隨機抽取2017年2月—2018年2月我院收治的60例產婦作為觀察對象,根據其入院順序分為對照組與觀察組,每組30例。均排除合并肝腎疾病、有凝血功能異常、胎盤早剝以及前置胎盤者。選取有剖宮產指征,并進行剖宮產手術分娩者。其中,對照組平均年齡(26.30±6.50)歲,平均孕周(38.20±2.30)周;觀察組平均年齡(25.60±5.32)歲,平均孕周(38.16±2.17)周。兩組孕婦均簽署本院知情同意書。兩組臨床資料比較,差異無統計學意義(P>0.05)。
1.2 方法 對照組在胎兒成功分娩后,于宮體注射宮縮素(南京新百藥業有限公司,國藥準字H10930233)2.5~5單位,靜脈滴注縮宮素每分鐘不可超過0.001~0.002單位;術后連續2d靜脈滴注縮宮素,1次/d,0.02~0.04單位/min。觀察組在胎兒成功分娩后,在上述宮縮素治療的基礎上,術后采用卡孕栓(東北制藥集團沈陽第一制藥有限公司,國藥準字H10800007)進行治療,戴上無菌手套,并將藥物2枚(1mg)置于陰道處,并使其貼附于陰道前壁下的1/3處,約2min。
1.3 觀察指標 記錄并觀察兩組患者術中失血量(胎兒成功娩出,羊水吸凈且胎盤剝離,當出血被吸入飲瓶后采用容積法進行測量)、術后24h內失血量[放置產婦墊,出血量=(已使用過的用品重量-用品未使用前的重量)/血液比重1.05g/ml+可直接收集的血液量]以及術后恢復肛門排氣時間(從手術結束至首次恢復肛門排氣時間)。并比較兩組術后第3天子宮復舊率:判斷產婦宮底高度,欠佳:宮底高度與臍相平或于臍下1指處;良好:宮底高度位于臍下2~3指處。

2 結果
2.1 兩組各項臨床指標比較 觀察組術中失血量、術后24h內失血量均少于對照組,且術后恢復肛門排氣時間短于對照組(P<0.05)。見表1。
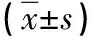
表1 兩組患者各項臨床指標比較
2.2 兩組子宮復舊情況比較 觀察組子宮復舊良好24例(80.00%),對照組子宮復舊良好13例(43.33%),觀察組子宮復舊良好率明顯高于對照組,差異具有統計學意義(χ2=8.53,P<0.05)。
3 討論
產后出血是導致產婦死亡的主要原因,屬于嚴重并發癥。而早期預防與治療剖宮產產后出血可降低產婦死亡率,并加快其產后康復。通常情況下,產婦分娩胎兒后子宮肌收縮會對螺旋動脈造成壓迫,進而關閉血竇,控制出血量[3]。但剖宮產術會在一定程度上破壞其子宮肌壁,導致子宮肌無法順利收縮,影響血竇的閉合。一旦孕婦存在宮縮乏力等產后出血征象時,行剖宮產術后引發產后出血的概率更大。為此,應及時采取有效的預防、治療措施,減少剖宮產產后出血量,避免產婦死亡。
縮宮素屬于多肽類激素子宮收縮藥物,其半衰期為3~4min。臨床通常采用靜脈滴注或肌內注射的方式對產婦進行治療,進而維持體內縮宮素水平。但縮宮素在治療子宮下段收縮乏力中,其縮宮效果較差,難以增強子宮收縮強度。若超量使用易導致產婦出現血壓升高、引發水潴留等不良情況,故臨床治療存在局限性[4]。卡孕栓屬于前列腺素F2α衍生物,主要靶器官為產婦子宮。給藥后可通過黏膜快速吸收,起效快;可通過陰道給藥、直腸給藥或含服給藥。用藥后藥物作用可直達作用部位,且用藥持續時間久,可提升子宮平滑肌興奮度、子宮收縮幅度與頻率,故收縮子宮強度要高于縮宮素[5]。因此,在上述觀察結果中,則顯示觀察組采用縮宮素與卡孕栓治療后,產后出血量明顯低于僅單純采用縮宮素治療的對照組,且術后恢復肛門排氣時間短于對照組,子宮復舊效果優于對照組。可見,2種藥物的聯合使用具有更高的預防與治療價值。
綜上所述,在使用縮宮素治療的基礎上聯合卡孕栓可有效預防并治療剖宮產產后出血,降低產婦產后出血率,加快產后恢復時間,安全性更高,故更值得臨床推廣使用。

