妊娠期糖尿病患者血清IL-17、IL-1β、IL-10水平變化及其與胰島素抵抗、血脂的關系
李慶,徐金玲,方紅娟,王靜
(1淄博市第一醫院,山東淄博 255200;2首都醫科大學附屬北京天壇醫院;3青島大學醫學部基礎醫學院)
妊娠期糖尿病是指妊娠過程中首次產生或發現糖尿病,是妊娠期間最常見的并發癥,據報道其發病率為1%~14%,近年發病率呈上升趨勢[1]。妊娠期糖尿病孕婦并發妊娠期高血壓比例為25%~32%,比正常妊娠孕婦高2~4倍,是引起自然流產、胎兒畸形、羊水過多、巨大兒及胎兒呼吸窘迫等圍產期不良結局的重要因素[2]。炎癥反應在生理性胰島素抵抗(IR)向妊娠期糖尿病發展的過程中發揮重要作用,Th17細胞有促炎癥作用,Treg細胞的免疫抑制效應可對抗炎癥反應。2017年5月,我們檢測了妊娠期糖尿病患者血清Th17/Treg細胞因子IL-17、IL-1β、IL-10及血糖、血脂等指標變化,并分析IL-17、IL-1β、IL-10與IR、血脂水平間的關系。
1 資料與方法
1.1 臨床資料 篩選2017年5月~2018年5月于淄博市第一醫院產檢孕婦96例,納入標準:①符合妊娠期糖尿病診斷標準;②年齡25~35歲;③妊娠24~32周;④取得研究對象知情,且簽署知情同意書。排除標準:①伴高血壓、冠心病等代謝性疾病者;②合并肝、腎、心、肺等臟腑功能嚴重障礙者;③既往有流產史者。根據葡萄糖耐量檢測結果分為妊娠期糖尿病組52例和妊娠非糖尿病組44例。妊娠期糖尿病診斷標準:根據2011年美國糖尿病學會制定標準:空腹血糖(FPG)≥5.1 mmol /L,餐后1 h 血糖(1 h PG)≥10.0 mmol/L, 2 h PG≥8.5 mmol/L。確診條件:具備上述3項中任何1項即可確診。妊娠期糖尿病組51例,年齡25~31歲;孕周25~30周;孕前BMI為(28.03±4.09)kg/m2。妊娠非糖尿病組46例,年齡26~32歲;孕周24~30周;孕前BMI為(28.09±4.14)kg/m2。兩組上述基線臨床資料比較差異無統計學意義(P>0.05)。本研究獲得淄博市第一醫院醫學倫理委員會審查同意。
1.2 檢測方法 ①血清IL-17、IL-1β、IL-10水平。晨起空腹下經肘靜脈采集兩組外周血約3 mL,室溫靜置1~2 h,3 000 r/min離心5 min,取血清,-70 ℃保存;采用雙抗體夾心ELISA法檢測血清IL-17、IL-1β、IL-10。所有操作嚴格按試劑盒說明進行。②血糖和胰島素功能指標。采集空腹及服葡萄糖后1、2 h 的肘靜脈血各2 mL,應用貝克曼·庫爾特全自動生化分析儀己糖激酶法測定葡萄糖(FPG、餐后1 h PG、2 h PG)水平,羅氏電化學發光法測定空腹胰島素,計算胰島素抵抗指數(HOMA-IR),HOMA-IR=空腹血糖×空腹胰島素/22.5。③血脂水平。采集兩組空腹靜脈血,采用貝克曼·庫爾特全自動生化分析儀測定總膽固醇(TC)、甘油三酯(TG)、低密度脂蛋白(LDL)及高密度脂蛋白(HDL),試劑均原廠配套。
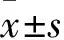
2 結果
2.1 兩組血清中IL-17、IL-1β、IL-10水平比較 妊娠期糖尿病組血清IL-17、IL-1β水平高于妊娠非糖尿病組(P均<0.01),而IL-10低于妊娠非糖尿病組(P<0.01)。見表1。

表1 兩組血清IL-17、IL-1β、IL-10水平比較
注:與妊娠非糖尿病組比較,aP<0.01。
2.2 兩組血糖、血脂及胰島素功能比較 妊娠期糖尿病組FPG、1 h PG、2 h PG、HOMA-IR、TCH、TG水平均高于妊娠非糖尿病組(P均<0.01)。見表2。

表2 兩組血糖、血脂及胰島素功能比較
注:與妊娠非糖尿病組比較,aP<0.01。
2.3 妊娠期糖尿病組IL-17、IL-1β、IL-10與血糖、血脂及胰島素功能的相關性分析 Pearson相關性分析顯示,IL-17與FPG、1 h PG、2 h PG、TG、HOMA-IR呈正相關(r分別為0.612、0.625、0.716、0.644、0.693,P均<0.01),與TC無關(r=0.110,P>0.05);IL-1β與FPG、1 h PG、2 h PG、TG、HOMA-IR呈正相關(r分別為0.609、0.529、0.701、0.662、0.612,P均<0.01),與TC無關(r=0.103,P>0.05);IL-10與FPG、1 h PG、2 h PG、HOMA-IR呈負相關(r分別為-0.554、-0.639、-0.641、-0.540,P均<0.01),與TC、TG均無相關(r分別為-0.091、-0.087,P均>0.05)。
2.4 HOMA-IR與IL-17、IL-1β、IL-10的關系 多元線性回歸分析結果顯示,IL-17、IL-1β水平與HOMA-IR呈獨立正相關(r分別為0.334、0.315,P均<0.01),IL-10與HOMA-IR呈獨立負相關(r=-0.301,P<0.01)。
2.5 TG與IL-17、IL-1β、IL-10的關系 多元線性回歸分析結果顯示,IL-17、IL-1β水平與TG呈獨立正相關(r分別為0.311、0.306,P均<0.01),IL-10與TG無關(r=-0.062,P>0.05)。
3 討論
妊娠期糖尿病患者體內存在慢性系統性炎癥反應,炎性反應亦是妊娠期糖尿病的病理生理基礎[4]。妊娠期糖尿病的慢性炎癥反應由細胞因子介導所致,細胞免疫在該病發展過程中呈過度激活效應,即患者合并有促炎與抑炎平衡失調[5]。Th17是一種新發現的、能分泌細胞因子的T細胞亞群,通過分泌細胞因子介導機體的炎性反應過程,Treg 細胞是一種抑制性T細胞功能亞群,可抑制炎癥發展。妊娠期糖尿病患者體內Th17細胞相關因子(IL-17、IL-1β)高表達及Treg細胞因子(IL-10)低表達,Th17/Treg及其相關細胞因子可能以炎癥與抗炎癥失衡的方式參與妊娠期糖尿病的炎癥發病機制。本研究結果顯示,妊娠期糖尿病患者血清IL-17、IL-1β水平高于妊娠非糖尿病組,而IL-10低于妊娠非糖尿病組。表明妊娠期糖尿病患者炎癥平衡失調。
IL-17主要經外周血中活化Th17細胞釋放,可特異性結合受體,促進T細胞活化,刺激上皮細胞、內皮細胞及成纖維細胞分泌多種細胞因子,促進炎癥發展。研究顯示,Th17細胞分泌的IL-17與胰島細胞炎癥性破壞聯系密切,參與糖尿病發生[6]。IL-17可誘導胰腺腺泡旁肌成纖維細胞分泌化學趨化因子、炎性細胞因子,參與胰腺炎癥反應,損傷胰島β細胞。進一步研究發現,IL-17所致炎癥反應通過損傷血管內皮,影響脂質代謝,促進脂質沉積,提高血脂水平[7]。IL-1β亦是Th17細胞因子的一種,是促炎細胞因子,可調節Th17細胞早期分化及協同其他炎性因子調節Th17細胞因子產生,促進炎性反應[8]。Bi等[9]報道,IL-1β通過介導胰島β細胞凋亡或激活NF-κB通路,促進炎性細胞因子釋放,進而誘發產生胰島素抵抗,參與2型糖尿病的發生發展,是妊娠期糖尿病發生發展的重要促進因子。IL-1β+3953位點T等位基因與高脂血癥易感性密切相關,IL-1β通過調節脂質代謝的改變,導致高脂血癥。妊娠期糖尿病患者血清IL-17、IL-1β水平與C-反應蛋白呈正相關。本研究結果顯示,妊娠期糖尿病組FPG、1 h PG、2 h PG、HOMA-IR、TC、TG水平高于妊娠非糖尿病組,差異有統計學意義,IL-17、IL-1β與FPG、1 h PG、2 h PG、TG、HOMA-IR呈正相關,IL-17、IL-1β為妊娠期糖尿病孕婦HOMA-IR和TG的獨立影響因素。提示Th17細胞因子IL-17、IL-1β可能是妊娠期糖尿病的致病因素,亦可能是胰島素抵抗的重要調節細胞因子。
IL-10是Treg細胞發揮抗炎因子的主要細胞因子之一,可抑制NF-κB 表達及其他細胞因子、趨化因子等炎癥介質產生,進而抑制炎癥反應[10]。既往研究報道了妊娠期糖尿病患者血清IL-10水平顯著降低,且IL-10水平與C-反應蛋白、HOMA-IR呈負相關,參與了妊娠期糖尿病的發生發展[11]。研究證實,炎癥細胞因子IL-10-592C/A的基因多態性與血脂水平密切關系,是脂質代謝異常的遺傳學基礎。本研究結果顯示,IL-10與FPG、1 h PG、2 h PG、TG、HOMA-IR呈負相關;IL-10與TC無關;多元回歸分析顯示,IL-10為妊娠期糖尿病孕婦HOMA-IR的獨立影響因素。Treg細胞因子IL-10可能參與妊娠期糖尿病的發病過程。
綜上所述,妊娠期糖尿病患者血清Th17細胞因子IL-17、IL-1β水平升高,Treg細胞因子IL-10水平降低,三者與IR相關,IL-17、IL-1β與血脂有關。臨床孕期保健常規檢查中,可將妊娠期糖尿病發病細胞因子水平的炎癥指標與常規檢查指標聯系,為臨床及早發現或預測妊娠期糖尿病提供依據。

