Ⅲ期胸段食管癌術后患者的預后及其影響因素
古 鵬 翟春波 胡德宏
食管癌是1種侵襲性疾病。研究指出,單獨手術治療后5年生存率低于30%[1]。既往祝淑釵等[2]報道認為食管癌術后的中位生存時間為38個月,而楊瓊等[1]指出Ⅲ期食管癌的中位生存時間較整體食管癌術后的中位生存時間相比大大縮短,僅22個月。目前有較多關于食管癌的預后因素評估系統[3],但多數為全期食管癌預后的統述,較少對單獨時期(如Ⅲ期胸段食管癌)術后的具體預后情況進行評估研究[4-7],且關于Ⅲ期胸段食管癌的中位生存時間仍有爭議。而臨床上Ⅲ期胸段食管癌較前其他各期情況更加復雜,其術后復發和遠處轉移的幾率高[8]。因此,我們分析了2011年6月至2014年6月間我院收治的224例Ⅲ期胸段食管癌術后患者的臨床資料,探討Ⅲ期胸段食管癌術后患者的生存情況以及影響因素,以期為臨床評估預后提供參考。
1 資料與方法
1.1 一般資料
分析2011年6月至2014年6月間我院收治的224例Ⅲ期胸段食管癌術后患者臨床資料,并進行3年隨訪。其中男性170例、女性54例,年齡32~84,平均年齡(62±4.7)歲。納入標準:①經食管癌切除術,術后病理回報為Ⅲ期食管癌;②卡氏評分(KPS)≥70 分;③影像學證實,無遠處轉移;④臨床和隨訪資料完整。排除標準:①合并其他部位原發性腫瘤;②隨訪過程中因非腫瘤因素死亡;③術前接受放、化療;④圍術期死亡。Ⅲ期食管癌根據第八版AJCC食管癌病理分期[9]定義為:T3N1~3和T4aN0~3。圍術期定義為:術前5~7 d、術后7~12 d 。所有患者及家屬均簽署知情同意書,該研究獲倫理委員會批準。
1.2 方法及隨訪
1.2.1 收集患者的術后輔助治療方案 本研究共納入224例Ⅲ期胸段食管癌術后患者,單純行手術治療的患者52例,172例患者接受了術后輔助治療,包括104例患者接受單純的化療,42例患者接受單純的放療,共26例的患者接受了放化療結合的方案。224例食管癌患者手術方式的選擇包括:207例實施了兩野淋巴結清掃術,其余15例實施了三野淋巴結清掃術。術后輔助放療開始的時間基本于術后6周內,劑量根據患者實際耐受情況調整為50~60 Gy;化療方案的選擇:針對鱗癌和腺癌,優先選擇鉑類為主的聯合化療方案,如FP、TP等;針對小細胞癌,一般選擇EP聯合的化療方式,即依托泊苷加順鉑;中位化療時間為3周(1~9周)左右。
1.2.2 隨訪及觀察記錄指標 對所有參與研究的224例患者進行為期3年的隨訪,首次隨訪為行食管癌切除術后3個月后,之后每隔3個月通過電話隨訪一次。終點事件為:患者因食管癌死亡。原始資料參照患者病歷資料,并將末次隨訪記錄作為隨訪結果,記錄患者資料包括:性別、年齡、術中粘連程度、手術方式(兩野或三野)、腫瘤長度、腫瘤位置(胸上中下段)、病理類型、病理殘端(R0或R1)、有無脈管瘤栓、清掃淋巴結數目、T分期(3~4)、N分期(0~3)、TNM分期(Ⅲa~Ⅲc)、術后輔助治療。刪失定義為:研究患者失訪、拒絕訪問、中途退出、死于其他與研究無關的原因。觀察記錄每個隨訪患者的生存時間,對患者的隨訪情況進行繪制生存曲線,觀察患者的中位生存時間,然后將可能影響Ⅲ期胸段食管癌術后預后的因素:性別、年齡、術中粘連程度、手術方式、腫瘤長度、腫瘤位置、病理類型、病理殘端、有無脈管瘤栓、清掃淋巴結數目、T分期、N分期、TNM分期、術后輔助治療進行單因素和多因素分析,了解影響患者預后的獨立因素。
1.3 統計學方法
應用SPSS 19.0統計軟件處理。通過繪制Kaplan-Meier生存曲線反映Ⅲ期胸段食管癌術后的生存情況,中位生存時間定義為“生存率為0.5時對應的生存時間”,采用Cox單因素檢驗分析可能影響Ⅲ期胸段食管癌術后生存率的因素:性別、年齡、術中粘連程度、手術方式、腫瘤長度、腫瘤位置、病理類型、病理殘端、有無脈管瘤栓、清掃淋巴結數目、T分期、N分期、TNM分期、術后輔助治療。對單因素分析有差異的手術方式、腫瘤位置、N分期、TNM分期、術后輔助治療等5個因素,進一步利用Cox比例風險回歸模型進行多因素分析。P<0.05為差異有統計學意義。
2 結果
2.1 Ⅲ期胸段食管癌術后患者預后的生存曲線分析
在隨訪結束時,失訪12例,僅有67例至隨訪結束時仍然存活,其余145例均因食管癌相關原因致死。Kaplan-Meier生存曲線(圖1)顯示,本組患者中位生存時間為21個月(95% CI:18.8~23.2),1年、2年的總生存率分別為75.3%和39.6%。

圖1 患者Kaplan-Meier生存曲線
2.2 影響Ⅲ期胸段食管癌術后患者生存率的單因素分析
將可能影響疾病生存率的因素,患者一般資料包括:性別、年齡、術中粘連程度、手術方式、腫瘤長度、腫瘤位置、病理類型、病理殘端、有無脈管瘤栓、清掃淋巴結數目、T分期、N分期、TNM分期、術后輔助治療等納入Cox比例風險模型中進行單因素分析,結果顯示:性別、年齡、術中粘連程度、腫瘤長度、病理類型、病理殘端、有無脈管瘤栓、清掃淋巴結數目、T分期對疾病預后無顯著影響(P均>0.05),而手術方式、腫瘤位置、N分期、TNM分期、術后輔助治療,則對Ⅲ期胸段食管癌術后患者的預后有影響,差異有統計學意義(P均<0.05),見表1。
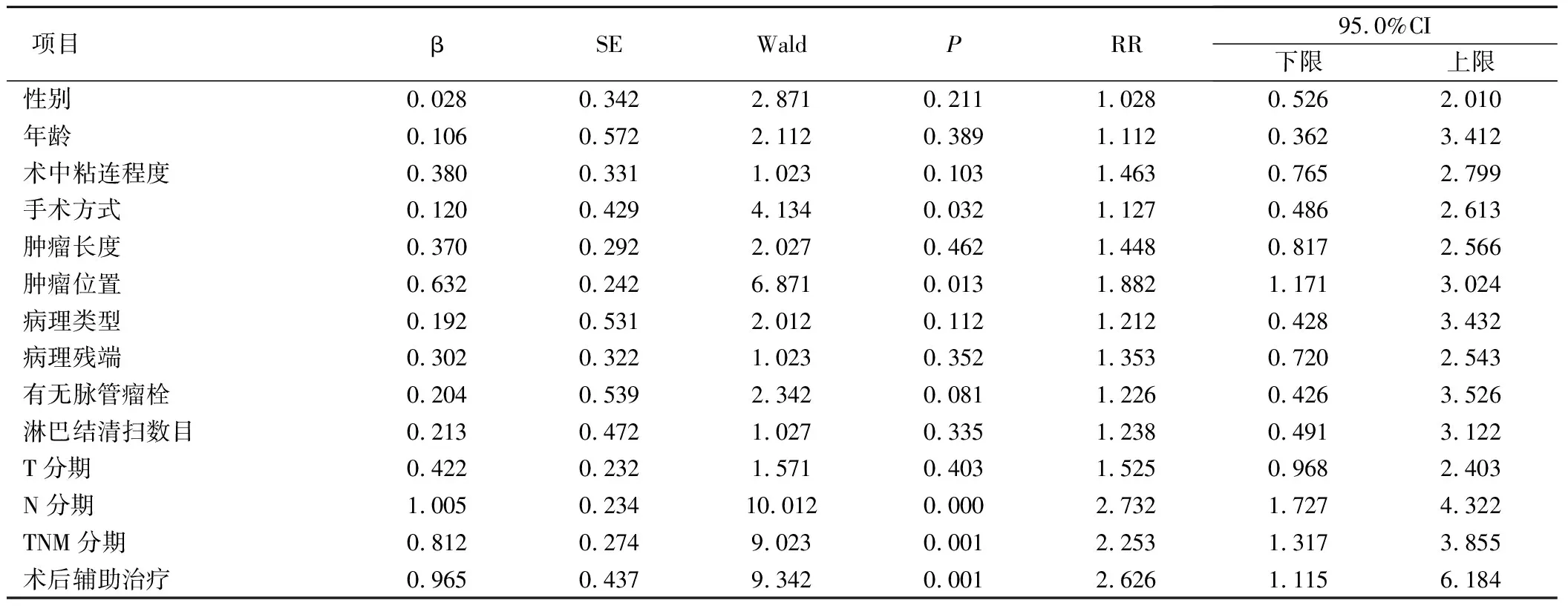
表1 患者不良預后的COX單因素分析
2.3 影響Ⅲ期胸段食管癌術后患者生存率的多因素分析
進一步分析患者手術方式、腫瘤位置、N分期、TNM分期、術后輔助治療對Ⅲ期胸段食管癌術后患者的影響程度,多因素Cox回歸結果顯示:手術方式、腫瘤位置對Ⅲ期胸段食管癌術后患者的預后無影響(P>0.05);而N分期(P=0.001)、TNM分期(P=0.001)和術后輔助治療(P=0.000)是影響預后的獨立影響因素;進一步分析發現,對患者預后有不良影響的因素有N分期(RR=1.653)、TNM分期(RR=2.026),術后輔助治療為患者預后的保護因素(RR=0.513),見表2。
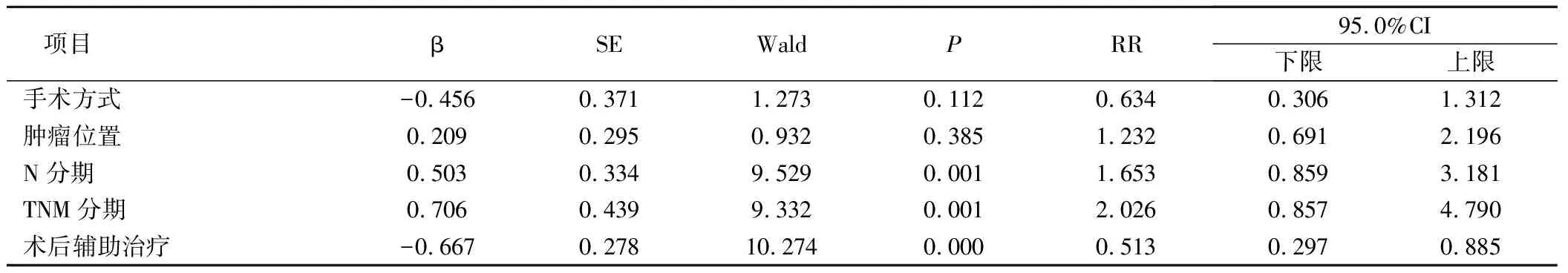
表2 患者預后影響因素的Cox比例回歸分析
3 討論
食管癌是世界第九大惡性腫瘤,也是全球第六大癌癥死亡原因。五年總體生存率從15%到25%不等[10]。傳統上,手術是早期腫瘤治療的主要方式。盡管外科手術技術和微創手術方式已取得明顯的發展,但其術后結果仍然無法令人滿意。而Ⅲ期胸段食管癌常伴有淋巴結轉移及周圍組織浸潤,盡管進行根治性手術,因其并發癥多,導致其預后往往不良。故如何改善其預后,提高患者的生存率是當今研究的一大熱點。
由于Ⅲ期食管癌惡性程度較前各期高,既往認為Ⅲ期食管癌術后的中位生存期僅22個月[8]。本研究通過Ⅲ胸段期食管癌術后患者生存曲線(K-M法),得出其中立位生存時間在21個月(95%CI:18.8~23.2)。本研究結果與之前發現相仿,可見盡管對患者實施了有效的根治術后,其生存時間仍然有待提高。
食管癌患者預后較差,影響預后的因素也較多,但淋巴結轉移是其主要影響因素[11]。本研究發現N分期、TNM分期是Ⅲ期胸段食管癌術后影響預后獨立的危險因素,與以往研究發現相似[12]。既往發現淋巴轉移率大于0.2時,5年生存率從54%降至22%,復發風險從44%上升到59%[13]。除外其復發轉移的風險,有報道稱食管淋巴結轉移導致氣道阻塞[14],腫大的淋巴結對局部組織的壓迫也常常導致患者其他并發癥的發生,極大影響患者的生存質量。以往認為T分期也是患者預后的獨立危險因素,組織浸潤的深度越深,常更容易發生脈管轉移,從而影響患者預后。但本研究未發現T分期對患者預后構成影響,可能與樣本量或者手術根治范圍有關,仍需探討。
就其他癌癥的治療經驗而言,區域治療(放療和手術)與全身治療(化療)相結合,可能會提高Ⅲ期胸段食管癌癥患者的生存率。本研究發現,術后的輔助治療(包括放化療)是獨立的影響因素,其在術后所起的保護作用值得重視。Sjoquist 等[15]的一項薈萃分析研究發現,術后輔助放化療加手術的死亡率風險比與單純手術患者相比顯著降低。根據有關報道,術后輔助放、化療,可使患者的3 年生存率達到47.6%[16],觀察稱其療效與廣泛切除者相仿。放療被為可以消除手術無法切除的淋巴結和食道外脂肪組織中的微轉移灶[17],而化療能抑制腫瘤的再生和遠處轉移[18],兩者結合故而降低復發和轉移的風險。但放化療存在一定的毒性反應,且其療效仍未得到一致認可。一項回顧性研究發現,新輔助放化療結合可以改善Ⅱ期食管癌術后患者的生存率,但對Ⅲ期食管癌患者無明顯改善[19]。部分原因可能是藥物種類、放化療劑量和使用長短不同,故仍需后續研究進一步探討。
本研究樣本量較小,且納入觀測的指標有限,只能初步推測部分對Ⅲ期胸段食管癌患者預后可能有影響的因素,若要全面詳細的掌握預后因素,還需多中心大樣本的臨床研究。在癌癥治療的過程中,伴隨患者除外生命時間的延長,還應考慮提高其生活質量[20],多數研究仍未將這一重要指標納入觀察體系,忽視患者的生活質量,可能導致患者生存時間延長但生存的質量較差,這也是本研究需要改進的部分之一,今后研究可增加對患者生存質量的評估,探索延長患者生存時間并保持較高生存質量的方法。
綜上所述,本研究認為淋巴結轉移是影響Ⅲ期胸段食管癌術后患者預后的重要因素,對手術切口周圍的脂肪組織和淋巴結進行一定劑量的放療,可降低局部復發和轉移的可能;另外,采用有針對性的化療方案以期降低遠處轉移的風險。因此,Ⅲ期胸段食管癌術后患者選擇合適的放、化療方案,在一定程度上可能會延長生存時間。

