肺泡灌洗液革蘭氏染色與內毒素檢測對革蘭氏陰性菌呼吸機相關性肺炎快速診斷的比較研究
周紅衛,黃志儉
(北京中醫藥大學附屬廈門市中醫院急診科ICU,福建 廈門 361009)
呼吸機相關性肺炎(ventilator-associated pneumonia,VAP)是重癥監護病房患者最常見的醫院獲得性感染,病死率高達24%~50%[1],其中革蘭氏陰性菌感染占70%[2],故此快速診斷革蘭氏陰性菌呼吸機相關性肺炎尤為重要。傳統的病原學培養往往需要48~72 h,一旦發生VAP,經驗常會采用廣譜抗生素治療,甚至過度治療,往往導致細菌耐藥和患者經濟負擔加重。鑒于此,及時提供病原學的信息對指導抗生素的合理應用是目前醫務工作者亟需解決的難題。
1 資料與方法
1.1 臨床資料 為2014年10月至2016年1月入住本院綜合ICU需有創機械通氣的成人患者,VAP的診斷依據美國胸科學會、美國傳染病學會對于VAP臨床診斷標準[3]。排除標準:肺部有原發性感染、全身慢性疾病(結核、腫瘤等)、因非VAP原因死亡、放棄治療、無法獲得知情同意書者。最終有65例納入本研究,其中男44例(64.62%),女21例(35.38%),平均年齡(49.91±17.86)歲。入選患者中,重型顱腦26例,腦出血15例,重癥胰腺炎2例,多發傷15例,心肺復蘇術后4例,重癥哮喘2例,重癥肌無力1例。
1.2 方法
1.2.1 肺泡灌洗的方法 患者在24小時內發現符合VAP診斷標準者,患者術前禁食2 h,監測心率、血壓、經皮血氧飽和度(SpO2),調整呼吸機模式為控制通氣,呼吸末正壓(PEEP)為10 cmH2O,吸入氧濃度(FiO2)為100%,肺泡灌洗前給予丙泊酚或咪達唑侖鎮靜。使用PENTAX FB-15BS支氣管鏡經氣管插管接三通管由活瓣密閉端進入主氣管,依據胸片或CT片引導插入感染肺段,從活檢孔注入37℃生理鹽水行支氣管肺段灌洗,注入50 ml,用負壓吸引回收至除去熱源的器皿中-70℃保存,若病變為彌漫性或影像學無滲出病變時,可灌右中葉或右下葉。灌洗過程中如SpO2降至85%立即停止操作,退鏡后待SpO2恢復至90%以上再行灌洗。肺泡灌洗并送細菌培養+藥敏,革蘭氏染色。
1.2.2 分組 根據病原學結果,將患者分為革蘭氏陰性桿菌感染組(A組),非革蘭氏陰性桿菌感染組(B組);根據肺泡灌洗液中革蘭氏染色結果和內毒素水平將患者分為革蘭氏染色陰性菌組(C組)和內毒素水平≥6 EU/ml組(D組)。
1.2.3 肺泡灌洗內毒素的檢測方法 檢測前將肺泡灌洗液融化,用離心機以1 800轉/min的轉速離心10 min,采用鱟試劑的顯色基質法,根據標準曲線,依據吸光度檢測肺泡灌洗液中內毒素的含量,檢測試劑及設備均由廈門市鱟試劑廠提供。
1.3 統計學方法 應用SPSS 18.0統計分析軟件進行統計學處理。計量資料以“±s”表示,兩組間計量資料的比較采用t檢驗的方法,兩組間計數資料的比較采用χ2檢驗;采用受試者工作特診曲線(ROC)分析內毒素的靈敏度和特異度,曲線下面積,以P<0.05為差異有統計學意義。
2 結果
最終有65例患者納入本研究,其中A組51例,B組14例,C組33例,D組50例;A組中,病原學為銅綠假單胞菌23例(45.10%),鮑曼不動桿菌15例(29.41%),大腸埃希氏菌5例(10.00%),肺炎克雷伯菌3例(5.88%),嗜麥芽窄食單胞菌3例(5.88%),洋蔥伯克霍爾德菌2例(3.92%);B組中病原學為耐甲氧西林的葡萄球菌(MRSA)6例(其中2例合并真菌感染)(42.86%),耐甲氧西林的表皮葡萄球菌(MRSE)3例(21.43%),凝固酶陰性的葡萄球菌(MRCNS)2例(14.29%),對甲氧西林敏感的葡萄球菌(MSSA)2例(14.29%),MSSA合并真菌混合感染1例(7.14%)。
A組與B組白細胞計數、C反應蛋白、降鈣素原、APACHⅡ評分及性別比例差異無統計學意義;A組肺泡灌洗液中內毒素水平顯著高于B組(P<0.05);C組中革蘭氏陰性菌VAP患者24例,D組中革蘭氏陰性菌VAP患者46例,D組中革蘭氏陰性菌VAP所占的比例顯著高于C組(P<0.05);ROC曲線分析表明,以≥6 EU/ml為界點,肺泡灌洗內毒素檢測革蘭氏陰性桿菌膿毒血癥的靈敏度95.9%,特異度68.7%,陽性預測值92.0%,陰性預測值77.78%,曲線下面積為0.857(P<0.05),95%可信區間為0.721~0.993,見表1和表2,圖1。
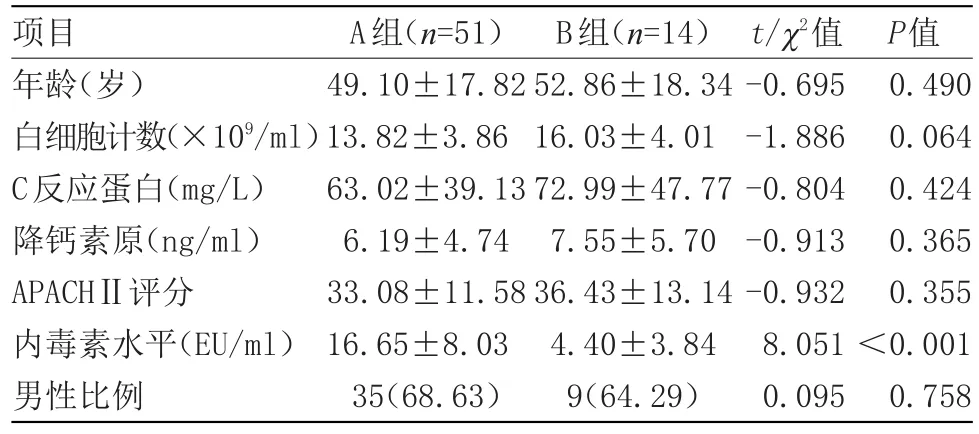
表1 A組與B組BALF中內毒素及相關實驗參數的比較情況Table 1 Comparison of endotoxin and related experimental parameters in BALF between groupAand group B

表2 C組與D組革蘭氏陰性菌VAP所占比率的比較情況Table 2 Comparison of VAP ratio of gram negative bacteria in group C and group D
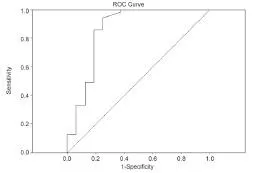
圖1 BALF中內毒素的ROC曲線Figure 1 ROC curve of endotoxin in BALF
3 討論
VAP是ICU患者最常見的院內感染性疾病,一旦發生VAP,患者的預后將顯著惡化。早期快速診斷對于改善VAP患者預后是至關重要的。但是VAP的快速診斷一直是危重醫學科面臨的一個挑戰。
革蘭染色是細菌學最常用的一種鑒別染色方法,此染色法將細菌分為兩大類,可能有助于鑒別細菌及治療時選擇適當的抗菌藥物,但存在著較大的爭議性。Bouza等[4]研究認為,由于微生物的鑒定和藥物敏感性試驗通常需要3~4 d,但臨床實踐中臨床醫生需要有用而快速的信息,即使部分或者不太完善,顯然仍比一個完美但延遲的報告好很多,其中革蘭染色就是一個直接的能夠指導治療并且與最終的培養結果有著合理相關性的實驗診斷方法,因此,革蘭染色是VAP快速診斷的有效方法。Uehara等[5]研究表明革蘭染色的結果直接影響著抗生素的選擇,從而影響患者的病死率。但也有研究表明革蘭氏染色法準確度有很大的變異性,主要是由于菌種的菌齡、細菌得堆積密度、碘液媒染時間和乙醇溶液脫色時間等因素均會影響革蘭氏染色結果的正確性。Croce等[6]給232例患者行443次肺泡灌洗,結果發現,革蘭氏染色在80%的革蘭氏陽性菌VAP及40%的革蘭氏陰性菌VAP患者中發現革蘭氏陽性菌,在52%的革蘭氏陽性菌VAP和77%的革蘭氏陰性菌VAP患者中發現革蘭氏陰性菌。B Allaouchichede等[7]研究及近期一薈萃分析[8]均發現,革蘭氏染色法雖有助于診斷早期VAP,但并不能有效的用于區分病原體,指導抗生素的使用。
在我們的研究中,51例革蘭氏陰性菌VAP患者中只有64.71%患者革蘭氏染色為陰性菌,37例革蘭氏染色為陰性菌患者中只有72.73%患者為革蘭氏陰性菌VAP,27.27%革蘭氏陽性VAP患者革蘭氏染色為陰性菌,14例革蘭氏陽性菌VAP中64.29%的患者革蘭氏染色為陰性菌。從我們研究結果表明革蘭氏染色不能有效的區分VAP患者的病原體,從而指導抗生素的應用。
內毒素是革蘭氏陰性細菌胞壁結構中的脂多糖,脂多糖經細菌胞壁合成后被轉運到細胞表面構成胞壁外膜的組成成分,故此通過內毒素檢測可判斷是否有革蘭氏陰性菌感染[9]。在我們的研究中通過檢測肺泡灌洗中內毒素水平發現,以≥6 EU/ml為界點,肺泡灌洗液內毒素檢測革蘭氏陰性桿菌膿毒血癥的靈敏度95.9%,特異度68.7%,陽性預測值92.0%,陰性預測值77.78%,是一種快速診斷革蘭氏陰性菌VAP的有效方法。分組中,革蘭氏陰性菌VAP患者肺泡灌洗液內毒素水平顯著高于革蘭氏陽性球菌組,也充分說明肺泡灌洗液中內毒素對快速鑒別革蘭氏陰性菌和革蘭氏陽性球菌有較好作用。我們的研究結果與國外一些相關研究[10-12]有非常相似的一致性。
肺泡灌洗液內毒素檢測與革蘭氏染色法相比,BALF中內毒素水平≥6 EU/ml患者中革蘭氏陰性菌VAP所占的比例顯著高于革蘭氏染色為陰性菌的患者。這表明,BALF中內毒素檢測對診斷革蘭氏陰性菌VAP作用顯著優于革蘭氏染色法。我們的研究也存在一定局限性,如一些VAP患者在行肺泡灌洗前已經經驗使用抗生素,對肺泡液中內毒素水平檢測有一定的影響;其次,一些VAP患者合并真菌感染,有研究發現[13-14]念珠菌細胞壁上的β-葡聚糖,通過活化G因子可產生凝集反應,導致內毒素檢測假陽性,對研究結果也有一定的干擾;再者我們的樣本量有限,肺泡灌洗不是采用保護性肺泡灌洗的方法,保本采集存在一定的污染,對內毒素檢測也有一定的影響,有待改進。
目前,國內各個醫院ICU中基本都配備有纖維支氣管鏡,而且肺泡灌洗方法簡單易行,內毒素檢測快捷經濟,故此,通過BALF中內毒素檢測是一種快速、簡便、經濟、有效的診斷革蘭氏陰性菌VAP的方法,而且對指導抗生素的應用有一定的作用,值得廣泛推廣應用。

