超聲聯合肌酸激酶和甲胎蛋白監測對兇險型前置胎盤合并胎盤植入的診斷價值
張 超,王 娜,安 麗,孫改哲,楊琳琳
兇險型前置胎盤是指患者有剖宮產既往史,此次妊娠為前置胎盤,且胎盤附著于原子宮下段剖宮產瘢痕[1]。兇險型前置胎盤并發胎盤植入的發生率較高[2-3]。胎盤植入作為較嚴重的并發癥,如產前未及時診斷并處理,產婦生產時極易發生休克或嚴重出血,對胎兒和產婦的生命安全造成嚴重威脅[4-5]。由于近年來我國剖宮產率在逐漸上升,使得兇險型前置胎盤的發生率也逐漸增高[6-7]。因此對于兇險型前置胎盤患者來說,早期診斷與治療顯得尤為重要。目前臨床上診斷兇險型前置胎盤的主要方式是超聲檢查,效果較好,檢出率可達100%,但對胎盤植入的診斷效果并不理想[8-9]。近年來,許多文獻表明,可利用母體血清生化指標診斷妊娠的合并癥,例如肌酸激酶(CK)、甲胎蛋白(AFP)等,故臨床上開始采用超聲聯合血清生化指標來提高胎盤植入的檢出率[10]。有研究報道顯示,AFP可預測兇險型前置胎盤并胎盤植入,但多限于個案報道[11]。因此,本文探討超聲聯合CK和AFP監測對兇險型前置胎盤合并胎盤植入的診斷價值,旨在為臨床早期診斷兇險型前置胎盤合并胎盤植入并降低母嬰死亡率提供理論依據,現報告如下。
1 資料與方法
1.1一般資料 選取2015年6月—2016年12月我院收治的兇險型前置胎盤患者98例作為研究對象。①納入標準:孕齡≥28周;均有剖宮產史;此次妊娠為前置胎盤;胎盤附著于子宮下段前壁切口瘢痕處;患者及家屬知曉研究內容和研究目的,并簽署知情同意書。②排除標準:多胎妊娠;合并有妊娠期糖尿病、高血壓等妊娠合并癥;存在胎盤形態異常(血腫、血池等);無子宮瘢痕史。根據患者是否合并胎盤植入分為植入組42例和非植入組56例。并選取同時段剖宮產次數≥1次,孕次≥3次的45例正常孕婦為對照組。3組產婦的年齡、孕周、孕次、產次和剖宮產次比較差異無統計學意義(P>0.05),具有可比性。見表1。

表1 3組產婦臨床基本資料比較
1.2檢查方法 患者均采用GE E8彩色多普勒超聲診斷儀檢測,經腹探頭頻率為3.5~5.0 MHz,經陰道探頭頻率為5.0~7.5 MHz。孕婦取仰臥位,先進行常規經腹檢查胎兒及附屬物,重點觀察胎盤的附著位置、厚度、內部回聲,胎盤后方與子宮肌壁間的關系。應用彩色多普勒血流顯像觀察胎盤實質內及胎盤后方血流情況[12]。CK和AFP監測:孕婦入院后即采集外周血3 ml,離心后取血清;CK測定采用NAC法,AFP測定采用電化學發光免疫法;試劑盒均為上海長征醫學科學公司生產,采用分光光度計測定。
1.3診斷標準 ①胎盤植入的產前超聲診斷標準:胎盤覆蓋處,子宮肌層低回聲帶消失或明顯變薄≤2.0 mm,宮壁與胎盤間的高回聲,蛻膜界面消失;子宮與膀胱壁的高回聲線變薄或破損,不規則或中斷;彩色多普勒顯示胎盤基底或周圍血管分布明顯增多且粗而不規則,宮旁血管擴張,子宮漿膜、膀胱交界面的血管增多[11-12]。②胎盤植入的產后臨床病理學診斷標準:剖宮產術前子宮下段見局限性怒張血管,產時徒手剝離胎盤困難,胎盤剝離后子宮收縮好但出血無法控制。子宮切除標本見蛻膜缺乏,病理顯示子宮肌層見胎盤絨毛組織[13-14]。以臨床病理結果為金標準,計算不同診斷方法的靈敏度、特異度、陰性預測值、陽性預測值及診斷符合率。CK以73.55 U/L為臨床診斷界值;AFP以292.15 ng/ml為診斷界值。
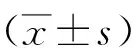
2 結果
2.1血清CK和AFP水平比較 植入組血清CK和AFP水平明顯高于非植入組和對照組(P<0.05),而非植入組與對照組比較差異無統計學意義(P>0.05)。見表2。
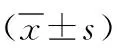
表2 3組孕婦血清CK和AFP水平比較
2.2不同前置胎盤類型孕婦血清CK和AFP水平比較 中央型、部分型和邊緣型前置胎盤孕婦血清CK和AFP水平比較差異無統計學意義(P>0.05)。見表3。
2.3不同檢查方法的診斷效果比較 超聲聯合CK和AFP監測診斷兇險型前置胎盤合并胎盤植入的靈敏度均明顯高于其他單獨檢測(P<0.05)。不同檢查方法診斷兇險型前置胎盤合并胎盤植入的特異度、陽性預測值、陰性預測值和診斷符合率比較差異無統計學意義(P>0.05)。見表4。
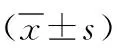
表3 不同前置胎盤類型孕婦血清CK和AFP水平比較

表4 不同檢查方法對兇險型前置胎盤合并胎盤植入的診斷效果比較
3 討論
隨著我國醫療水平的不斷發展與進步,孕婦剖宮產率也不斷上升,這使得兇險型前置胎盤發生率增高。而由于剖宮產手術后孕婦子宮內膜破裂受損或底蛻膜缺失,極易發展為兇險型前置胎盤合并胎盤植入[15]。兇險型前置胎盤合并胎盤植入易導致孕婦分娩時胎盤剝離困難,甚至造成無法控制的產后大出血,對母嬰生命安全造成威脅,是非常嚴重的一類產科并發癥[16]。
目前,臨床上對兇險型前置胎盤合并胎盤植入應用較廣泛的診斷方法是超聲診斷。超聲診斷雖對兇險型前置胎盤檢出率較高且無創傷,但對胎盤植入的診斷效果不理想,本研究中超聲檢查診斷兇險型前置胎盤合并胎盤植入的靈敏度較低,表明單獨使用超聲檢查對胎盤植入的診斷效果并不理想。
CK是人體中重要的一種代謝酶,以骨骼肌、心肌、平滑肌含量較多。因此肌肉損傷后,受損的肌細胞會釋放細胞中的CK,從而使得血清CK含量升高[17]。本研究結果發現,植入組血清CK水平明顯高于非植入組與對照組,而非植入組與對照組比較差異不明顯。分析其可能原因為胎盤植入導致子宮內膜發育缺陷,胎盤為獲取營養造成絨毛侵入子宮肌層,肌細胞受損從而引起血清CK水平升高。既往有研究報道,孕婦血清CK水平與前置胎盤類型無關[18]。本文將不同類型前置胎盤孕婦的血清CK水平比較發現,中央型、部分型、邊緣型前置胎盤孕婦的血清CK水平差異不明顯,與以往報道結果相似。因此,CK測定可作為檢測胎盤植入的生化指標。但臨床需要注意劇烈運動、插管、手術及肌肉注射氯丙嗪、抗生素等也會引起CK水平升高。
AFP是一種胚胎性相關糖蛋白,常用于診斷原發性肝癌。在婦產科AFP也可用于預測胎兒質量,無腦兒和開放性神經管缺陷的胎兒,孕婦羊水中AFP水平會隨著妊娠月份增加。此外血清AFP水平突然升高也提示有先兆流產或可能存在胎兒宮內危象[19-20]。本研究結果顯示,植入組血清AFP水平明顯高于非植入組與對照組,推測與胎盤植入時,子宮肌層損傷、母胎屏障破壞,胎兒血液中AFP滲漏入母血有關。而未發生植入者雖有前置胎盤,但母胎屏障正常,故孕婦血清AFP水平未見明顯升高。
超聲檢查及CK、AFP監測雖都可用于臨床診斷兇險型前置胎盤合并胎盤植入,但都存在一定的局限性。因此本研究采用超聲聯合CK和AFP監測的方式診斷兇險型前置胎盤合并胎盤植入,結果顯示靈敏度較高。這表明多種方法聯用較單獨檢測方法對兇險型前置胎盤合并胎盤植入的診斷價值高。
綜上所述,超聲聯合CK和AFP監測在兇險型前置胎盤合并胎盤植入診斷方面具有更高的臨床價值,可保障母嬰生命健康。

