前路椎間盤切除減壓融合術聯合地塞米松治療多節段脊髓型頸椎病的效果及安全性分析
石化洋,何 睿
脊髓型頸椎病以脊髓神經的感覺、運動、反射與排便功能障礙為主要臨床表現,對患者的軀體健康及生活質量均造成一定的影響,已成為臨床上極為重視的問題[1-2]。目前,臨床上對于脊髓型頸椎病的治療主要以保守治療和手術為主,其中手術被公認為治療脊髓型頸椎病的最佳手段,其臨床價值也已被多項國內外研究所證實[3-4]。但近年來,隨著脊髓型頸椎病患者的逐漸增多,其中部分患者隨著病情的延長可累及多節段脊髓,對于該類患者而言,手術的難度及復雜性均顯著上升,故臨床上手術方式及治療方案仍存在較多爭議[5-6]。隨著醫學技術的不斷進步和發展,有相關研究顯示,經前路行椎間盤切除減壓融合術治療多節段脊髓型頸椎病具有較好的臨床效果[7]。還有學者認為,在手術治療基礎上予以地塞米松可顯著增加患者術后的治療效果,但尚未具體深入報道[8-9]。本文通過回顧性分析96例多節段脊髓型頸椎病患者的臨床資料,旨在探討前路椎間盤切除減壓融合術聯合地塞米松治療的臨床價值,具體報告如下。
1 資料與方法
1.1一般資料 選取2015年5月—2016年5月我院收治的96例多節段脊髓型頸椎病患者作為研究對象。①納入標準:均符合2002年WHO關于脊髓型頸椎病的明確診斷標準[10];均經相關檢查證實存在3或4個節段的損傷;均行手術治療并符合手術治療標準;本研究經醫院倫理委員會批準;所有患者及家屬均知情同意并簽署知情同意書。②排除標準:伴有原發性心、肺、肝、腎等疾病者;除頸椎病外存在其他脊髓疾病者;存在惡性腫瘤者;存在手術禁忌證者;臨床資料不完整者。根據治療方法不同將患者分為對照組40例和觀察組56例。兩組的性別、年齡、病程、病情程度及病變部位比較差異無統計學意義(P>0.05),具有可比性。見表1。

表1 兩組多節段脊髓型頸椎病患者的一般臨床資料比較
1.2方法 所有患者均予以常規基礎治療,對照組在常規基礎治療上予以前路椎間盤切除減壓融合術治療,患者入院后完善相關檢查,擇期完善術前準備后采用氣管插管全身麻醉,麻醉成功后取頸前入路,做長約8 cm的橫切口,借助相關工具充分暴露至椎間,在X射線透視指導下,對所有病變節段椎間盤組織進行切除,切髂骨,根據患者椎間盤情況修整髂骨并植入椎間盤間隙,自鎖接骨板固定,影像學檢查復位滿意后,置入負壓引流管,逐層關閉切口。觀察組在對照組基礎上術后予以地塞米松(天津金耀藥業有限公司,國藥準字:H2020514)10 mg加入5%葡萄糖注射液250 ml靜脈滴注,1/d,連用3 d。兩組術后均予以常規抗感染及補液等對癥治療,好轉后出院。
1.3觀察指標 比較兩組術后3個月的臨床療效、不同時間頸肩部疼痛情況以及并發癥的發生率。臨床療效根據MacNab標準進行評價[11],可分為優:患者疼痛等臨床癥狀完全消失,可自如活動而不受任何限制;良:患者與治療前比較偶爾可出現頸肩部疼痛,對患者的日常娛樂生活稍有影響;可:患者與治療前比較功能有所改善,但仍舊有間歇性疼痛情況出現;差:患者與治療前比較疼痛等臨床癥狀均未見任何改變,且存在明顯活動受限,不可自行娛樂生活。臨床總有效率=(優+良+可)/總例數×100%。疼痛情況采用頸椎功能障礙指數(NDI)評定[12],內容包括疼痛強度、自立、閱讀、自我照顧、注意力、工作、睡眠、娛樂等方面,總分為0~50分,評分越高,表示頸肩部疼痛程度越高。
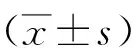
2 結果
2.1臨床療效比較 觀察組臨床的總有效率顯著高于對照組,比較差異具有統計學意義(P<0.01)。見表2。

表2 兩組多節段脊髓型頸椎病患者的臨床療效比較[例(%)]
2.2不同時間的NDI評分比較 兩組術前NDI評分比較差異無統計學意義(P>0.05)。術后1 d、1周、3個月和6個月,兩組NDI評分均較術前降低,且觀察組NDI評分均較對照組降低,比較差異具有統計學意義(P<0.05,P<0.01)。見表3。
2.3并發癥發生率比較 觀察組的并發癥總發生率顯著低于對照組,比較差異具有統計學意義(P<0.01)。見表4。
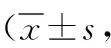
表3 兩組多節段脊髓型頸椎病患者不同時間的頸椎功能障礙指數評分比較分)

表4 兩組多節段脊髓型頸椎病患者并發癥發生率比較[例(%)]
3 討論
根據以往臨床資料可知,頸椎病患者因發病機制不同可有多種表現類型,其中多節段脊髓型頸椎病為最常見也是最嚴重的類型[13]。目前,臨床上對于脊髓型頸椎病的致病原因及具體發病機制尚未完全闡述清楚。但有研究顯示,脊髓型頸椎病是由各種原因引起脊髓受壓導致神經肌肉功能障礙的頸椎病[14-15]。另一方面,頸椎間關節退變所引起的椎間盤突出、椎間關節不穩、周圍骨質增生等均可壓迫脊髓,引起神經及血管受壓,從而導致頸椎病發生[16-17]。故由此可見解除脊髓的壓迫是治療多節段脊髓型頸椎病的關鍵。
本研究結果顯示,對照組治療后頸肩部疼痛等臨床癥狀均較治療前有所改善,且臨床總有效率尚可,由此顯示,經前路進行椎間盤切除減壓融合術對治療多節段脊髓型頸椎病具有一定的臨床價值,符合既往研究結果[18]。結合以往臨床研究可知,對于多節段脊髓型頸椎病的常用手術方式以經后路為主[19-20]。但近年隨著研究的深入發現,對于后路而言,經前路椎間盤切除減壓融合術治療可對突出的椎間盤、增生的椎體骨贅、增厚硬化韌帶及粘連進行切除,可直接解除來自脊髓前方的壓迫,實現充分減壓[21-22]。另外,本研究中配合前路植骨融合對于頸椎穩定性的恢復具有一定的促進作用,從而改善松弛黃韌帶褶皺,解除脊髓后方壓迫,對頸椎后凸畸形起到一定的糾正作用,避免后路手術后神經根損傷[23]。本組研究結果還顯示,觀察組的臨床總有效率更高,疼痛改善程度更顯著,提示在手術治療基礎上予以地塞米松的臨床效果更佳。結合以往藥理學研究可知,地塞米松屬于臨床上常用的抗炎藥物,在多節段脊髓型頸椎病患者手術過程中,創傷和麻醉均會刺激機體產生應激反應從而釋放炎性因子,而炎性因子可刺激機體產生各種不適和術后并發癥,進而對患者手術后的恢復及治療效果產生影響[24]。而地塞米松具有抗炎作用,可通過阻止炎性介質來減少白細胞在血管的聚集,進而維持血管通暢,降低血管通透性,減輕脊髓水腫等并發癥的發生,進而加速患者術后恢復。而本研究顯示加用地塞米松治療患者的術后并發癥總發生率顯著降低,符合上述研究理論[25]。
綜上所述,前路椎間盤切除減壓融合術聯合地塞米松治療多節段脊髓型頸椎病具有較高的臨床有效率,且可顯著減輕患者的疼痛癥狀和降低術后并發癥發生率,具有一定的安全性。但本研究所選樣本含量過小及研究時間過短,對于該方案治療多節段脊髓型頸椎病是否存在遠期不良預后尚未明確,可加大樣本含量和延長研究時間進一步深入研究。

