胃癌全胃切除術后患者行家庭腸內營養的可行性研究
任惠敏,蘇卓彬,楊永江,趙軼峰,王曉元,黃 迪,李曙光
(河北北方學院附屬第一醫院胃腸腫瘤外科,河北張家口 075000)
目前,臨床根治性胃癌手術主要為全胃切除術,但由于手術創傷、應激反應以及在一定時間內禁食等原因導致患者在術后常出現營養不良狀況[1]。研究顯示,營養不良已成為胃癌患者全胃切除術后的遠期并發癥,特別是患者出院后存在的營養不良狀態對患者的生活質量和康復造成嚴重影響[2]。家庭腸內營養(HEN)是一種新型的營養支持方法,是指在家里面對患者行腸內營養支持來維持患者病情平穩和營養狀況的一種方法。近年來,家庭腸內營養越來越廣泛地應用于全胃切除患者出院后的營養支持治療中,但家庭腸內營養在全胃切除患者應用中的可行性目前報道較少。本研究對河北北方學院附屬第一醫院全胃切除術后行家庭腸內營養的胃癌患者的相關資料進行統計分析,對家庭腸內營養的可行性進行研究。
1 資料和方法
1.1 一般資料
選取河北北方學院附屬第一醫院2014年2月—2018年2月收治的胃癌全胃切除術患者72例為研究對象,隨機分為觀察組38例和對照組34例,其中觀察組男性患者21例、女性17例,患者年齡在51~72歲,平均年齡為57.8±3.2歲,腫瘤部位:賁門癌12例、胃體癌16例、胃竇癌10例;對照組男性患者18例、女性16例,患者年齡在50~72歲,平均年齡為57.9±2.8歲,腫瘤部位:賁門癌10例、胃體癌13例、胃竇癌11例。兩組患者在性別、年齡、腫瘤部位等方面比較無顯著差異。
1.2 入選和排除標準
(1)所有患者經胃鏡和病理診斷均為進展期胃癌,術式均為全胃切除+食管-空腸吻合。(2)本研究均經患者家屬知情同意并簽字。(3)伴有嚴重心肝腎及糖尿病、肺部感染患者除外。(4)伴有精神障礙性疾病及不能堅持腸內營養者除外。
1.3 方法
所有患者術后均經鼻空腸留置營養管,營養管放置深度在Treitz 韌帶以下20cm左右。術后48h經營養管給予患者腸內營養支持,滴注腸內營養液為全力能(紐迪希亞制藥有限公司,國藥準字:H20030012),具體為:第1天營養劑量為250mL,滴速在20~40mL/h,以后每日劑量按250mL遞增至1 500mL左右,滴速逐漸增加至150mL/h,同時每日補充水和電解質以維持液體平衡。患者出院時對照組34例患者拔除鼻空腸營養管,觀察組出院后繼續給予腸內營養支持,全力能劑量每天維持在800~1 000mL,同時給予流質或半流質飲食,家庭營養支持時間持續4w。
1.4 觀察指標
1.4.1一般營養指標 (1)觀察兩組出院時和出院后4w的體重變化和上臂圍情況。(2)觀察兩組出院時和出院后4w的總蛋白(TP)、白蛋白(ALB)以及血紅蛋白(Hb)情況。
1.4.2生活質量 出院后2個月通過問卷調查形式對患者的生活質量情況進行比較,主要包括(1)功能狀態(KPS)評分:主要評價患者機體功能,包括惡心嘔吐、腹脹腹瀉、反酸等內容,分為10級,共100分,其中分數越高說明功能狀態越好。(2)生活質量指數(QLI):主要分為身體感覺程度、日常生活處理、活動能力、支持幫助和情感變化等5個方面,每方面以0~2分行3級評定,分值越高表明生活質量越好。(3)EORTC OLQ-C30:主要包括功能領域以及總體健康狀況、癥狀領域以及其他單一條目等單項領域,經計算后功能領域分數越高提示功能越好,單項領域分數越高提示各癥狀越重[3]。
1.5 統計學處理

2 結果與分析
2.1 兩組體重變化和上臂圍指標比較
經統計比較,兩組出院時體重下降值和上臂圍測量值比較無明顯變化(P>0.05),出院4w后觀察組體重下降值明顯低于對照組和上臂圍測量值明顯高于對照組(P<0.05)(表1)。

表1 兩組體重下降和上臂圍比較
2.2 兩組血液系統營養指標比較
出院時兩組血清TP、ALB和Hb指標比較無顯著差異(P>0.05),出院后4w觀察組血清TP、ALB和Hb值均明顯高于對照組(P<0.05或P<0.01)(表2)。
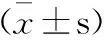
表2 兩組血液系統營養指標比較
2.3 兩組患者出院后4w生活質量比較
經比較,觀察組KPS、QLI以及EORTC QLQ-C30中功能評分均明顯高于對照組(P<0.05或P<0.01),但EORTC QLQ-C30中單項評分明顯低于對照組(P<0.01)(表3)。

表3 兩組患者出院后4w生活質量比較
3 討論
胃癌患者由于進食困難和腫瘤對能量的長期消耗導致機體出現營養不良狀態,全胃切除術后較長時間內由于手術創傷打擊和上消化道失去正常的解剖和生理功能,出現嚴重的營養不良狀態,對患者出院后的預后和生活造成嚴重影響[4]。本研究中的家庭腸內營養液為全力能,該營養液中的主要成分包括酪蛋白、膳食纖維、植物油以及各種礦物質和必需的微量元素。酪蛋白中的肽類和氨基酸等氮源物質能促進腸道對營養物質的吸收,同時對機體內所需的內臟蛋白具有很好的補充作用[5]。植物油和膳食纖維能為機體提供生長需要的脂肪酸和多糖,保持機體日常各種代謝和活動所需的能量,對體重的維持具有重要作用[6]。本研究顯示,觀察組在出院后4w內的體重下降值明顯低于對照組,而上臂圍測量值卻明顯高于對照組(P<0.05),各種血清蛋白指標也明顯優于對照組(P<0.05或P<0.01),與文獻報道相符。
家庭腸內營養主要經鼻空腸管道將食物直接送入空腸內,避免了營養液對吻合口和食管的刺激,減少了惡心嘔吐和反酸的發生機會[7]。營養液中的膳食纖維、酪蛋白主要為各種水解產物,各營養比例平衡,在腸道內易于消化和吸收,大大降低了腹脹腹瀉和吸收不良的發生率[8]。研究顯示,對惡性腫瘤患者行腸內營養支持可使機體體力充沛,更好地完成各種日常生活活動,良好的營養支持在促進康復的同時還能改善自身的生理和心理變化,患者疲勞、身體虛弱感覺逐漸消失,積極心里反應和工作態度明顯增強[9]。KPS、QIL和 EORTC QLQ-C30 是臨床常用于評價上述生活質量的指標,本研究發現,觀察組KPS、QLI以及EORTC QLQ-C30評分均明顯高于對照組(P<0.05或P<0.01),EORTC QLQ-C30中單項評分明顯低于對照組(P<0.01),與文獻相符。
綜上所述,對胃癌全胃切除患者行家庭腸內營養能明顯改善患者不良營養狀況和提高生活質量,安全性高,值得在臨床上推廣使用。◇

