全子宮切除術后醫院感染的危險因素及預防對策探究
陳潔,苗莉,錢靜,陳友國,張新梅
(1.蘇州大學附屬第一醫院 婦科, 江蘇 蘇州 215000;2.蘇州大學附屬第一醫院 麻醉手術科,江蘇 蘇州 215000)
全子宮切除術是婦科常用的手術方式之一,具有適應證廣、手術徹底等優點。但是由于其屬于臨床大手術,為Ⅱ類污染的清潔手術,有發生感染的風險[1]。患者一旦出現醫院感染,不僅會增加治療難度、延長住院時間,還會加重患者身心負擔,可能影響手術療效[2]。因此,如何有效預防患者醫院感染的發生是研究的重點,本研究回顧性分析2015年6月至2017年3月期間于我院行腹腔鏡下全子宮切除術的469例患者的臨床資料,分析影響醫院感染發生的危險因素,并探討預防對策,現將結果匯報如下。
1 資料與方法
1.1 一般資料
選擇2015年6月至2017年3月期間于我院行腹腔鏡下全子宮切除術的469例患者作為研究對象,年齡28~75歲,平均(51.36±13.52)歲。納入標準:(1) 所有患者均符合行全子宮切除術的手術指征;(2) 年齡>18歲。排除標準:(1) 合并免疫系統疾病;(2) 術前4周服用激素或抗感染藥物者;(3) 有精神疾病史。本研究經我院醫學倫理委員會審核。
1.2 方法
回顧性分析納入研究的469例患者的病歷資料,根據患者有無發生醫院感染將其分為感染組和未感染組。醫院感染的診斷標準參考我國2001年頒布的《醫院感染診斷標準》[3]:(1) 入院48 h后發生的感染,且無明確潛伏期;(2) 存在明確潛伏期的感染,本次感染超過平均潛伏期;(3) 在原有感染基礎上出現其它部位新的感染(除外膿毒血癥遷徙灶);(4) 在原感染已知病原體基礎上又分離出新的病原體(排除污染和原來的混合感染)的感染。
分析資料,統計所有患者年齡、病因、侵入性操作檢查、手術時間、住院時間、留置尿管、絕經情況、基礎疾病和腹部手術史等情況,并進行單因素檢驗,然后對有統計學差異的因素采用多因素Logistic回歸分析。
1.3 統計學處理
采用SPSS 18.0軟件進行數據分析,計數資料采用率(%)表示,單因素分析采用χ2檢驗,多因素采用Logistic回歸分析。P<0.05為差異有統計學意義。
2 結 果
2.1 患者術后醫院感染發生率和分布情況
469例患者出現42例術后醫院感染,感染率為8.96%,其中最常見的感染部位是陰道殘端感染,占73.81%,見表1。
表1患者術后醫院感染分布情況
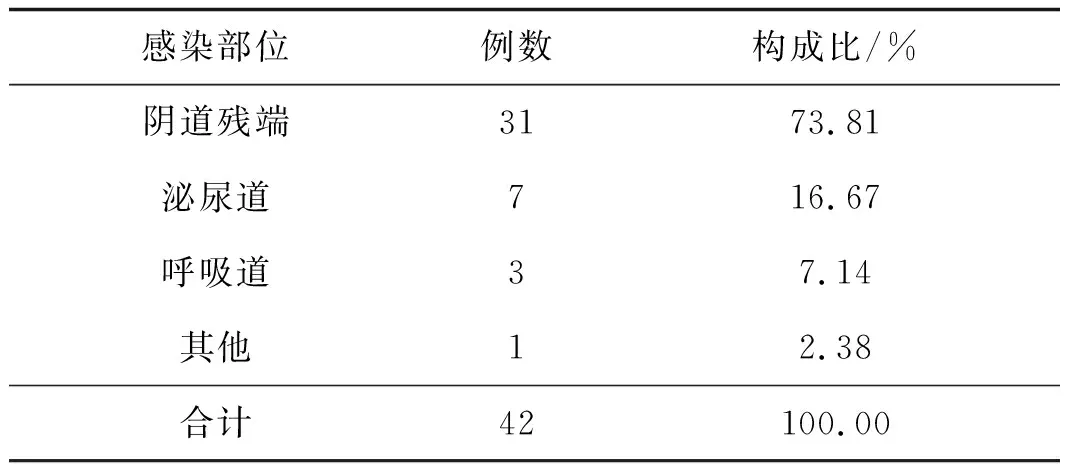
感染部位例數構成比/%陰道殘端3173.81泌尿道716.67呼吸道37.14其他12.38合計42100.00
2.2 患者術后醫院感染單因素分析結果
對兩組患者年齡、病因、侵入性操作檢查、手術時間、住院時間、留置尿管、絕經、基礎疾病和腹部手術史等指標進行單因素分析,發現感染組患者年齡、侵入性操作檢查、手術時間、住院時間、留置尿管和基礎疾病等因素與非感染組患者存在統計學差異(P<0.05),見表2。
2.3 醫院感染的非條件多因素Logistic回歸分析
多因素Logistic回歸分析發現,年齡≥60歲、侵入性操作檢查、手術時間≥2 h、住院時間≥2周、留置尿管、合并基礎疾病等因素是醫院感染發生的危險因素(P<0.05),見表3。
3 討 論
醫院感染是影響患者生活質量和治療效果的關鍵因素[4]。隨著腹腔鏡技術的發展,其已被廣泛應用于臨床,目前腹腔鏡下全子宮切除術是常用的婦科術式,對子宮惡性腫瘤具有較好療效,但由于是Ⅱ類污染的清潔手術,患者術后感染的風險較高[5- 6]。有報道[7]稱,全子宮切除術患者術后醫院感染的發生率可達9.95%。分析我科收治的469例全子宮切除術患者的臨床資料,發現共有42例發生醫院感染,感染率為8.96%,低于文獻報道,說明我科日常防護措施尚可。其中主要感染部位為陰道殘端,占73.81%。
通過對有關指標進行統計學分析發現,年齡≥60歲、侵入性操作檢查、手術時間≥2 h、住院時間≥2周、留置尿管、合并基礎疾病等因素是醫院感染的危險因素,分析原因:(1) 年齡≥60歲:這是由于機體防御功能隨著年齡的增大而降低[8- 9],老年患者普遍免疫力低下,再加上手術刺激,當病原菌入侵后機體無法清除[10],導致其大量繁殖引起感染。(2) 侵入性操作檢查:侵入性操作檢查會導致陰道子宮頸部位的細菌及外來細菌進入陰道的概率顯著提高,并且也會增加術后切口感染發生率[11]。(3) 手術時間≥2 h:臨床公認手術時間長會增加術后感染的風險[12],這是因為術區長時間暴露于空氣中,感染的概率升高,而且長時間不縫合,對切口的創傷較大[13]。(4) 住院時間≥2周:患者住院時間越長,侵入體內的病菌就越多[14],加上免疫力低下,感染風險升高明顯。(5) 留置尿管:留置尿管屬于侵入性操作,一方面無菌不徹底會將病原菌帶入尿道,一方面插尿管會引起尿道黏膜損傷[15],另一方面長時間留置尿管增加了感染風險,本次感染組中泌尿道感染是第2大常見的部位。(6) 合并基礎疾病:患者合并基礎疾病自身機能衰退[16],防御功能也較低,感染可能較大。
針對以上危險因素制定可行的預防對策:(1) 術前干預。① 提高醫護人員無菌觀念:加強無菌操作的培訓與考核[17],嚴格器械的消毒,增加病房內消毒的頻率,由每天1次增加到每天2次,每次不少于20 min,床上用品每天消毒[18],改善外界環境對患者的影響;② 陰道消毒:至少術前3 d開始使用呋喃西林或者無痛碘進行陰道灌洗上藥,在上藥時嚴格按照六部洗手法進行洗手,并帶上無菌手套,送藥后囑咐患者臥床休息。③ 腸道準備:給予患者常規術前口服導瀉劑。④ 提高患者免疫力:對年老體弱的患者加強營養支持,合理搭配食譜[19],提高患者免疫力,并且注意對基礎疾病的控制,減少感染可能。⑤ 高齡患者基礎疾患的控制:強化對高齡患者如糖尿病等基礎疾病的病情控制。(2) 術中干預。重點改善手術操作,仔細、輕柔的手術操作及縮短手術時間是降低術后感染發生率的關鍵。在術中要盡可能徹底止血,盡量減少死腔,并去除大面積壞死組織,血管蒂盡可能短。此外在進行陰道殘端縫合時,縫合不可過密或過疏松,過密會引發殘端缺血、缺氧,組織壞死,過疏松會造成殘端出血,形成血腫,增加細菌進入盆腔發生感染的機會。(3) 術后干預。① 會陰清潔:每天2次會陰擦洗。② 給予常規抗生素:術后靜脈滴注0.9%氯化鈉注射液100 ml+頭孢曲松鈉2 g及靜脈滴注0.2%甲硝唑注射液250 ml,2次·d-1,連用3 d。③ 嚴格病房管理:減少病房內人員走動,對患者及家屬進行衛生宣講,強調注意個人衛生[20],注意環境的干凈整潔。
表2患者術后醫院感染單因素分析結果
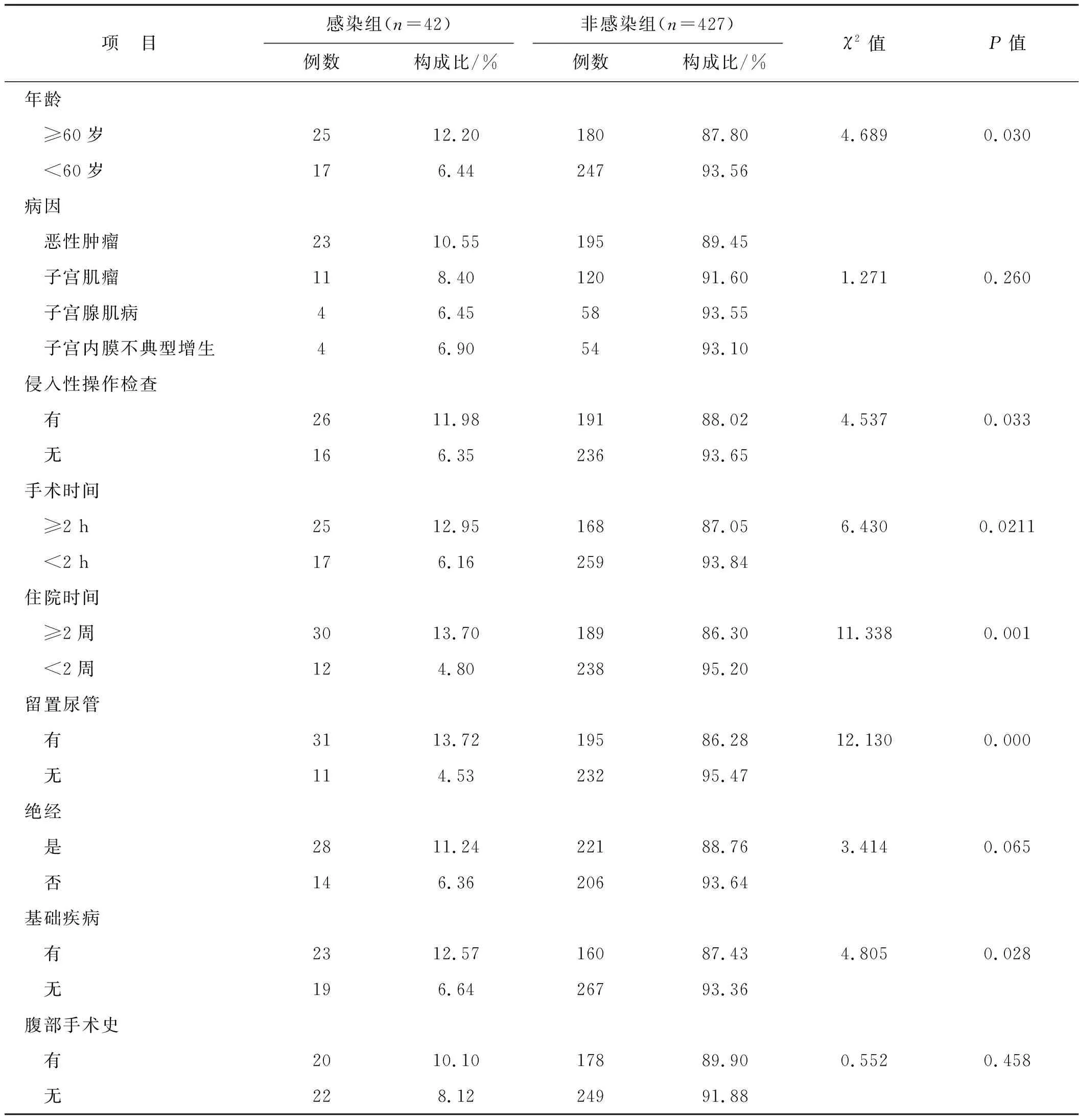
項 目感染組(n=42)非感染組(n=427)例數構成比/%例數構成比/%χ2值P值年齡 ≥60歲2512.2018087.804.6890.030 <60歲176.4424793.56病因 惡性腫瘤2310.5519589.45 子宮肌瘤118.4012091.601.2710.260 子宮腺肌病46.455893.55 子宮內膜不典型增生46.905493.10侵入性操作檢查 有2611.9819188.024.5370.033 無166.3523693.65手術時間 ≥2 h2512.9516887.056.4300.0211 <2 h176.1625993.84住院時間 ≥2周3013.7018986.3011.3380.001 <2周124.8023895.20留置尿管 有3113.7219586.2812.1300.000 無114.5323295.47絕經 是2811.2422188.763.4140.065 否146.3620693.64基礎疾病 有2312.5716087.434.8050.028 無196.6426793.36腹部手術史 有2010.1017889.900.5520.458 無228.1224991.88
表3醫院感染的非條件多因素Logistic回歸分析
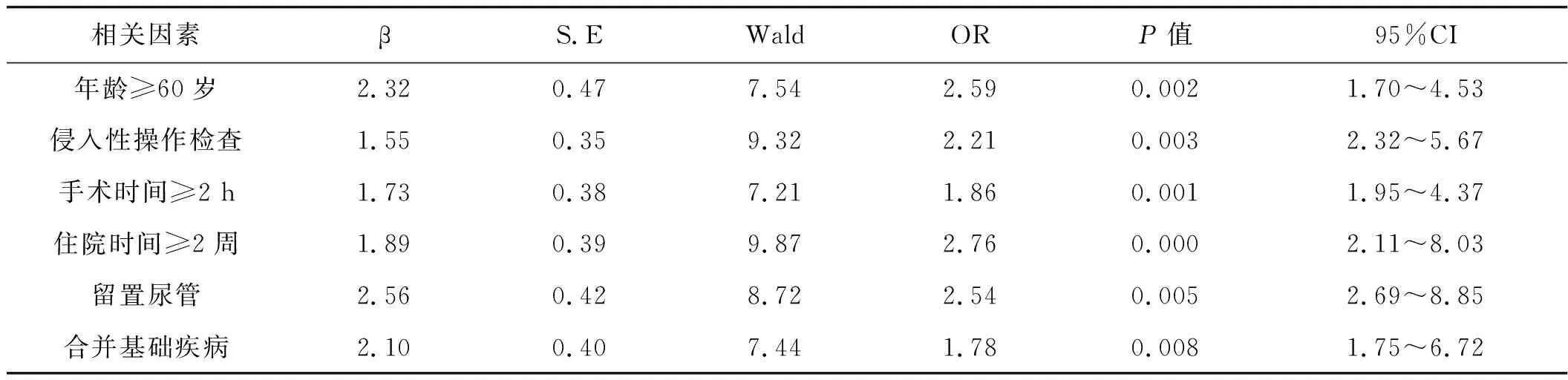
相關因素βS.EWaldORP值95%CI年齡≥60歲2.320.477.542.590.0021.70~4.53侵入性操作檢查1.550.359.322.210.0032.32~5.67手術時間≥2 h1.730.387.211.860.0011.95~4.37住院時間≥2周1.890.399.872.760.0002.11~8.03留置尿管2.560.428.722.540.0052.69~8.85合并基礎疾病2.100.407.441.780.0081.75~6.72
綜上所述,腹腔鏡下全子宮切除術患者術后醫院感染的危險因素有年齡≥60歲、侵入性操作檢查、手術時間≥2 h、住院時間≥2周、留置尿管、合并基礎疾病等,針對危險因素和常見的感染部位及致病菌加強相關預防措施,可降低醫院感染發生率。

