單指數、雙指數、拉伸指數模型磁共振擴散加權成像在腦膠質瘤分級中的價值
常 莎 鄭曉昀 黃正旺 錢向東 蘇仕煒 馮舒茵 許肇芳 程 彥 林偉成 王春華
1.廣東同江醫院放射科,廣東佛山 528300;2.廣東同江醫院神經外科,廣東佛山 528300;3.廣東同江醫院病理科,廣東佛山 528300
腦膠質瘤為臨床較常見的中樞神經系統原發腦內腫瘤疾病,為源于神經上皮組織腫瘤類型,在臨床各類型顱內腫瘤的發病率中排名首位(約為40%)。腦膠質瘤患者的生存期與腫瘤具體病理分期有著密切關聯。因此,在實施手術治療前,準確評估腦膠質瘤分級對臨床醫師制定具體治療方案、腫瘤預后判斷均有著十分重要意義。近年來,隨著磁共振硬件和軟件的發展,一些更高級的DWI模型相繼出現并顯現出了很大的臨床價值,如雙指數模型及拉伸指數模型DWI[1-2]。本研究嘗試利用多b值DWI的單指數、雙指數及拉伸指數模型的參數對膠質瘤進行分析研究,評價其在膠質瘤診斷及分級中的應用價值。
1 資料與方法
1.1 一般資料
選取2016年7月~2018年3月間在我院經手術病理證實的膠質瘤患者30例,其中男23例,女7例,年齡3~71歲,平均46.5歲。
表1 高、低級別膠質瘤的DWI參數比較(± s)

表1 高、低級別膠質瘤的DWI參數比較(± s)
組別 標準ADC(×10-3mm2/s) D(×10-3mm2/s) D*(×10-3mm2/s) f DDC α低級別組 1.26±0.24 0.72±0.18 1.58±0.28 0.48±0.08 0.79±0.08 0.80±0.33高級別組 0..85±0.13 0.48±0.09 1.58±0.40 0.40±0.07 0.52±0.26 0.65±0.12 t 5.917 4.718 0.010 3.121 6.605 4.174 P 0.000 0.000 0.992 0.016 0.000 0.000
表2 各級別膠質瘤組間標準ADC、D、f值比較(± s)
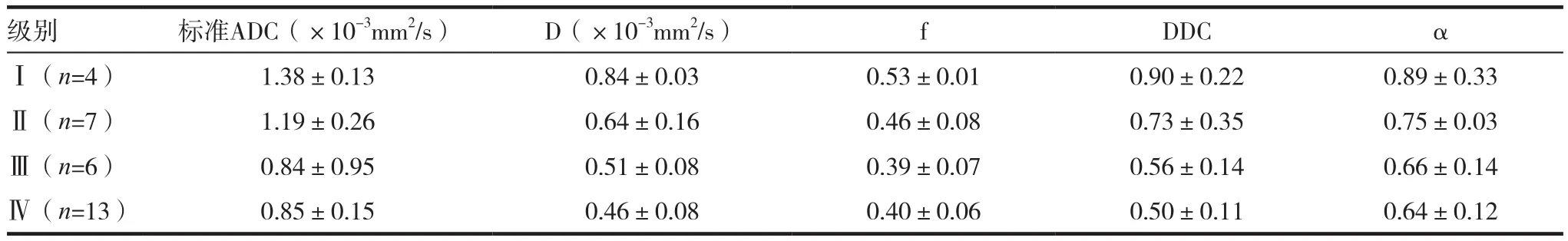
表2 各級別膠質瘤組間標準ADC、D、f值比較(± s)
級別 標準ADC(×10-3mm2/s) D(×10-3mm2/s) f DDC αⅠ(n=4) 1.38±0.13 0.84±0.03 0.53±0.01 0.90±0.22 0.89±0.33Ⅱ(n=7) 1.19±0.26 0.64±0.16 0.46±0.08 0.73±0.35 0.75±0.03Ⅲ(n=6) 0.84±0.95 0.51±0.08 0.39±0.07 0.56±0.14 0.66±0.14Ⅳ(n=13) 0.85±0.15 0.46±0.08 0.40±0.06 0.50±0.11 0.64±0.12
1.2 掃描方案
30例膠質瘤患者術前磁共振檢查均在我科Philips Achieva 3.0T磁共振掃描系統上完成,使用8通道正交頭部線圈。掃描方案分為常規MRI平掃序列(掃描順序均為(1)橫斷位 SE-T1WI,(2)FSE-T2WI,(3)T2-FLAIR,(4)DWI)、多 b 值 DWI序列和注射對比劑后增強序列(橫斷位T1WI、矢狀位T1WI及冠狀位T1WI)。多b值DWI采用自旋平面回波脈沖序列(SE-EPI),b值選取 0、10、20、50、100、200、300、500、800、1000、1500、2000、2500、3000、4000,激勵次數(NEX)隨b值增加,設定為從1到4,掃描時間為9分18秒。將采集獲得的數據傳至Philips后處理工作站進行分析,使用工作站自帶軟件及第三方軟件包進行處理分析[3]。
ROI的放置原則:由兩名主治以上職稱的醫師對圖像進行分析,以兩人意見一致為準。對照常規MRI序列,在標準ADC圖上,以腫瘤實性部分最小ADC值區域作為參考,采用手繪法勾畫出感興趣區(ROI面積約 20 ~ 40mm2)測得其標準 ADC 值,放置3次并取其平均值,且需要避開壞死、囊變、出血、大血管、鈣化的區域;多b值DWI數據亦以同樣的ROI(位置、層面、大小保持一致)測得腫瘤實性部分的D、D*、f及DDC值;而α的ROI則選擇腫瘤輪廓最大層面,如囊變或壞死為于實質之內,則包括在ROI內;反之,則排除在ROI外。同時應避開腫瘤周邊的水腫帶及腦脊液;ROI均放置3次并取平均值[4]。
1.3 高、低級別膠質瘤及不同級別膠質瘤的判定方法
結合按腫瘤細胞具體惡性程度進行劃分,可分為低級別膠質瘤與高級別膠質瘤。其中,低級別膠質瘤即WHOⅠ~Ⅱ級,屬于分化良好膠質瘤,該腫瘤不歸屬于良性腫瘤,但該類型腫瘤患者疾病預后相對較好。高級別膠質瘤即WHOⅢ~Ⅳ級,屬于低分化膠質瘤,該腫瘤歸屬于惡性腫瘤,且該類型腫瘤患者疾病預后較差[5]。
1.4 統計學分析
所得數據應用SPSS19.0進行分析,對所有參數進行正態性檢驗,采用獨立樣本t檢驗比較高、低級別膠質瘤組間標準ADC、D、D*、f、DDC及α值的差異;同時,采用One-way ANOVA對各級別膠質瘤之間的上述量化指標進行差異性比較;P<0.05為差異有統計學意義。應用Pearson相關分析D與標準ADC值、DDC與標準ADC值、D與DDC值之間的相關性。繪制受試者工作特征曲線(ROC曲線),并用曲線下面積(AUC)評價診斷的準確性,然后確定各個測量指標的診斷閾值,并計算出其敏感性及特異性[5-6]。
2 結果
2.1 高、低級別膠質瘤之間標準ADC、D、f、DDC及α值差異比較
在高、低級別膠質分級診斷中,標準ADC、D、f、DDC及α值差異有統計學意義(P<0.05)。高級別組標準ADC、D、DDC及α值明顯低于低級別組,差異有統計學意義(P<0.05);高級別組f值低于低級別組,差異有統計學意義(P<0.05);D*值在高、低級別膠質分級診斷中差異無統計學意義(P>0.05)。見表1。
2.2 各級別膠質瘤之間標準ADC、D、f、DDC及α值的差異性
標準ADC、D、DDC及α值在膠質瘤Ⅰ級分別與Ⅱ、Ⅲ、Ⅳ級間差異有統計學意義(P<0.05),在Ⅱ級分別與Ⅲ、Ⅳ級間差異有統計學意義(P<0.05),而在膠質瘤Ⅲ級與Ⅳ級之間差異無統計學意義(P>0.05);f值在膠質瘤Ⅰ級分別與Ⅲ、Ⅳ級間差異有統計學意義(P<0.05),而在膠質瘤Ⅰ級與Ⅱ級之間差異無統計學意義(P>0.05),在膠質瘤Ⅱ、Ⅲ、Ⅳ級任意兩組間差異無統計學意義(P>0.05)。見表2。

表3 標準ADC、D、f值鑒別高、低級別膠質瘤的ROC比較
2.3 相關性比較
應用Pearson相關性檢驗分析,腫瘤實體部分的D與標準ADC值(r=0.854,P<0.05)、DDC與標 準 ADC值(r=0.892,P< 0.05)、D 與 DDC值(r=0.812,P<0.05)之間均呈顯著正相關。
2.4 ROC曲線比較
單指數模型標準ADC,雙指數模型D、f值及拉伸指數模型DDC、α值診斷高、低級別膠質瘤的ROC曲線(圖1)比較,見表3。

圖1 結生成的對角段
3 討論
膠質瘤又稱為神經上皮腫瘤,膠質瘤多見于兒童、中老年人群,屬于臨床常見的原發性腦腫瘤類型。膠質瘤起源于神經外胚層。依據2007版的世界衛生組織(WHO)相關規定,神經上皮性腫瘤主要包括八大類別,即:(1)星形細胞腫瘤。(2)少突膠質細胞腫瘤;(3)室管膜細胞瘤;(4)脈絡叢腫瘤;(5)其他神經上皮性腫瘤;(6)神經元及神經膠質混合性細胞腫瘤;(7)松果體腫瘤;(8)胚胎性腫瘤等。膠質瘤無論是分化好或分化壞,其均表現為浸潤性生長,而且與鄰近腦組織無顯著分界,特別是高級別膠質瘤(多表現為自瘤體中心從瘤周腦組織浸潤生長幾厘米)。膠質瘤不能有效徹底切除,而且手術后復發率高。目前臨床手術治療原則為“有效保存神經功能前提下盡量切除腫瘤”。因此在實施手術治療前,手術前對腫瘤分級作準確評估,以給予臨床制定治療方案、腫瘤預后判斷均十分重要。
磁共振檢查不僅能從整體形態學描述膠質瘤的特征,而且還可以反映腫瘤的生物學特征,在膠質瘤的術前評估中起到重要的作用,尤其是近年來多種新的檢查技術應用,使其成為膠質瘤術前評價的首選檢查手段[7-8]。傳統的腦DWI序列,通常選擇高、低兩個 b值(0、1000s/mm2),假設組織內水分子信號的衰減與b值的升高呈線性關系,采用單指數模型進行計算,得出表觀擴散系數(ADC),用來反映水分子的擴散狀態。但只能產生ADC值一個參數的單指數模型,用來反映結構復雜的腦膠質瘤組織特點方面顯得不足[9]。在本研究中,標準ADC值在高、低級別膠質瘤比較中,差異有統計學意義(P<0.05),低級別膠質實質區域標準ADC值顯著高于高級別組;但在進一步進行膠質瘤組間比較時,其在膠質瘤Ⅲ級與Ⅳ級之間差異無統計學意義(P>0.05),與以往報道結果相同。目前磁共振擴散加權成像技術持續優化,也越來越先進,其b值可達5000s/mm2,而且可以清晰顯示組織結構,而b值升高可以明顯提高水分子擴散檢測敏感性,削弱T2透射效應。體素內不相干運動(IVIM)即雙指數模型DWI,它假定DWI所測得的擴散包含了慢速擴散和快速擴散兩種成分,并通過數學方法將兩種擴散成份分解出來,獲得分別反映組織擴散和微循環毛細血管灌注效應的參數[10],D值反映組織的真實擴散信息,剔除了微循環灌注對擴散的影響;D*值反映了微血管內循環水分子的運動速率,與成像體素內灌注效應相關;f為灌注分數,代表了成像體素內灌注效應占總體擴散效應的容積百分數,與血管容積分數有關。在我們的研究中,D值在高、低級別膠質瘤的比較中,高級別組的D值均顯著低于低級別組,差異有統計學意義(P<0.05);而在膠質瘤Ⅲ級與Ⅳ級之間差異無統計學意義(P>0.05),其余任意兩組間差異有統計學意義(P<0.05)。而且不論是高級別還是低級別膠質瘤,D值均顯著低于標準ADC值,且D值與標準ADC值之間有很好的相關性。另外,反映腫瘤灌注信息的參數D*和f值,理論上與血流量速度和血容量有關[11]。在本研究中,D*值在高、低級別膠質瘤組間差異無統計學意義(P>0.05)。研究認為,D*值可受多方面因素影響,其中最重要的因素是b值的設置及ROI的選取。因此,D*值并不穩定,f是反映D*的占比,所以筆者認為f同樣不穩定。本研究發現,f值在高、低級別膠質的分級中,差異有統計學意義(P<0.05),低級別膠質瘤f值高于高級別組。筆者認為,這可能與b值的最大值以及高低b值的比例有關,在當前b值的設計下產生的f值可能反映腫瘤間質內水分子彌散所占的容積分數[12-13]。這與膠質瘤的實際表現相符,低級別膠質瘤以腫瘤細胞浸潤水腫,T2WI及FLAIR高信號為主,而高級別膠質瘤增殖明顯,腫瘤實質區域T2WI及FLAIR信號相對降低。
相較與雙指數模型,拉伸指數模型擬合穩定性較高,且無需人為的假設體素內存在快速和慢速兩種擴散成分且它們之間交換很慢,而是通過容積加權的方式,使用冪函數的形成擬合DWI信號的衰減[7]。其測得的參數擴散分布指數DDC,代表體素內不同擴散屬性水分子的連續分布的ADC積分值;擴散異質性指數α,反映體素內水分子擴散速率的異質性及組織內信號衰減與單指數信號衰減的差異,其范圍是0~1,α越接近1表示組織內擴散異質性越低,反之則越高。在本研究中,DDC與ADC及D值之間均勻很強的正相關,與以往報道相同。DDC值同樣能很好的鑒別高、低級別膠質瘤,而在膠質瘤Ⅲ級與Ⅳ級之間差異無統計學意義(P>0.05)。α值在膠質瘤Ⅰ級分別與Ⅱ、Ⅲ、Ⅳ級間及Ⅱ級與Ⅲ、Ⅳ級間差異有統計學意義(P<0.05),而Ⅲ級與Ⅳ級間差異無統計學意義(P>0.05),在Ⅲ、Ⅳ級明顯低于Ⅱ級,說明高級別膠質瘤的組織不均質性高于低級別膠質瘤,這可能與腫瘤壞死、小囊變及微血管增殖有關,腫瘤級別越高,組織結構越復雜[14-15]。
綜上所述,雙指數及拉伸指數模型多b值DWI作為一種全新的技術,是腦膠質診斷的有效補充序列,能提供更多的影像信息,臨床應用前景不可估量[16]。

