微生物檢驗標本不合格原因分析及質量控制對策
黃小玲
廣州市第二中醫院檢驗科,廣東廣州 510095
隨著醫療技術的不斷發展,微生物檢驗技術亦得到了較顯著的進步,目前,該技術已經被廣泛用于各類疾病的診治過程中,且該技術對預防醫院感染具有十分重要的意義[1-3]。但臨床調查發現,在檢驗過程中,由于各種因素,易導致微生物檢驗標本不合格,對醫師分析患者病情十分不利,所以,為減少不合格標本的發生,對導致微生物檢驗標本不合格的原因進行分析十分必要[4-6]。我院對2016年1~12月80例接受微生物檢驗者的標本信息進行回顧性分析,并對2017年1~12月80例接受微生物檢驗者的標本實施質量控制措施,見如下報道。
1 資料與方法
1.1 一般資料
選取2016年1~12月我院80例接受微生物檢驗者(實施前)為觀察對象,對其標本信息進行回顧性分析,分析不合格原因,并隨即抽取2017年1~12月我院80例接受微生物檢驗者(實施后),對其實施質量控制措施。實施前80例接受微生物檢驗者年齡為23~85歲,平均(48.7±2.7)歲,男、女分別為49(61.25%)、31(38.75%)例;文化程度:18例患者為小學,20例患者為初中,28例患者為高中(包括中專),14例患者為大學(包括大專)。實施后80例接受微生物檢驗者年齡為24~84歲,平均(48.7±2.6)歲,男、女分別為 50(62.50%)、30(37.50%)例;文化程度:19例患者為小學,20例患者為初中,27例患者為高中(包括中專),14例患者為大學(包括大專)。實施前和實施后患者各項資料進行比較,差異無統計學意義(P>0.05),具可比性。經我院醫學倫理委員會批準后開展研究。納入標準:(1)患者年齡>20歲;(2)患者臨床資料信息齊全。排除標準:(1)依從性欠佳者;(2)精神性疾病者。
1.2 方法
由我院具有豐富經驗的工作人員對檢驗標本實施檢查,結合衛生部對微生物合格標本的要求對標本的外觀狀態、采集時間、檢驗分析結果、復查情況等方面進行分析,對不合格微生物標本進行記錄,并對其不合格原因進行分析、整理,然后制定相關的質量控制措施。
對2017年1~12月我院80例接受微生物檢驗者實施質量控制措施,(1)加強檢驗人員技術方面的培訓:檢驗標本不合格和檢驗人員的技術規范存在較強的相關性,所以,在上崗前,醫院的相關管理部門應對檢驗人員進行理論知識以及專業技術培訓,重點向檢驗人員講述各項檢查對臨床診斷的意義,同時向其講述標本采集時所需注意的問題(如采集時如何選擇采用容器、采集量的多少、是否需對采集樣品實施抗凝處理等)等,培訓結束后,對其實施考核,只有考核合格的人員才可上崗。同時,醫院應不定期對檢驗人員進行在崗培訓,尤其是醫院引進新技術后[7-9]。(2)設立監督管理小組:為保證檢驗技術人員嚴格按照相關操作流程進行操作,醫院應專門成立監督管理小組,不定期對檢驗技術人員的操作進行抽查,對于不合格者,應先分析原因,若是技術不過關,應對其加強培訓,若是檢驗人員個人問題,應對其加強教育,對于屢次不改者,應對其實施處罰。(3)制定相關管理制度:為保證各項檢驗工作落實到位,醫院的相關管理部門應專門制定相關的管理制度,如標本接收制度、考核制度、獎懲制度等,將其和檢驗人員的績效掛鉤,以增加其重視程度。(4)加強各科室溝通:由于單個檢驗人員無法完成整個微生物檢驗工作,還需依靠與其他科室之間的協作,所以,為促進檢驗工作的順利開展,應加強和其他臨床科室的交流,保證標本采集時間正確和及時送達微生物標本[10-12]。(5)醫務人員崗前培訓:較多調查研究發現,大部分采集標本主要由臨床護士或臨床醫生吩咐患者自己留取,或由臨床醫生、臨床護士幫忙留取,所以,為保證采集標本的合格性,應對醫務人員進行崗前培訓,重點向其講解各種標本采集的注意事項,同時,可將各種標本的采集方法及注意事項制成小冊子,便于醫務人員及患者查閱。
1.3 評估指標
研究微生物檢驗標本不合格率,對不合格原因進行分析,并研究對比實施前和實施后標本不合格率。
1.4 統計學分析
選擇統計學軟件SPSS21.0進行指標對比,計量資料以(±s)表示,計數資料(性別比例、不合格率等)以%表示,統計學方法分別選擇t檢驗或χ2檢驗,因素分析選擇Logistic回歸分析,P<0.05為差異有統計學意義。
2 結果
2.1 實施前不合格微生物標本組成情況
80份微生物標本中,24份痰液標本,18份尿液標本,12份血液標本,8份分泌物標本,10份糞便標本,8份無菌體液標本。檢查發現,29份標本不合格,所占比為36.25%,其中14份痰液標本,8份尿液標本,3份血液標本,2份分泌物標本,1份糞便標本,1份無菌體液標本,具體見表1。
2.2 實施前不合格微生物標本的原因比較分析
對29份不合格標本的原因進行分析發現,原因主要包括送檢不及時(3份)、標本污染(10份)、條碼錯誤(1份)、取樣操作不規范(13份)、采血量不足(1份),具體見表2~3。
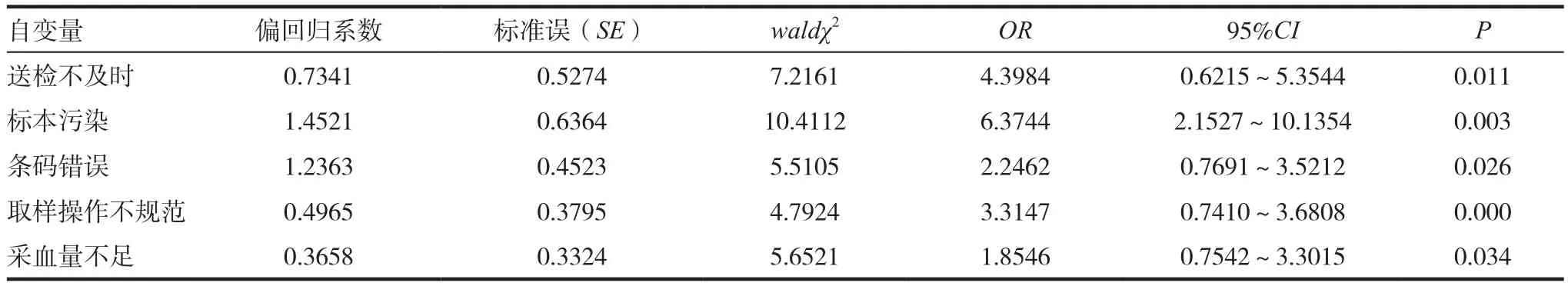
表5 微生物標本不合格原因的多因素Logistic回歸分析

表1 不合格微生物標本組成情況比較分析
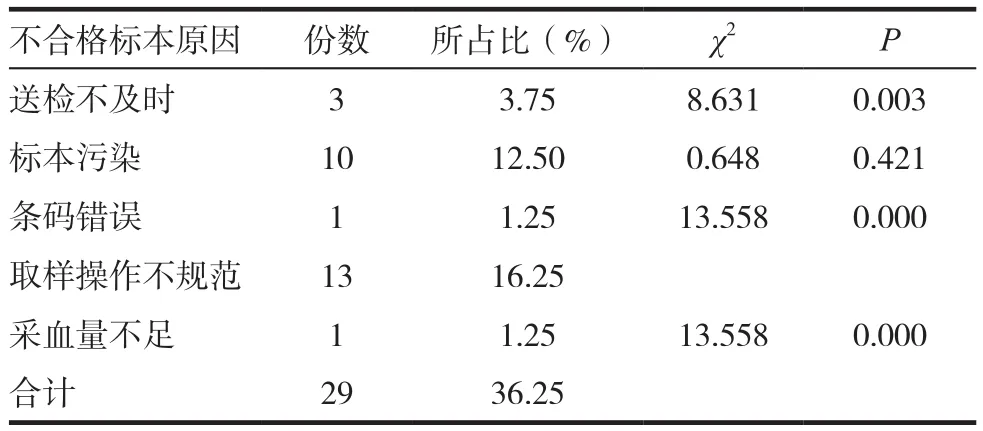
表2 不合格微生物標本的原因比較分析
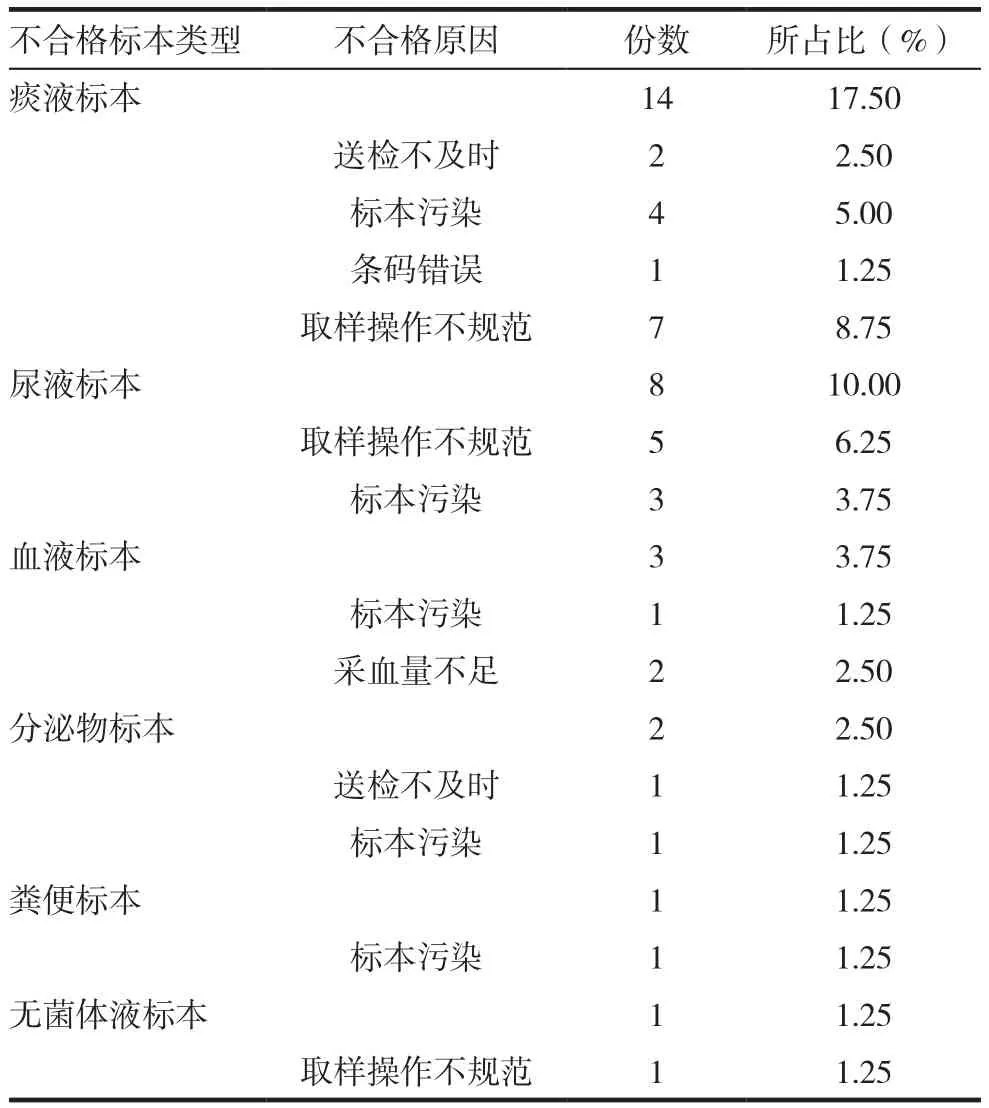
表3 不合格微生物標本的原因具體分析
2.3 因素分析
對微生物標本不合格原因進行Logistic回歸分析可知,送檢不及時、標本污染、條碼錯誤、取樣操作不規范、采血量不足的結果差異均具有統計學意義(P < 0.05),見表 4 ~ 5。
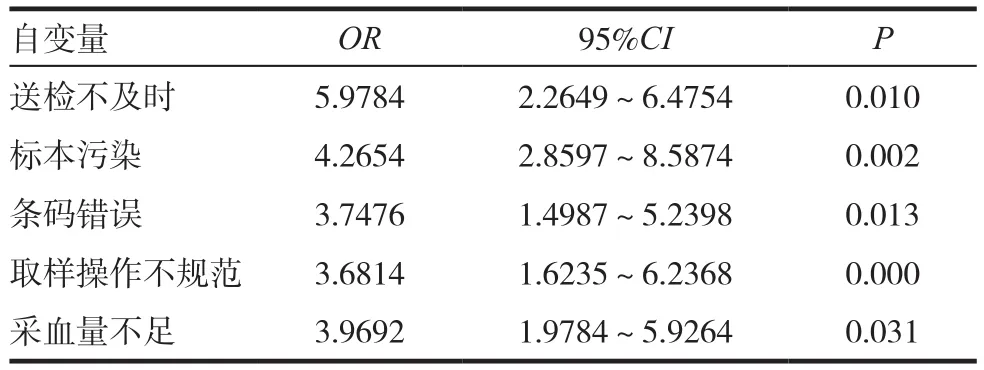
表4 微生物標本不合格原因的單因素Logistic回歸分析
2.4 實施前和實施后標本不合格率比較分析
實施后標本不合格率(2.50%)相比實施前(36.25%)明顯更低(P<0.05),見表6。

表6 實施前和實施后標本不合格率比較分析
3 討論
本研究對80例接受微生物檢驗者的標本信息進行回顧性分析發現,80份微生物標本中,29份標本不合格,所占比為36.25%,其中14份痰液標本,8份尿液標本,3份血液標本,2份分泌物標本,1份糞便標本,1份無菌體液標本,這提示在不合格標本中,以痰液標本較常見,換言之,痰液標本相比其他標本更易出現不合格現象,出現該現象很可能和痰液標本的采集過程有關,較多研究證實[13-15],痰液標本的采集對操作人員的技術要求較高,而在采集過程中易出現取樣操作不規范等現象,從而導致檢驗標本不合格,臨床應加強重視。
同時,對29份不合格標本的原因進行分析發現,原因主要包括送檢不及時(3份)、標本污染(10份)、條碼錯誤(1份)、取樣操作不規范(13份)、采血量不足(1份),且對微生物標本不合格原因進行Logistic回歸分析可知,送檢不及時、標本污染、條碼錯誤、取樣操作不規范、采血量不足的結果均具有統計學意義,該結果和大多研究保持一致,這提示導致標本不合格的原因較多,且以取樣操作不規范為主,在制定質量控制措施時,應注重加強工作人員技能訓練,向其強調取樣操作規范的重要性,增強其意識。
同時,本研究對不合格標本的原因進行分析后,對后面接受微生物檢驗者實施質量控制措施,研究發現,實施質量控制措施后標本不合格率(2.50%)相比實施前(36.25%)明顯更低,這提示實施質量控制措施(如加強檢驗人員技術方面的培訓、設立監督管理小組、制定相關管理制度、加強各科室溝通等)可顯著減少不合格標本的發生,有助于提升整體醫療服務質量。
綜上所得,導致微生物檢驗標本不合格的原因較多,如取樣操作不規范、標本污染、送檢不及時、條碼錯誤、采血量不足等,臨床應結合實際情況采取合適的干預措施,如加強檢驗人員技術方面的培訓、設立監督管理小組、制定相關管理制度、加強各科室溝通等。

