幕上膠質母細胞瘤術后頭皮下異位播散轉移1例報道*
鄒德偉,王俊偉,汪 攀,潘金玉,吳 南
(陸軍軍醫大學附屬西南醫院神經外科,重慶 400038)
膠質母細胞瘤是惡性程度最高的膠質瘤,一般認為膠質母細胞瘤顱外轉移比較少見。現將本科收治的1例幕上膠質母細胞瘤術后轉移至皮下的病例,報道如下。
1 病例資料
患者女,24歲,2011年10月22日因發作性意識障礙3次,頭痛1月入院,頭顱MRI示:右側頂葉占位,考慮膠質瘤。
第1次手術:2011年10月27日行手術切除腫瘤,術后病理顯示:膠質母細胞瘤(WHO Ⅳ級),GFAP(+),Ki67 5%,S-100(+),Olig2散在(+),MGMT散在(+),Vim(+),EMA(-)。術后放療30次,采用尼莫司汀125 mg化療4次。
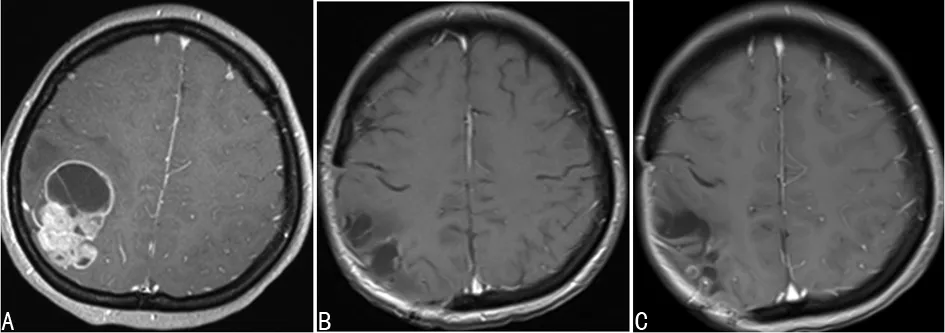
A:第1次手術前;B:第1次手術后3個月;C:第1次手術后2年零4個月
圖1第1次手術頭顱MRI圖像
第2次手術:2015年7月患者出現頭痛嘔吐,左側肢體無力,頭顱MRI示右側頂葉膠質瘤復發,于2015年8月12日再次手術治療,術后病理示:膠質母細胞瘤(WHO Ⅳ級),GFAP(+),CK(-),Ki67 20%,S-100(+),Olig2(+),MGMT(+),Vim(+),EMA(+),CD34(+)。術后給予替莫唑胺化療15個療程。
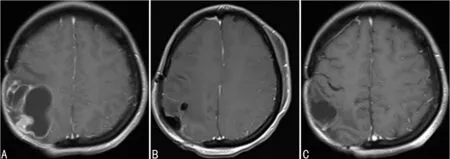
A:第2次手術前;B:第2次手術后第2天;C:第2次手術后4個月
圖2第2次手術頭顱MRI圖像
第3次手術:2016年11月患者再次出現頭痛左側肢體無力,頭顱MRI示:右側頂葉囊實性占位,考慮腫瘤復發,于2016年12月16日行第3次手術,術后病理結果顯示:間變型室管膜瘤(WHO Ⅲ級),GFAP(+),CK(-),Ki67 12%,S-100(+),Vim(+),EMA(+),IDH1(-),NeuN(-),Nestin(+)。術后繼續給予替莫唑胺化療7個療程。
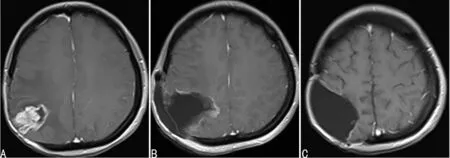
A:第3次手術前;B:第3次手術后第3天;C:第3次手術后3個月
圖3第3次手術頭顱MRI圖像
第4次手術:2017年9月患者再次出現頭痛,左側肢體無力,頭顱MRI示:右側頂葉、右側腦室后角病變,考慮腫瘤復發,于2017年9月15日行第4次手術治療,術后病理示:高級別源性膠質瘤(WHO Ⅲ級),GFAP(+),Olig-2(-),NeuN(-),CK(-),Ki67 10%,S-100(+),P53弱(+),EMA(-),IDH1(-),Nestin(+),分子檢測:BrAF基因突變,IDH野生型,未檢測到TERT基因啟動子突變。術后繼續給予替莫唑胺化療8個療程。
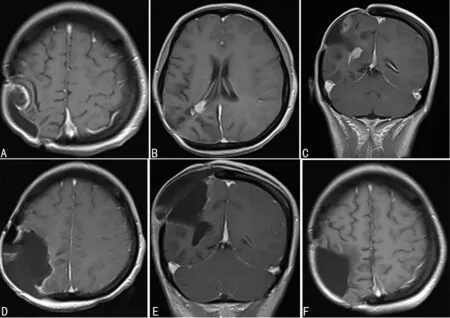
A、B、C:第4次手術前;D、E:第4次手術后第6天;F:第4次手術后3個月
圖4第4次手術頭顱MRI圖像
第5次手術:2017年12月底患者右側頂部切口旁,頭皮下顱骨外出現一包塊,質韌,不可活動,該包塊在隨后4個月內逐漸增大,于2018年4月28日行第5次手術切除皮下包塊,術后病理示:間變型多形性黃色星型細胞瘤(WHO Ⅲ級)-BrAF-V600E基因突變,GFAP(-),P53(-),Nestin(++),Olig-2(+),NeuN(+),CK(-),Ki67 20%,CD68(-),CD34(-),S-100(++),Vim(+),EMA(±),分子檢測BrAF-V600E基因突變。術后繼續予替莫唑胺化療3個療程至今。
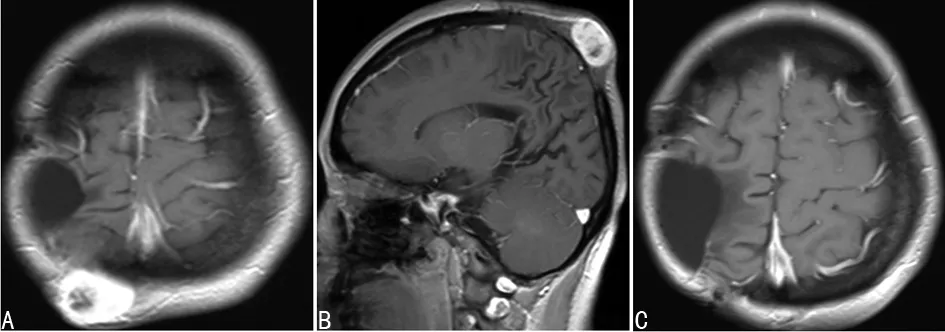
A、B:第5次手術前;C:第5次手術后2個月
圖5第5次手術頭顱MRI圖像
2 討 論
膠質細胞瘤是中樞神經系統最常見的、預后較差的原發性惡性腫瘤,對于膠質瘤的治療仍是以手術為主,輔以放療、化療以及分子生物學治療等。由于膠質細胞瘤呈浸潤性生長,腦膠質瘤瘤周水腫帶均有腫瘤細胞浸潤[1],手術難以做到全切,因此膠質瘤術后復發概率很高。腫瘤病理分級越高,惡性程度也越高,術后復發的時間間隔也越短,預后也越差。該例患者第1次手術病理結果為膠質母細胞瘤(WHO Ⅳ級),術后多次復發,且復發時間間隔逐漸縮短。
復發的膠質瘤手術后再復發概率高、間隔時間短,手術可能損害患者的重要功能區,造成患者生存質量低下,因此膠質瘤術后復發是否再次手術治療尚有爭議[2]。近年來隨著顯微外科技術的提高,更多的學者主張對于復發膠質瘤以手術為主聯合放化療及分子生物學治療,可以提高患者生存質量、延長生存期[3]。該例患者年齡較小,患者及家屬依從性較好,腫瘤多次復發后均采取以手術為主的治療方案,取得了較好的效果,延長了患者的生存期。
2/3的膠質母細胞瘤復發位于原發腫瘤邊緣2 cm內[4],其余小部分復發腫瘤遠離原發部位,極少數會出現向顱外轉移。近年來膠質母細胞瘤中樞神經系統外轉移的報道逐漸增多,但其具體轉移機制仍不能明確。文獻報道的轉移病例中絕大多數為手術后患者,所以認為外科手術可能會增加膠質母細胞瘤轉移的風險[5]。膠質瘤手術,尤其是深部膠質瘤手術,為保護正常腦組織,常需要對腫瘤進行分塊切除,這可能會增加人為種植和播散轉移的機會,術中進入腦室系統可能會使腫瘤細胞隨腦脊液播散轉移。有文獻報道臨近腦脊液通路上膠質瘤通過腦脊液播散的概率更高[6],NARAYAN等[7]曾報道膠質瘤術后行腦室腹腔分流導致膠質瘤腹腔轉移的病例。另外,膠質母細胞瘤本身和針對腫瘤的放化療可能導致血腦屏障的破壞,也可能為膠質瘤發生轉移提供有利條件。本文中所報道患者腫瘤多次復發并行多次手術,其中腫瘤侵犯腦室系統,手術中腦室系統開放,并形成皮下積液,考慮頭皮下播散腫瘤經腦脊液種植和播散可能性大。
對于膠質母細胞瘤的患者應增加復查頻率,術后每3個月復查1次頭顱增強MRI,出現神經系統癥狀時應及時檢查 MRI,腫瘤復發或播散后,如早期發現可再次手術治療,最大可能的延長患者生存期。腫瘤組織轉移和播散可能是通過多種途徑進行的,應盡可能避免手術因素造成腫瘤轉移和播散。手術時應盡可能完整切除腫瘤,注意保護腦室系統,手術結束前對術區加強沖洗,減少腫瘤顱外轉移的可能性。

