開封地區體檢人群甲狀腺功能檢測結果分析
劉 燕
(開封市中心醫院,河南 開封 475000)
甲狀腺是人體內最大的內分泌腺體,主要功能是合成甲狀腺激素,調節人體的代謝。近年來,隨著體檢的普及,早期臨床甲狀腺疾病及亞臨床甲狀腺疾病逐漸成為內分泌科的常見疾病。甲狀腺功能檢測是唯一能早期發現甲狀腺功能異常的方法。在臨床眾多檢測甲狀腺激素的方法中,化學發光法是當前特異性較好、敏感性較高的方法[1]。本研究通過對開封地區健康體檢人群的甲狀腺功能數據進行分析,了解本地區甲狀腺疾病的發病情況,以指導健康體檢及臨床診治。
1 材料和方法
1.1 研究對象
收集2016年1—7月在開封市中心醫院體檢中心行甲狀腺功能檢測的體檢者2 938名,其中男1 288名、女1 650名,年齡17~98歲,均為開封市常住居民。
1.2 方法
采集所有研究對象空腹靜脈血, 1 370×g離心10 min,分離血清并采用cobas e602全自動電化學發光免疫分析儀(瑞士羅氏公司)及配套試劑檢測甲狀腺功能指標,包括游離三碘甲狀腺原氨酸(free triiodothyronine,FT3)、游離甲狀腺素(free thyroxine,FT4)及促甲狀腺素(thyroidstimulating hormone,TSH)。參考區間來源于試劑盒說明書:FT3為2.8~7.1 pmol/L,FT4為12~22 pmol/L,TSH為0.27~4.20 mIU/L。
1.3 診斷標準
臨床甲狀腺功能亢進癥(簡稱臨床甲亢)的診斷標準:TSH<0.27 mIU/L,FT3>7.1 pmol/L和/或FT4>22 pmol/L。亞臨床甲狀腺功能亢進癥(簡稱亞臨床甲亢)的診斷標準:TSH<0.27 mIU/L,FT3和FT4均在參考區間內。臨床甲狀腺功能減退癥(簡稱臨床甲減)的診斷標準:TSH>4.2 mIU/L,FT3<2.8 pmol/L和/或 FT4<12 pmol/L。亞臨床甲狀腺功能減退癥(簡稱亞臨床甲減)的診斷標準:TSH>4.2 mIU/L,FT3和FT4均在參考區間內。
1.4 統計學方法
采用SPSS 21.0軟件進行統計分析。計數資料采用率表示,組間比較采用χ2檢驗。以P<0.05為差異具有統計學意義。
2 結果
2.1 體檢者基本情況
2 938名體檢者中甲狀腺功能異常411例,異常檢出率為13.99%,其中男126例、女285例。女性甲狀腺功能異常率明顯高于男性(χ2=33.73,P<0.01)。亞臨床甲狀腺疾病患病率(12.50%)明顯高于臨床甲狀腺疾病患病率(1.40%)(χ2=282.74,P<0.01)。亞臨床甲亢患病率(0.71%)明顯低于亞臨床甲減患病率(11.88%)(χ2=310.31,P<0.01)。臨床甲減患病率(0.51%)稍低于臨床甲亢患病率(0.88%),但差異無統計學意義(χ2=2.91,P>0.05)。
2.2 不同性別患者患病情況
女性臨床甲狀腺疾病和亞臨床甲狀腺疾病的患病率均明顯高于男性(P<0.01)。見表1。
2.3 不同年齡組甲狀腺功能異常情況
女性臨床甲亢和臨床甲減的患病率均以30~39歲組為最高,男性臨床甲亢和臨床甲減的患病率分別以17~39歲組和60~69歲組為最高。男、女性亞臨床甲亢患病率分別以40~49歲組和17~29歲組為最高。男、女性亞臨床甲減患病率均以≥70歲組為最高,并且有隨年齡增加而增高的趨勢。見表1。
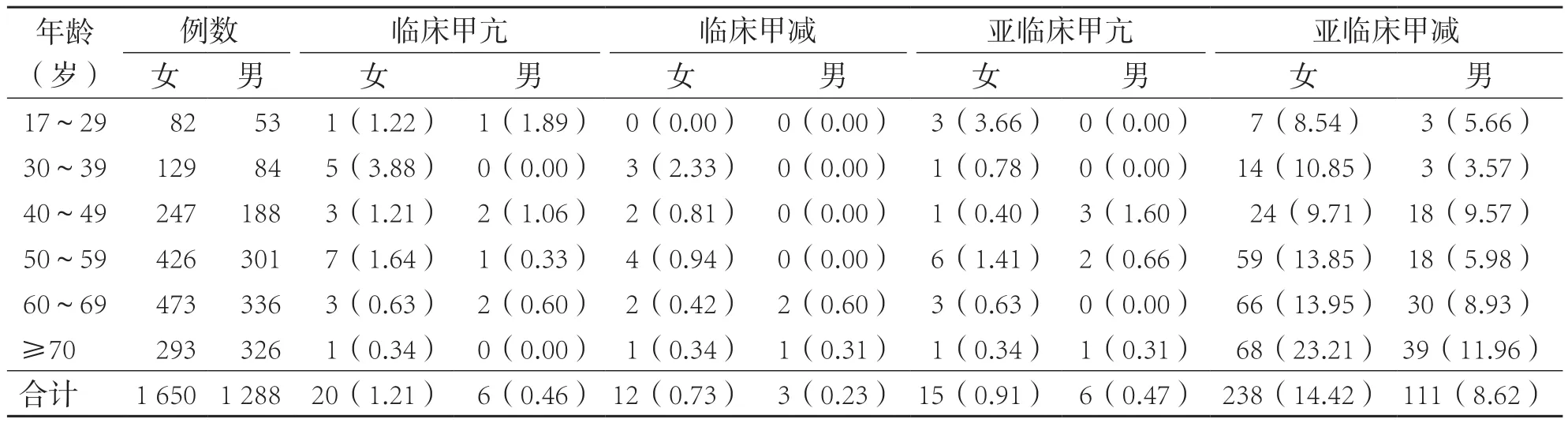
表1 各年齡組不同性別患者患病情況 [例(%)]
3 討論
甲狀腺疾病的發病率受地區、種族、性別、碘的攝入等諸多因素的影響。調查本地區甲狀腺疾病的發病情況對甲狀腺疾病的防治有一定的指導意義。
本研究顯示開封地區的甲狀腺功能異常檢出率為13.99%,高于舟山地區[2]和濟南地區[3],原因可能與檢測方法、人群結構及當地的碘水平等因素有關。開封地區甲狀腺功能異常檢出率女性均高于男性,與國內報道[2-4]一致。女性臨床甲亢和臨床甲減的患病率均以30~39歲組為最高,男性臨床甲亢和臨床甲減的患病率分別以17~29歲組和60~69歲組為最高。女性亞臨床甲亢患病率以17~29歲組為最高,男性亞臨床甲亢患病率以40~49歲組最高。男、女性亞臨床甲減患病率均以≥70歲組為最高,并且有隨年齡增加而增高的趨勢。
亞臨床甲亢臨床癥狀較輕,但若不及時治療可發展為臨床甲亢。有研究結果顯示,有2.4%的亞臨床甲亢患者1~2年即進展為臨床甲亢[5]。甲亢患者多伴有糖代謝異常和胰島素抵抗,會對人體造成不可逆的損傷及嚴重并發癥[6]。亞臨床甲減患者發生代謝綜合征的可能性較正常人群明顯增高[7]。HAK等[8]的研究結果顯示,亞臨床甲減患者主動脈粥樣硬化及心肌梗死的患病率明顯增高。有研究結果顯示,女性亞臨床甲減可能是引起月經紊亂、不孕和早衰的原因之一[9]。亞臨床甲減患者經左甲狀腺素片治療后,血脂水平得到了顯著的改善并逐漸恢復正常[10]。本研究結果顯示,亞臨床甲減在開封地區患病率較高。因此,建議在條件允許的情況下,在健康人群中定期進行甲狀腺功能檢測,及早發現甲狀腺功能異常人群,盡早干預治療,以避免其潛在的危險,同時還須警惕臨床上代謝異常患者出現的非典型甲狀腺功能異常。

