整合醫學診療護理模式對急性腦梗死患者神經和認知功能康復的影響研究*
廖薇薇,陳日玉,張和妹,黃 燕,羅麗芳,吳小麗
(海南省人民醫院神經外科,海口 570311)
急性腦梗死是神經系統的常見病及多發病,約占所有腦血管病的60%,在臨床上具有高發病率、高致殘率、高病死率等特征,從而給患者、家庭與社會帶來沉重的負擔[1-2]。盡管急性腦梗死的診療技術得到不斷提高,病死率有所下降,但高致殘率并未得到根本改善。現代研究表明急性腦梗死可造成腦組織的破壞,導致患者精神異常、自我照顧能力下降、肢體活動障礙、吞咽功能異常等諸多問題,對于護理的要求也比較高[3-4]。當前我國多數急性腦梗死患者及家屬對疾病知識的認知程度偏低,而多數疾病都沒有明確的或惟一的病因,采用單一專科治療與護理難以取得比較好的效果,為此護理模式亟待改進和探索[5-6]。整合醫學是將醫學各領域最先進的知識理論和臨床各專科最有效的實踐經驗分別加以有機整合,以人體全身狀況為根本,并根據環境、心理等進行修整、調整,從而改善患者預后[7-8]。同時其不僅需要將與生命相關各領域最先進的醫學發現加以整合,而且要求將專科最有效的臨床經驗加以整合[9-10]。本文探討了整合醫學診療護理模式對急性腦梗死患者神經和認知功能康復的影響,現報道如下。
1 資料與方法
1.1一般資料 2011年8月至2016年11月選擇在本院診治的急性腦梗死患者88例為研究對象,分為觀察組與對照組,每組44例。納入標準:按照中華醫學會第四屆全國腦血管病會議制定的急性腦梗死患者診斷標準,并經CT、MRI 等影像學確診;格拉斯哥昏迷量表(GCS)評分3~13 分;首次發病;家屬對本研究知情同意;經醫院倫理委員會批準。排除標準:有精神疾病史、癡呆病史或聾啞人;心肝腎功能不全者;惡性腫瘤及自身免疫性疾病;妊娠與哺乳期婦女。兩組患者性別、年齡、發病至治療時間、GCS評分、體質量指數、合并疾病等差異無統計學意義(P>0.05),見表1。
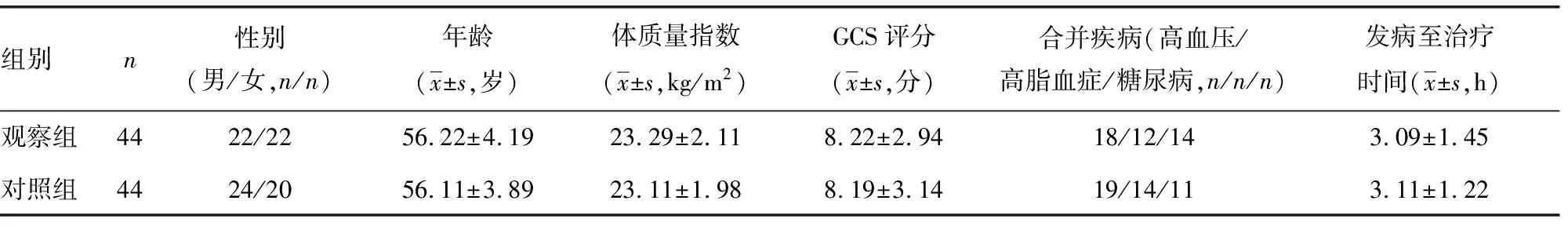
表1 兩組一般資料對比
1.2方法 兩組患者均靜脈給予注射用重組人組織纖維蛋白溶酶源激活劑(rt-PA,德國勃林格殷格翰公司生產)治療,劑量0.9 mg/kg,將總劑量的10%團注,持續1 min,其余劑量進行連續靜脈滴注,60 min滴完;同時給予抗血小板、抗凝、擴張腦血管、營養腦細胞、脫水等治療。對照組:在治療期間給予常規護理,由神經內科護士向患者講解日常飲食、服藥、康復鍛煉食等的注意事項,監測生命體征。觀察組:在對照組護理的基礎上采用整合醫學診療護理模式,具體措施如下:(1)建立整合醫學診療護理,小組團隊成員包括科室主任1名,專科護士1~2名,康復師1~2名,神經內科醫師1~2名,心理咨詢師1~2名。科室主任、神經內科醫師監督各項計劃的正確執行,護士、康復師負責收集研究期間所有數據資料并進行護理操作,心理咨詢師負責每天下午和患者溝通,對患者進行個體化心理健康指導。(2)全面收集與患者有關的資料,如體質量指數、病情、年齡、性別、診斷、主要護理問題等,按照綜合性、適用性、科學性、共享性的原則,制訂急性腦梗死患者的診療模型與流程,科室主任與護理人員一起分析、研究,每周積極優化護理方案,讓所有的治療、護理嚴格按照路徑設定的時間、內容進行。(3)積極對患者進行健康教育,提前1周告知患者講課的內容和時間,參加患者人數限制在10~15人,1次/周,每次課程時間為30~45 min,授課內容包括急性腦梗死的類型和發病原因、情緒控制、飲食搭配、運動干預、肢體功能訓練方法等;采用問題為導向的教學方式講授,可由小組成員提出問題,然后由患者進行討論、回答問題,以確保健康教育的有效性。兩組護理觀察時間均為90 d。
1.3觀察指標 有效率:在治療后28 d根據急性腦梗死患者臨床神經功能缺損程度評分標準預后分為4個級別。基本痊愈,神經功能缺損評分減少91%~100%;顯著進步,神經功能缺損評分減少46%~90%;進步,神經功能缺損評分減少18%~45%;無效,沒有達到上述標準甚至惡化。(基本痊愈+顯著進步+進步)例數/總例數×100%=有效率。神經和認知功能評價:記錄兩組患者治療后28 d的神經和認知功能狀況,主要進行GCS、NIHSS 和Barthel測評。安全性:記錄兩組治療后90 d的癥狀性腦出血與非癥狀性腦出血情況。護理滿意度:記錄兩組患者護理后對于護理滿意度的情況,由本院自擬調查量表進行調查,量表信效度在0.90以上,分為非常滿意、比較滿意與不滿意3個級別,(非常滿意+比較滿意)例數/總例數×100%=滿意度。
2 結 果
2.1兩組患者治療有效率 治療后28 d,觀察組患者治療有效率90.9%明顯高于對照組的77.3%(χ2=3.058,P<0.05),見表2。

表2 兩組患者治療有效率
2.2兩組患者神經和認知功能評分 治療后28 d,觀察組患者的GCS、Barthel評分明顯高于對照組(P<0.05),NIHSS評分低于對照組(P<0.05),見表3。

表3 兩組患者神經和認知功能評分分)
2.3兩組患者安全性 治療后90 d,觀察組患者的癥狀性腦出血與非癥狀性腦出血發生率明顯少于對照組(χ2=6.439、3.696,P<0.05),見表4。

表4 兩組患者安全性[n(%)]

表5 兩組患者護理滿意度
2.4兩組患者護理滿意度 治療后90 d,觀察組患者護理滿意度明顯高于對照組(χ2=6.439,P<0.05),見表5。
3 討 論
急性腦梗死已成為我國居民致殘與死亡的主要原因之一,由于多數急性腦梗死是血栓堵塞腦動脈所致,早期再通閉塞的血管能有效避免腦組織壞死[11]。由于當前診治技術的提高,急性腦梗死的病死率有所下降,但是急性腦梗死可使患者日常生活多受限制,從而對患者的神經和認知功能帶來嚴重的影響[12]。而隨著生活方式的改變,只重視單科治療讓患者獲得的生存質量可能很差、生存時間可能很短,為此需要加強護理轉變[13]。
當前護理方案已不能滿足急性腦梗死患者的要求,也使得患者的預后康復效果不好[14]。整合醫學診療護理模式能為患者提供整體、綜合、個性化、一站式的疾病診療服務,使患者在一個科室、一張病床上就能實現診斷、治療和康復醫療服務全過程[15]。其能使各個部門之間實現無縫連接,按照一套完整全面的醫療護理計劃進行,進一步提高了治療與護理的暢通性[16]。本研究顯示,觀察組患者治療有效率高于對照組(P<0.05),也表明整合醫學診療護理模式能提高近期有效率。
急性腦梗死患者伴隨身體各部分、多器官的變化,而對于這些生理性的或病理性的變化,需要多學科進行聯合診治才能從診療中真正解決現在和未來所面臨的問題[17]。整合醫學診療護理模式是當前發展起來的一種新的護理模式,強調護理計劃的延續性和一致性。其確立了救治過程中的醫護人員主要處置主干部分、輔助診斷治療的適應性配合和保障部分的一體化分工協作關系,有利于不斷增進護理質量[18-19]。本研究顯示,治療后28 d觀察組患者的GCS、Barthel評分明顯高于對照組(P<0.05),NIHSS評分低于對照組(P<0.05)。主要在于整合醫學診療護理模式構成了一種多專業協同的醫療服務計劃,可以幫助和引導醫護人員實施規范的診療監測和陪同過程,使得護理工作不再是盲目機械地執行醫囑,有利于保持護理質量的持續改進和流程的有效控制,從而有利于達到最佳護理效果[20-21]。
急性腦梗死在治療后的常見并發癥有癥狀性腦出血與非癥狀性腦出血,為此需要強調護理的連續性[22]。在常規護理中,存在確診時間過長、缺乏突發狀況處置預案、部門協調差等缺陷[23]。本研究顯示,觀察組與對照組治療后90 d的護理滿意度分別為100.0%和86.4%,觀察組明顯高于對照組(P<0.05)。主要在于整合醫學診療護理模式更加注重以患者為中心的護理,強調整體護理,不僅為患者提供了全面、方便的一站式診療平臺,還在很大程度上降低了患者分期診療帶來的風險[24]。
總之,整合醫學診療護理模式在急性腦梗死患者中的應用能促進神經和認知功能的康復,提高治療有效率,減少并發癥的發生,改善護患關系。

