胎盤附著位置對胎盤早剝母嬰結局的影響
鄭維平
(余姚市第二人民醫院婦產科,浙江 余姚 315400)
胎盤早剝是常見的產科并發癥之一,在我國的發生率為0.5%~1.5%,對母嬰安全造成極大的威脅[1]。臨床中對多數胎盤早剝的病例往往經急診手術可以挽救母嬰雙方生命。目前,國內外有關胎盤早剝的發病機制尚未明確,但有研究指出妊娠年齡>35歲、子癇前期、慢性高血壓、孕前伴有糖尿病是孕婦發生胎盤早剝的影響因素[2]。國外研究報道,胎盤早剝以前壁胎盤為多見,而胎盤早剝中的后壁胎盤病例臨床癥狀往往不明顯,容易引起臨床延誤診斷而威脅母嬰安全[3]。目前,國外僅有少數研究報道不同胎盤附著位置對胎盤早剝患者的診斷與母嬰結局的差異,而國內相關研究則更為少見。從臨床經驗上看,胎盤早剝中的后壁胎盤患者往往在急診手術中才能診斷出。為此,本研究對2012年6月至2017年6月余姚市第二人民醫院婦產科分娩的73例胎盤早剝病例資料進行回顧性分析,比較胎盤附著于子宮前壁或子宮后壁的胎盤早剝孕婦母嬰結局的差異。
1資料與方法
1.1研究對象
對2012年6月至2017年6月余姚市第二人民醫院婦產科分娩的73例胎盤早剝病例的資料進行回顧性分析,符合《婦產科學》(第8版)[4]對胎盤早剝的相關診斷標準。73例患者年齡為22~39歲,平均為(29.79±3.13)歲。根據胎盤附著位置的不同,其中31例胎盤附著于子宮前壁、側壁者為A組(其中胎盤附著于子宮前壁28例,附著于子宮側壁3例),42例胎盤附著于子宮后壁、宮底者為B組(其中胎盤附著于子宮后壁34例,宮底8例)。
1.2納入與排除標準
納入標準:①單胎妊娠;②分娩孕周為28周及以上;③在急診手術中判斷患者胎盤早剝的位置為子宮前壁或子宮后壁;④具備完整的臨床資料。排除標準:①多胎妊娠;②分娩孕周低于28周;③伴有其他嚴重產科并發癥、合并癥等;④術中診斷胎盤位置為子宮側壁或底部等。
1.3觀察指標
記錄兩組年齡、分娩孕周、分娩方式、產前出血發生率、彌散性血管內凝血(disseminated intravascular coagulation,DIC)、產后出血量、輸血發生率及胎兒宮內窘迫、新生兒性別、新生兒出生體質量、新生兒窒息發生率等母嬰結局的情況。
1.4統計學方法

2結果
2.1兩組產婦臨床基線資料的比較
兩組產婦均無板狀子宮的出現,其年齡、分娩孕周、腹痛、高血壓、外傷及羊水過多發生率的比較,均無明顯差異(均P>0.05)。兩組產婦均行剖宮產分娩,其中A組胎心監護異常率、分娩前診斷的比例、產前出血率及頻密宮縮發生率較B組顯著升高(均P<0.05),見表1。

Table 1 Comparison of clinical baseline data of


項目A組(n=31)B組(n=42)t/χ2P年齡(歲)30.13±4.5429.64±3.130.550.59分娩孕周(周)34.97±4.6535.13±3.060.180.86產前出血25(80.65)20(47.62)8.23<0.01腹痛16(51.61)16(38.10)1.320.25電子胎心監護 頻密宮縮26(83.87)9(21.43)27.86<0.01 胎心監護異常15(48.39)10(23.81)4.780.03分娩前診斷的比例27(87.10)19(45.24)11.67<0.01發病誘因 高血壓8(25.81)12(28.57)0.070.79 外傷3(9.68)2(4.76)0.130.72 羊水過多04(9.52)0.21*
注:*為Fisher確切概率法。
2.2兩組產婦并發癥及分娩結局的比較
兩組產婦DIC、產后出血率及子宮卒中發生率的比較,均無顯著性差異(均P>0.05)。B組產后出血量、產后出血量≥1 000mL的比例、輸血率較A組顯著增加(均P<0.05),見表2。
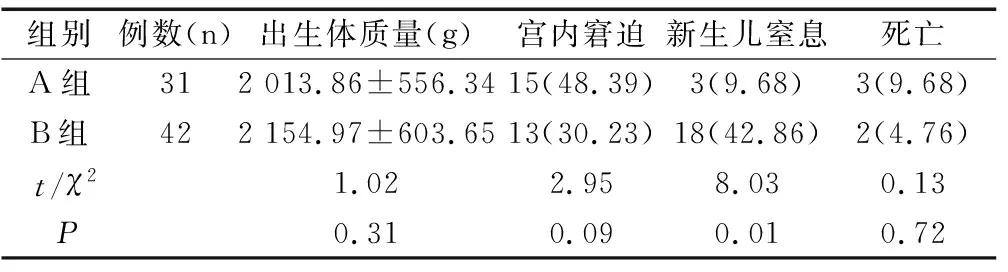
2.3兩組新生兒基線資料及并發癥的比較
兩組胎兒宮內窘迫發生率、新生兒性別、出生體質量及死亡率的比較,均無明顯差異(均P>0.05)。但B組新生兒窒息發生率較A組明顯升高(P<0.05),見表3。



注:*為Fisher確切概率法。


注:*為Fisher確切概率法。
3討論
3.1胎盤早剝的臨床表現
胎盤早剝的典型臨床表現為胎兒宮內窘迫、頻密宮縮合并胎心異常。但從臨床觀察上看,大部分患者并無典型的臨床表現。既往研究指出,在胎盤附著于子宮后壁的胎盤早剝患者中,未能在分娩前診斷的病例占50%~60%,此部分患者往往因延誤處理而威脅母嬰雙方安全[5]。另有研究報道,相比首發癥狀為陰道流血的胎盤早剝患者,以首發癥狀為腹痛的患者妊娠結局往往較差,患者產后出血率和胎兒宮內窘迫發生率顯著上升[6]。本研究結果顯示,A組分娩前診斷的比例較B組顯著升高(P<0.05)。分析其原因,可能因與胎盤附著于子宮前壁的胎盤早剝患者胎心監護異常和產前陰道出血存在密切聯系。
3.2不同胎盤附著位置對胎盤早剝產婦臨床結局的影響
本研究結果發現,兩組產婦均無板狀子宮的出現,其年齡、分娩孕周、腹部疼痛、高血壓、外傷及羊水過多發生率的比較均無顯著性差異(P>0.05)。兩組產婦均行剖宮產分娩,其中A組頻密宮縮發生率較B組顯著升高(P<0.05)。此外,A組胎心監護異常率較B組顯著升高(P<0.05),與既往研究報道相符[7-8]。并且,本研究中,前壁附著胎盤胎心監護異常比例(48.39%)較后壁附著胎盤者(23.81%)高,考慮與臨床漏診密切相關。其次,本研究中,兩組產婦DIC、產后出血率及子宮卒中發生率的比較均無顯著性差異(P>0.05),但B組產后出血量、產后出血量≥1 000mL的比例、輸血率較A組明顯增加(P<0.05)。分析其原因,可能因胎盤附著于子宮后壁的胎盤早剝臨床癥狀較隱匿,使得臨床診斷較為困難,導致產后出血量較多。
3.3不同胎盤附著位置對胎盤早剝嬰/新生兒臨床結局的影響
既往研究指出,胎盤早剝不同的附著位置與嬰/新生兒結局及預后并無顯著關系[9]。本研究結果顯示,兩組胎兒宮內窘迫發生率、新生兒出生體質量及死亡率的比較也均無顯著性差異,但B組新生兒窒息發生率較A組明顯升高(P<0.05)。胎盤早剝的范圍對孕產婦及圍產兒的影響較大,并且不同面積的胎盤早剝與診斷處理時機存在顯著關系。胎盤附著于子宮前壁的胎盤早剝患者易于臨床診斷,特別是可在分娩前確診,因能夠及時對此類患者進行處理,使得患者胎盤剝離的時間明顯縮短,胎盤早剝面積較小,患者出血量較少,可減輕對母嬰的影響,及時改善母嬰結局。但相比前壁胎盤的患者,后壁胎盤者臨床癥狀較較隱匿,難以在分娩前明確診斷,因診斷時間較長使得患者胎盤剝離時間長、面積較大,導致產婦持續出血,出血量較多,進而可引起DIC和子宮卒中的發生,對孕婦和胎兒的生命安全造成極大的影響,使得母嬰預后不良。

