肝癌切除術時機的選擇對原發性肝癌自發性破裂出血患者術后復發、腹腔轉移及預后的影響
殷濤,劉明明,金若天
赤峰學院附屬醫院普外科,內蒙古 赤峰0240000
原發性肝癌自發性破裂出血是導致原發性肝癌患者死亡的嚴重并發癥之一,在肝癌患者中,有9%~10%的患者死于原發性肝癌自發性破裂出血[1],同時常伴有腹腔轉移,嚴重影響患者的預后。以往研究認為,原發性肝癌自發性破裂出血患者往往有休克表現,而且合并肝硬化,肝臟儲備功能欠佳,故難以耐受手術,若行急診肝切除術,手術的創傷大、時間長,容易造成嚴重的肝功能不全,進而導致肝功能衰竭甚至危及生命,因此不推薦行急診肝切除術進行治療[2]。許多學者認為,肝癌破裂出血的患者入院后,可經保守治療或經導管栓塞術(transcatheter arterial embolization,TAE)、紗布填塞止血術、肝動脈結扎術進行止血,待患者病情穩定、一般情況好轉后限期行二期肝切除術,由此可以降低手術風險,減少術后并發癥發生[3]。然而,也有學者認為,急診肝切除術不僅止血效果顯著,而且可以同時切除腫瘤病灶并有效清除因肝癌破裂而播散至腹腔內的腫瘤細胞,故提倡診斷明確、排除手術禁忌后行急診肝切除術[4-6]。雖然目前對肝癌破裂出血行急診肝切除術和二期肝切除術的研究較多,但對于原發性肝癌自發性破裂出血患者在什么時間進行何種手術更好尚存在爭議。本研究通過分析68例原發性肝癌自發性破裂出血患者不同手術方式的選擇,觀察比較兩種手術方式治療后患者圍手術期情況、生存情況、術后復發及腹腔轉移等情況,旨在為臨床上原發性肝癌自發性破裂出血患者手術時機的選擇提供參考,現報道如下。
1 資料與方法
1.1 一般資料
回顧性分析2012年1月至2014年4月于赤峰學院附屬醫院行手術治療的原發性肝癌自發性破裂出血患者的病歷資料。根據肝癌切除手術時機的選擇將患者分為急診手術組和二期手術組。急診手術組為入院后24 h內行急診手術治療的患者,二期手術組為入院1周后行手術治療的患者。納入標準:①術前經腹部彩超、腹部CT、腹腔穿刺等診斷或者術中發現為肝癌破裂出血;②術后病理學檢查結果均證實為肝細胞性肝癌;③病歷資料完整,且包含3年隨訪資料。排除標準:①隨訪過程中因非腫瘤因素引起死亡;②合并其他部位原發性腫瘤。根據納入和排除標準,本研究共納入原發性肝癌自發性破裂出血患者68例。其中急診手術組共28例,男22例,女6例;年齡28~77歲,平均(49.2±11.4)歲;二期手術組共40例,男36例,女4例;年齡20~74歲,平均(47.3±13.5)歲。兩組患者的性別、年齡比較,差異均無統計學意義(P﹥0.05),具有可比性。
1.2 治療方法
急診手術組患者于入院24 h內行急診肝切除治療,根據術中腫瘤部位和具體情況決定采取哪種手術方式[肝癌切除術或肝葉(段)切除術],其中行肝癌腫塊切除的患者有6例,行左半肝切除的患者有12例,行右半肝葉(段)切除的患者有10例。
二期手術組患者入院后先給予輸血、補液等一定的保守措施治療至少1周,待患者病情穩定,再進行二期手術治療。二期手術的時間間隔小于2周者16例;2~3周者14例,3周以上患者10例。根據術中腫瘤部位和具體情況決定采取手術方式[肝癌切除術或肝葉(段)切除術],其中肝癌腫塊切除的患者有12例,行左半肝切除的患者有22例,行右半肝葉(段)切除的有6例。
兩組患者術中探查均未發現任何復發播散性病灶且手術切緣相距腫瘤均至少1 cm。
1.3 觀察指標及隨訪方法
記錄患者的性別、年齡、腫瘤直徑、分化程度、是否有肝癌復發轉移、血清甲胎蛋白(α-fetoprotein,AFP)水平等資料。對所有患者進行為期3年的隨訪,首次隨訪為出院3個月后,之后每隔3個月患者在隨訪時間來院復診1次。隨訪項目主要包括患者的生存情況及腹部彩超、腹部CT、頭顱磁共振成像(magnetic resonance imaging,MRI)、AFP、肝功能等檢查結果。隨訪的終點事件為患者因肝癌破裂出血或并發癥死亡。原始資料參照患者病歷資料,并將末次隨訪記錄作為隨訪結果。刪失定義為患者失訪、拒絕訪問、中途退出、死于其他與本研究無關的原因。
1.4 統計學分析
采用SPSS 19.0統計軟件進行相關數據分析。計量資料以均數±標準差(±s)表示,組間比較采用t檢驗。計數資料以率(%)表示,組間比較采用χ2檢驗。采用Kaplan-Meier法繪制生存曲線,組間比較采用Log-rank檢驗;采用COX單因素檢驗分析可能影響兩組患者術后復發或腹腔轉移的因素。對單因素分析有差異的因素進一步利用COX比例風險回歸模型進行多因素分析,探索分析影響原發性肝癌自發性破裂出血患者術后復發或腹腔轉移的獨立危險因素。以P﹤0.05為差異有統計學意義。
2 結果
2.1 圍手術期指標的比較
急診手術組的術中出血量、術中輸血量均明顯高于二期手術組,差異均有統計學意義(P﹤0.01);急診手術組的總住院時間明顯短于二期手術組,差異有統計學意義(P﹤0.01)。兩組患者的手術時間比較,差異無統計學意義(P﹥0.05)。(表1)
表1 兩組患者圍手術期指標的比較(±s)
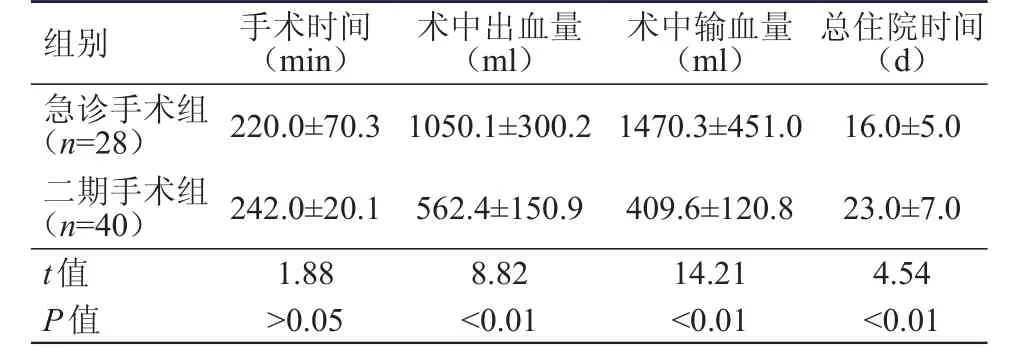
表1 兩組患者圍手術期指標的比較(±s)
組別 手術時間(min)術中出血量(ml)術中輸血量(ml)總住院時間(d)
2.2 術后生存情況的比較
截至隨訪結束,急診手術組失訪1例,生存8例,其余19例患者均因各種術后并發癥而死亡;二期手術組失訪1人,生存12例,其余27例均因各種術后并發癥而死亡。Kaplan-Meier生存曲線顯示:急診手術組患者的中位生存時間為26個月(95%CI:19.39~24.66),6個月、1年、2年、3年生存率分別為85.7%、78.5%、71.4%、28.5%;二期手術組患者的中位生存時間為11個月(95%CI:7.17~12.83),6個月、1年、2年、3年生存率分別為70.0%、40.0%、35.0%、30.0%。兩組患者的總生存率比較,差異無統計學意義(χ2=0.66,P﹥0.05)。但急診手術組患者的1年生存率明顯高于二期手術組,差異有統計學意義(χ2=9.94,P﹤0.01)。(圖1)
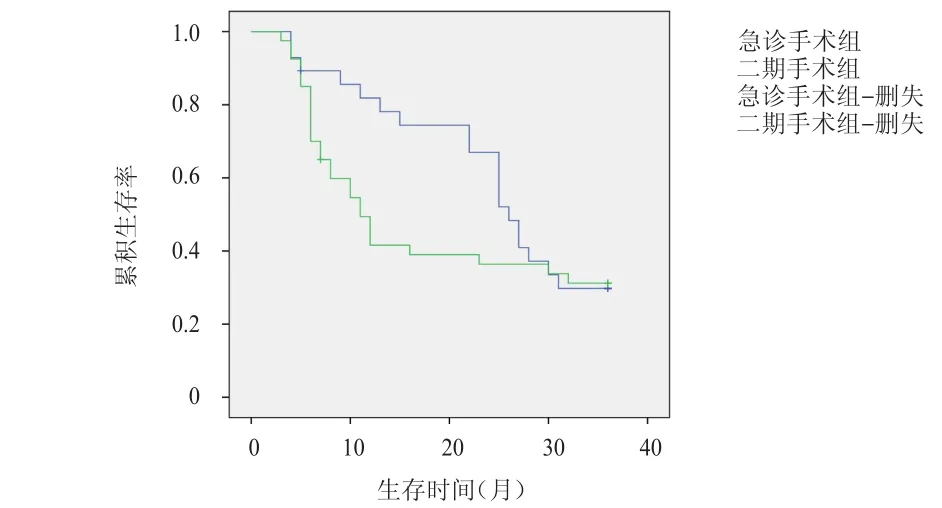
圖1 急診手術組與二期手術組患者的 3年總生存曲線
2.3 術后復發及轉移情況的比較
急診手術組患者的術后復發率、腹腔轉移率分別為35.7%(10/28)、50.0%(14/28),二期手術組患者的術后復發率、腹腔轉移率分別為50.0%(20/40)、35.0%(14/40),兩組患者的術后復發率和腹腔轉移率比較,差異均無統計學意義(P﹥0.05)。兩組患者的復發轉移均主要以肝內復發及腹腔轉移為主。
2.4 影響原發性肝癌自發性破裂出血患者術后復發及腹腔轉移的單因素分析
COX單因素分析結果顯示:手術時機、手術方式、有無肝硬化、腫瘤分化程度、有無門靜脈高壓與原發性肝癌自發性破裂出血患者術后復發或腹腔轉移無關(P﹥0.05);AFP水平、腫瘤直徑與原發性肝癌自發性破裂出血患者術后復發或腹腔轉移有關(P﹤0.05)。(表2)
2.5 影響原發性肝癌自發性破裂出血患者術后復發及腹腔轉移的多因素分析
對單因素分析中有意義的因素進行進一步的COX多因素分析,結果顯示:AFP水平、腫瘤直徑是影響原發性肝癌自發性破裂出血患者術后復發或腹腔轉移的獨立危險因素;其中對患者術后復發及腹腔轉移的影響從小到大依次為AFP水平(RR=2.05)、腫瘤直徑(RR=2.46)。(表3)
3 討論
原發性肝癌是一種常見的惡性腫瘤,其發病率和病死率均呈逐年升高趨勢。近年來,關于原發性肝癌的臨床研究不斷取得長足進展,但仍面臨嚴峻挑戰[7]。其中自發性破裂出血是原發性肝癌危及生命的并發癥之一,具有起病急、進展快、再出血風險大、病死率高及預后不良等特點[8-9]。目前,臨床上針對原發性肝癌自發性破裂出血主要采取急診手術治療或二期手術治療,而關于這兩種手術方式,很多學者進行了的大量研究,但是研究結果仍未統一。本研究通過對急診手術組和二期手術組原發性肝癌自發性破裂出血患者的臨床資料及隨訪資料進行分析,比較了兩組患者的圍手術期情況、術后生存情況以及術后復發率與腹腔轉移率等,綜合比較了兩種手術方式的特點,以期為臨床手術方式的選擇提供借鑒。
既往研究認為,原發性肝癌自發性破裂如有活動性出血,可行肝動脈栓塞術緊急止血[10-11],并行急診手術治療。而對于手術不耐受或者有禁忌證的患者則可以在緊急止血后,穩定一段時間再行二期手術治療。本研究對行急診手術治療和二期手術治療患者的圍手術期情況進行比較,結果發現急診手術組患者的術中出血量與術中輸血量均明顯高于二期手術組(P﹤0.01),但急診手術組患者的住院時間明顯短于二期手術組(P﹤0.01)。該結果可能提示盡管急診手術治療相較于二期手術治療對原發性肝癌自發性破裂出血患者的耐受要求更高,同時也存在更高的出血風險,但是該治療方式對患者后期的康復可能比二期手術治療具有更大的促進作用。因此,臨床上進行兩種手術方式的選擇時,應當重視對患者的耐受情況進行嚴格的評估。
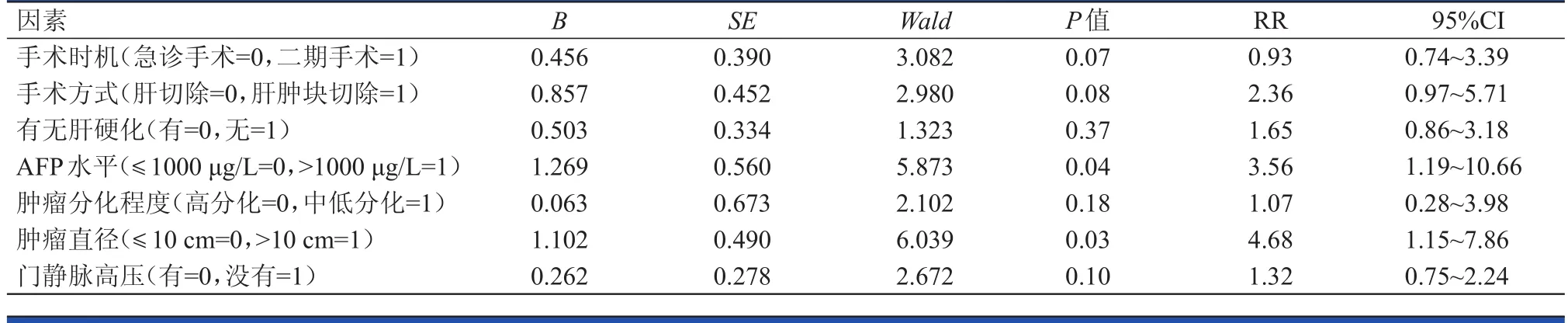
表2 影響原發性肝癌自發性破裂出血患者術后復發或腹腔轉移的COX單因素分析

表3 影響原發性肝癌自發性破裂出血患者術后復發或腹腔轉移的多因素分析
關于急診手術治療與二期手術治療后原發性肝癌自發性破裂出血患者的術后生存情況,已有眾多學者研究過。本研究結果顯示,急診手術組患者的6個月、1年、2年、3年生存率分別為85.7%、78.5%、71.4%、28.5%;二期手術組患者的6個月、1年、2年、3年生存率分別為70.0%、40.0%、35.0%、30.0%,表明二期手術組患者在術后1年內更易因各種并發癥而死亡,在短期預后上急診手術組優于二期手術組,與相關研究結果大致相同[12]。
肝癌破裂后3個月至8年均可發生腹腔種植轉移,而且復發多為單發腫瘤,但是肝癌破裂出血的腹腔轉移與腫瘤晚期的遠處轉移不同,發生腹腔轉移的患者通過手術切除,仍可獲得長期生存[13]。目前,關于二期手術是否增加肝癌復發或者轉移的風險并無定論,急診手術可以在第一時間比較全面地切除肝癌破裂的組織,有效降低腫瘤的腹腔轉移率,而二期手術組由于手術時間的延長,理論上給了腫瘤腹腔轉移更多的時間,因此有學者認為急診手術通過第一時間清除干凈腫瘤組織病灶可以有效降低肝癌的術后復發率和腹腔轉移率,然而本研究結果顯示,兩組患者的術后復發率和腹腔轉移率比較,差異均無統計學意義(P﹥0.05)。而造成這樣的結果可能還是受限于樣本量的大小,故仍需要擴大樣本量做更深入的研究,以便得到更加可信的結果。
為進一步獲得更多的有助于評估患者預后的因素,本研究分析了原發性肝癌自發性破裂出血患者術后復發或腹腔轉移的危險因素,結果顯示,手術時機、手術方式、有無肝硬化、腫瘤分化程度、有無門靜脈高壓與原發性肝癌自發性破裂出血患者術后復發或腹腔轉移無關(P﹥0.05)。翁愛國和邢紅衛[14]研究考慮,AFP﹥1000 μg/L的肝癌患者易復發;Kumada等[15]研究發現,腫瘤直徑﹥10 cm的肝癌患者術后容易復發。劃分AFP水平和腫瘤直徑進行分析發現,兩者對原發性肝癌自發性破裂出血患者術后復發或腹腔轉移有影響。腫瘤直徑對原發性肝癌自發性破裂出血患者復發或腹腔轉移的影響主要考慮,腫瘤主要長在肝包膜下方,血供豐富,腫瘤體積越大越容易受到擠壓而發生破裂或腹腔轉移。而AFP指標作為在正常肝細胞幾乎不表達的產物,一直是肝癌最特異性的標志物,本研究也進一步證明了AFP對原發性肝癌自發性破裂出血患者術后復發或腹腔轉移有很大的影響。
本研究的病歷資料均來自赤峰學院附屬醫院在一定時期內收治的手術患者,樣本數量偏低,沒有收集調查其他醫療機構收治的病歷資料,導致有比較大的地域限制,很可能對研究結果產生一定程度的影響,故仍需要盡可能地擴大樣本量,最好在全國范圍進行兩種手術方式治療后患者的臨床資料搜集以及隨訪研究,以期得出的研究結果更加有說服力,更能作為臨床上原發性肝癌自發性破裂出血手術選擇的借鑒。
綜上所述,急診手術治療原發性肝癌自發性破裂出血在短期預后上優于二期手術治療,而且腫瘤直徑、AFP水平是影響原發性肝癌自發性破裂出血患者術后復發或腹腔轉移的獨立危險因素。

