以腦出血為首發癥狀的CADASIL臨床分析
陳晶貞, 鄭維紅, 苗佳音
常染色體顯性遺傳性腦動脈病伴皮質下梗死和白質腦病(cerebral autosomal dominant arteriopathywith subcortical infacts and leukoencphalopathy,CADASIL)是由于Notch3基因突變所致的非動脈硬化性腦小血管病。其常見臨床表現為缺血性卒中、先兆型偏頭痛及漸進性認知功能下降[1],腦出血為首發癥狀罕見。本文報道2例以腦出血為首發癥狀并且基因確診的CADASIL如下,分析其臨床特征并文獻復習。
1 臨床資料
例1:患者,女,62歲,以“言語含糊伴右側肢體無力1 h”為主訴于2017年3月23日入院。入院1 h前突發右側肢體無力,尚可緩慢行走,伴右側肢體麻木、言語含糊、頭暈、無嘔吐、發熱及肢體抽搐等不適。既往史:高血壓及糖尿病病史5 y,規律用藥控制可;家屬否認其有頭痛、記憶力下降、步態不穩等病史。家族史:父母已故,有一姐及一女,均無卒中、偏頭痛和癡呆史。查體:Bp:180/97 mmHg,神志模糊,言語含糊,查體不合作,雙側眼裂對稱,雙側瞳孔等大等圓,直徑3.0 mm,對光反射敏感,雙眼無凝視、無眼震,右側鼻唇溝淺,伸舌不合作,右側肢體肌力Ⅱ級,肌張力減低,左側肢體肌力Ⅴ級,肌張力正常,右側肢體腱反射(+),左側肢體腱反射(),感覺共濟運動查體不合作,右側巴氏征(+),左側巴氏征(-)。頸軟,克氏征(-)。雙肺呼吸音粗,未聞及干濕羅音,心臟及腹部檢查未見異常。實驗室檢查:血常規示白細胞計數15.37×109/L↑,中性粒細胞計數12.99×109/L↑,尿便常規、肝腎功、血糖、血脂、凝血功能正常;心電圖正常;頭部CT(2017年3月23日)示:左側基底節出血破入左側腦室,右側小腦半球出血;頭部MRI示(見圖1):雙側半卵圓中心多發急性梗死;雙側基底節區多發腔隙性腦梗死;左側基底節及右側小腦半球出血;腦萎縮;腦白質疏松。考慮患者多發腦出血,查抗心磷脂抗體、ANCA相關血管炎抗體正常排除血管淀粉樣變性,結合頭部MRI,行NOTCH3基因突變分析(北京海斯特臨床檢驗所):病變基因為11號外顯子錯義突變c.1630C>Tp.(Arg544Cys),診斷CADASIL。
例2:患者,男,69歲,以“左下肢無力1 d”為主訴于2017年2月24日入院。入院1 d前患者無明顯誘因于活動中突然出現左下肢無力,站立不穩,無肢體麻木、抽搐,無神志不清、頭暈、頭痛等不適。門診行頭部MRI+MRA示:右側頂枕葉出血,右側大腦中動脈M1段、左側大腦中動脈分支狹窄。為求進一步診治轉入我科。既往史:否認“高血壓、糖尿病、高脂血癥、動脈硬化、腎臟疾病、精神障礙”等病史,否認既往有偏頭痛、記憶力下降、步態不穩等不適,否認長期吸煙或飲酒史。家族史:父母已故,有一兄及一女,均無卒中、偏頭痛和癡呆史。查體:Bp:136/77 mmHg,神清語明,計算力、記憶力及定時定向力正常,雙側眼裂對稱,雙側瞳孔等大等圓,直徑3.0 mm,對光反射靈敏,雙眼球各方向活動到位,無復視、無眼震,雙側鼻唇溝對稱,伸舌居中,余顱神經查體(-),左下肢肌力Ⅳ級,余肢體肌力Ⅴ級,四肢肌張力正常、腱反射(),雙側深淺感覺正常對稱,雙側指鼻試驗準,雙側跖反射消失,頸軟,克氏征(-)。心肺腹查體未見異常。檢查:3大常規、生化、凝血功能、腫瘤標志物、人類免疫缺陷病毒、梅毒、抗心磷脂抗體、ANCA相關血管炎抗體等均正常。24 h動態血壓及動態心電圖:大致正常。頸動脈彩超:雙側頸動脈內中膜增厚,并雙側斑塊形成,右側鎖骨下動脈斑塊形成;經顱多普勒彩超、心臟彩超及動態心電圖未見異常。頭部及頸動脈CT血管成像:腦動脈、頸動脈硬化;主動脈弓壁、右鎖骨下動脈起始段及雙側頸總動脈分叉處鈣化斑形成;雙側頸內動脈虹吸部輕度狹窄,鈣化斑塊形成;右側大腦中動脈M2段狹窄。MMSE評分18分,MoCA評分10分。考慮患者缺乏常見的腦血管病高危因素,CTA排除血管畸形及動脈瘤,化驗檢查凝血功能正常并且排除腦淀粉樣血管病,頭部MRI示雙側額、頂區及半卵圓中心多發腔隙性梗死,行NOTCH3基因突變分析(北京海斯特臨床檢驗所):病變基因為5號外顯子錯義突變c.709G>A(p.Val237Met),診斷CADASIL(見圖2)。
2 討 論
2.1 發病機制 Notch3基因僅在人類血管平滑肌上表達,共有33個外顯子,目前報道的CADASIL相關Notch3基因突變類型超過150種,分布在2-24號外顯子中[2]。已知表皮生長因子樣重復序列(epidermal growth factor-like repeats,EGFR)是Nothc3受體蛋白胞外區與配體結合的關鍵部位。每個EGFR含有6個半胱氨酸殘基,而CADASIL患者的基因突變均發生在EGRF內,造成半胱氨酸的缺失或增加,產生奇數半胱氨酸殘基,破壞二硫鍵配對,使 Notch3 蛋白構象改變并在胞外異常聚集,導致微小動脈退行性變[3]。同時,變構的Notch3蛋白與配體之間的結合受影響,改變了胞內信號轉導并造成血管平滑肌細胞成熟和分化異常、微小動脈收縮功能缺乏,進一步引起CADASIL患者出現腦血流動力學異常、腦血流量下降,反復發作腔隙性腦梗死和血管性癡呆。還有研究認為Notch3信號通路的缺陷可以損害新生或者成年海馬神經元細胞,進一步造成認知障礙[4]。
2.2 臨床表現 CADASIL最常見的臨床表現為中青年起病、反復的缺血性小卒中發作、進行性認知功能障礙、伴有先兆的偏頭痛發作等,同時患者缺乏常見的腦血管病危險因素而家族史陽性。Valenti等[5]統計約有20%~41%的患者出現精神障礙,常見癥狀有淡漠、抑郁、雙相情感障礙以及藥物成癮等,具體機制不明,考慮與皮質-皮質下環路的受損相關。此外,約有6%~10%的CADASIL患者存在癲癇發作或癲癇持續狀態[6]。Haddad等[7]報道1例80歲患者,以非驚厥持續狀態為主要表現最后確診CADASIL。Di Dnato等[2]總結了近20年共163篇CADASIL的報道,認為卒中發作、認知功能障礙、偏頭痛、精神障礙以及癲癇發作均為CADASIL典型癥狀,不典型的癥狀包括了急性前庭綜合征、脊髓受損、帕金森綜合征及短暫性全面性遺忘等。本文2例CADASIL患者均腦出血起病也罕見報道。有學者統計了國內外報道共21例病程中出現自發性腦出血的CADASIL患者,其中16例患者伴有高血壓,12例接受過抗血小板治療,但只有7例患者以腦出血為首發癥狀[8]。本文2例患者均以腦出血起病,例1伴高血壓,2例均未服用抗凝或抗血小板聚集藥物。
2.3 影像學及病理表現 CADASIL頭部MRI表現:(1)雙側半卵圓中心、側腦室周圍對稱性點片狀或彌漫性腦白質T2加權及FLAIR序列高信號,常累及顳極、外囊、腦干及胼胝體[9]。顳極高信號是CADASIL的特征性表現(O’Sullivan 征)[10],診斷CADASIL的敏感度和特異度分別可達90%和100%[11];(2)多發性腔隙性腦梗死,主要分布在額、顳、頂葉白質和內囊、外囊、基底節、丘腦、腦干等部位;(3)腦微出血(cerebral microbleeds,CMBs),在梯度回波序列可以發現直徑在10 mm以下的腦微小出血,多見于皮質和皮質下、白質、腦干、丘腦、基底節和小腦。越來越多的證據表明CMBs提示腦出血風險增高,存在微出血的患者使用抗凝劑或合并高血壓也會提高腦出血發生率[12~14]。
CADASIL的血管病理改變特征為血管平滑肌的變性缺失,小動脈壁增厚、硬化引起的管腔狹窄及顆粒狀嗜鋨物質(granular osm iophilic material,GOM)沉積于血管平滑肌細胞的基底層[15]。GOM的沉積以及其他類似高血壓病的血管病理性改變都使CADASIL患者的動脈更易破裂出血。本文例1患者推測是在長期高血壓及Notch3蛋白變性對血管的雙重病理損害基礎上導致了多發腦出血。Choi等也發現,合并高血壓的CADASIL患者腦梗死、CMBs及腦出血的發生率都更高[16]。
2.4 診斷及鑒別診斷 確診金標準為基因檢測有Notch3基因突變或者病理學檢查發現小動脈及毛細血管基底層的血管平滑肌細胞表面有GOM沉積,骨骼肌、心肌、周圍神經、肝臟、小腸和皮膚的組織病理學都可以發現GOM在毗鄰的血管平滑肌細胞沉積變性[17]。以缺血性腦卒中起病的患者注意鑒別線粒體腦肌病、皮質下動脈硬化性腦病、CARASIL(常染色體隱性遺傳性腦動脈病伴皮質下梗死和白質腦病)、多發性硬化等其他白質病變相鑒別。本文2例腦出血起病患者是在檢查排除了腦血管畸形、顱內動脈瘤、腦淀粉樣血管病、凝血障礙等常見腦出血病因后,結合頭部磁共振的特征性改變才考慮到基因檢測篩查CADASIL。
2.5 治療 目前尚無根治方法,主要采用針對腦卒中發作、進行性癡呆、精神障礙及偏頭痛等進行支持對癥療法[2]。對反復腦卒中發作可使用阿司匹林、西洛他唑等藥物,但有學者認為這些藥物增加了顱內出血的風險,特別是存在CMBs以及合并高血壓的CADASIL患者[2,18]。對于有認知功能障礙者可給予多奈哌齊等膽堿類藥物[19],有偏頭痛發作者可選乙酰唑胺、丙戊酸鈉等對癥處理[20]。
3 結 論
CADASIL是一種少見的遺傳性疾病,以腦出血首發的患者更罕見,對于缺乏危險因素或頭部MRI出現CADASIL特征性改變的腦出血患者,要考慮到CADASIL的可能,避免漏診。同時,缺血性卒中發作的CADASIL患者,可行頭部MRI梯度回波序列篩查CMBs,權衡獲益與風險,謹慎使用抗凝或抗血小板聚集藥物并且合理控制血壓,避免引發腦出血。
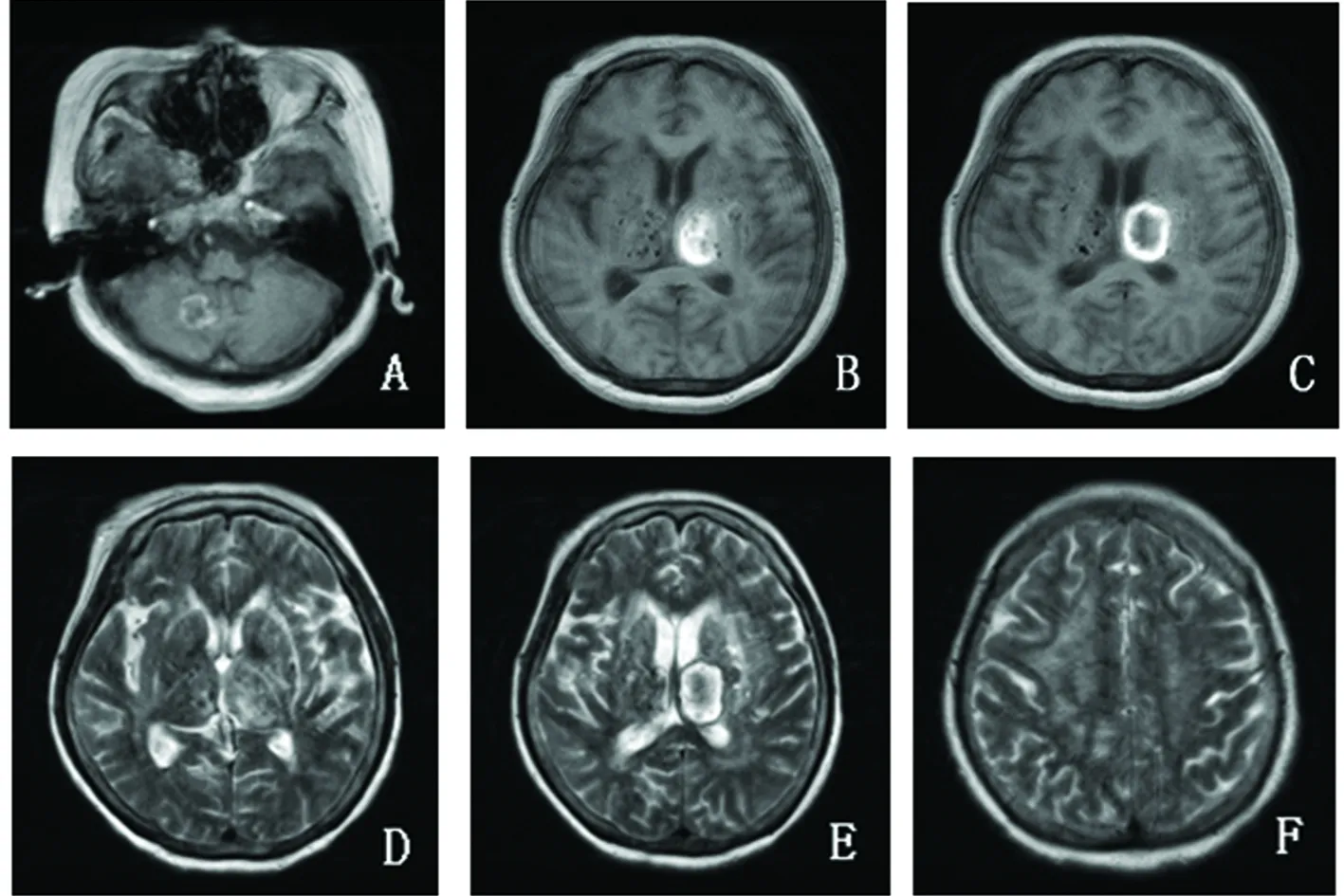
圖1 ABC,T1WI 橫軸位顯示右側小腦半球及左側基底節出血、雙側側腦室周圍多發腔梗;DEF,T2WI 橫軸位顯示左側基底節出血、雙側側腦室周圍多發腔梗、腦白質疏松
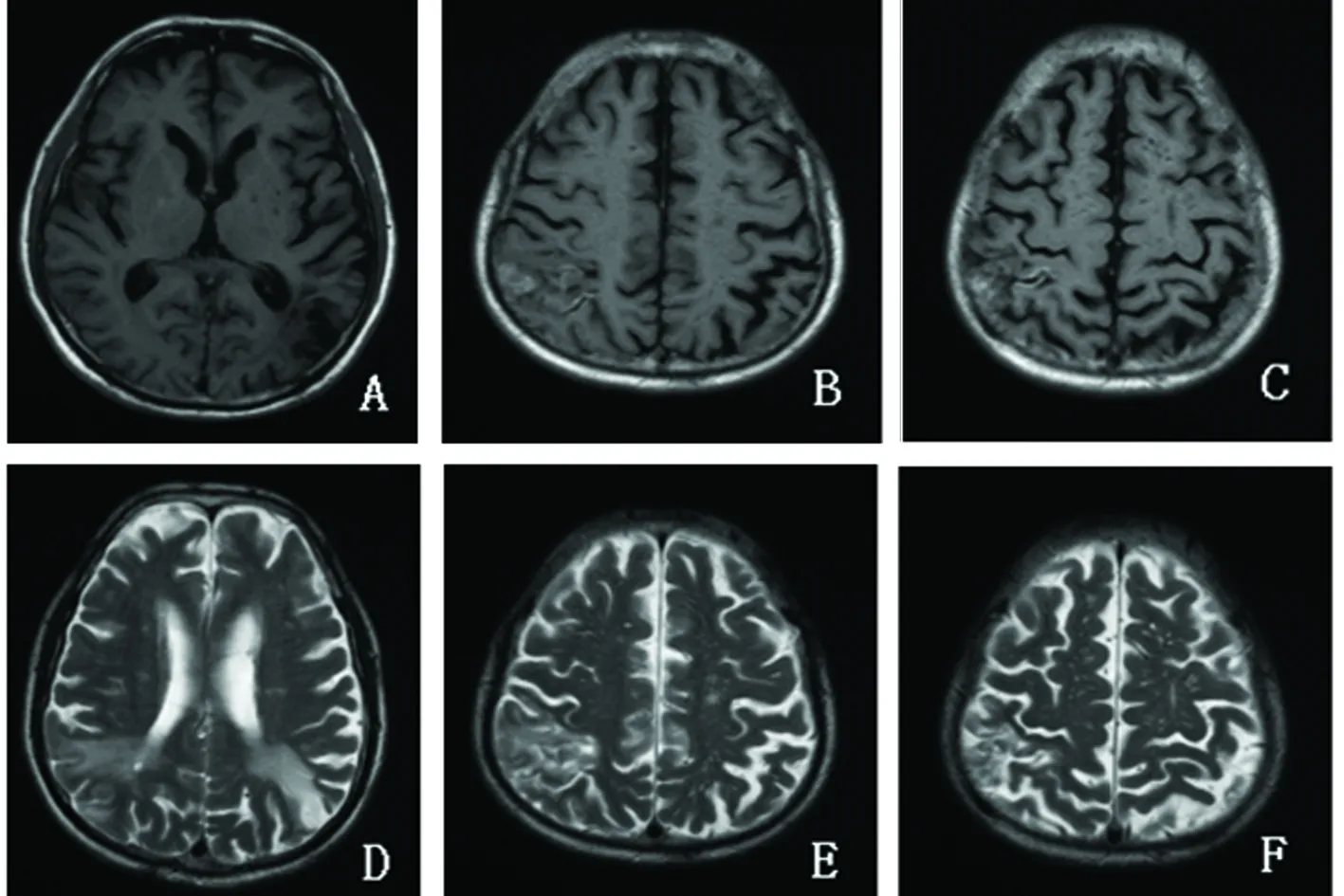
圖2 ABC,T1WI 橫軸位顯示右側頂枕葉出血、左側基底節及雙側額、頂區多發腔梗;DEF,T2WI橫軸位顯示雙側側腦室后角呈高信號改變,雙側額、頂區及半卵圓中心多發腔梗

