不穩定頸動脈粥樣硬化斑塊的影響因素分析
馮彩霞, 王孺賢, 烏 蘭, 高麗芝, 王增帥
動脈粥樣硬化受累動脈多種病變合并存在,可有局部脂質沉積及纖維組織增生、鈣質沉著,繼發性病變有斑塊破裂、斑塊內出血、局部血栓形成。粥樣硬化斑塊分為穩定斑塊和不穩定斑塊,不穩定斑塊與卒中的發生和復發關系密切。本文通過回顧性研究,探討外周血白細胞、血小板、紅細胞及血糖、血脂、膽紅素、尿酸與頸動脈粥樣硬化斑塊不穩定性的關系。
1 對象與方法
1.1 研究對象 選取我院2017年3月1日-2017年12月31日在我院神經科住院的不穩定頸動脈粥樣硬化斑塊者83例,同期穩定斑塊者75例,排除標準:有感染跡象者,空腹血糖≥20.0 mmol/L、尿酸≥500 nmol/L、乳糜血等血脂異常增高者、有嚴重肝腎功能障礙者、血液系統、腫瘤、免疫系統疾病的患者。該研究的程序符合包頭醫學院第二附屬醫院所制定的倫理學標準,并得到該委員會的批準,且取得了受試對象或其親屬的知情同意。
1.2 方 法
1.2.1 一般資料 收錄被研究對象一般情況,包括年齡、性別、高血壓病史、糖尿病病史、痛風病史等,同時收集被研究對象血常規、纖維蛋白原、生化指標和甲狀腺功能3項。生化指標包括總膽紅素、直接膽紅素、間接膽紅素、空腹血糖、甘油三酯(TG)、總膽固醇(TC)、高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白膽固醇(LDL-C)、載脂蛋白A-Ⅰ(apolioprotein A,apoA-Ⅰ)、載脂蛋白B(apolioprotein B,apoB)、小而密低密度脂蛋白膽固醇(small dense low density lipoprotein,sdLDL)乳酸脫氫酶(lactate dehydrogenase,LDH)、血肌酐、尿酸。甲狀腺功能3項包括游離三碘甲狀腺素原氨酸(thyoid stimulating hormone,FT3)、游離甲狀腺素(free thyroxine,FT4)、促甲狀腺素。
1.2.2 頸動脈粥樣硬化的判定 預動脈粥樣硬化斑塊彩超檢查采用荷蘭飛利浦公司IU22超聲診斷儀,探查雙側頸總動脈起始段、中段及分叉部、頸內動脈顱外段,記錄頸總動脈及頸內動脈斑塊數、斑塊形狀、大小、表面形態、后面有無聲影及聲學特征等。 不穩定斑塊:內部回聲多變,往往呈以低回聲為主的混合回聲,斑塊內的脂質核心部分表現為低回聲,斑塊內出血表現為無回聲,表面不完整的纖維帽表現為斑塊表面凹凸不平,部分可見裂隙。有的斑塊內可測及少許點狀及短棒狀血流,提示斑塊內有新生血管形成;穩定斑塊:斑塊內部回聲較均勻,無脂質核心的低回聲,多數呈均勻的強回聲,表面可不規則,但光滑完整。如多發斑塊之一為不穩定斑塊歸為不穩定斑塊組。
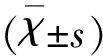
2 結 果
2.1 兩組一般資料比較 兩組在年齡、男性、高血壓、糖尿病、痛風等比較,均無統計學意義(P>0.05)(見表1)。
2.2 兩組血常規、生化資料比較 兩組資料中,中性粒細胞數、淋巴細胞數、中性粒細胞與淋巴細胞比值(neutrophil-to-lymphocyte ratio,NLR)、血小板數、血小板分布寬度(platelet distribution width,PDW)、血小板中性粒細胞比值(platelet total-to-neutroplil ratio,PNR)、血糖、HDL-C、LDL-C、apoA-Ⅰ、尿酸等比較,差異有統計學意義(P<0.05)(見表2)。
2.3 頸動脈粥樣硬化斑塊不穩定性多因素Logistic回歸分析 根據上述單因素分析的結果,將中性粒細胞數、淋巴細胞數、血小板數、PDW、PNR、 NLR、血糖、HDL-C、LDL-C、apoA-Ⅰ、尿酸作為自變量,斑塊不穩定性作為因變量,進行多因素Logistic回歸分析,尿酸(OR=1.010,95%CI1.003~1.016,P=0.004<0.05)、血糖(OR=1.612,95%CI1.067~2.434,P= 0.023<0.05)、PDW(OR=1.321,95%CI1.041~1.676,P= 0.022<0.05)的升高是頸動脈粥樣硬化斑塊不穩定的獨立危險因素。
2.4 繪制ROC曲線 尿酸、血糖、PDW等診斷指標對頸動脈粥樣硬化斑塊不穩定性的敏感度均較高,但特異性低。將有臨床預測價值的指標,作為聯合預測指標,通過Logistic回歸,形成聯合預測因子,聯合預測因子=(尿酸+0.278×PDW+0.477×血糖)/0.010,再次構建ROC曲線,并且與單變量觀察值的ROC曲線作比較,聯合因子的特異性未明顯提高,結果(見表3)。
2.5 頸動脈粥樣硬化斑塊不穩定性的Spearman相關分析 根據單因素分析的結果,將有統計學意義但未列入回歸方程中的指標進行Spearman相關分析,P<0.01為相關性顯著,NLR(r=0.299,P=0.000<0.01)與頸動脈粥樣硬化斑塊不穩定性成正相關;PNR(r=-0.280,P=0.002<0.01)與頸動脈粥樣硬化斑塊不穩定性成負相關;LDH(r=-0.248,P=0.011>0.01)、淋巴細胞數(r=-0.215,P=0.020>0.01)、LDL-L(r=0.198,P=0.034>0.01)、HDL-L(r=-0.193,P=0.039>0.01)、sdLDL(r=0.264,P=0.070>0.01)與頸動脈粥樣硬化斑塊不穩定性無相關性。
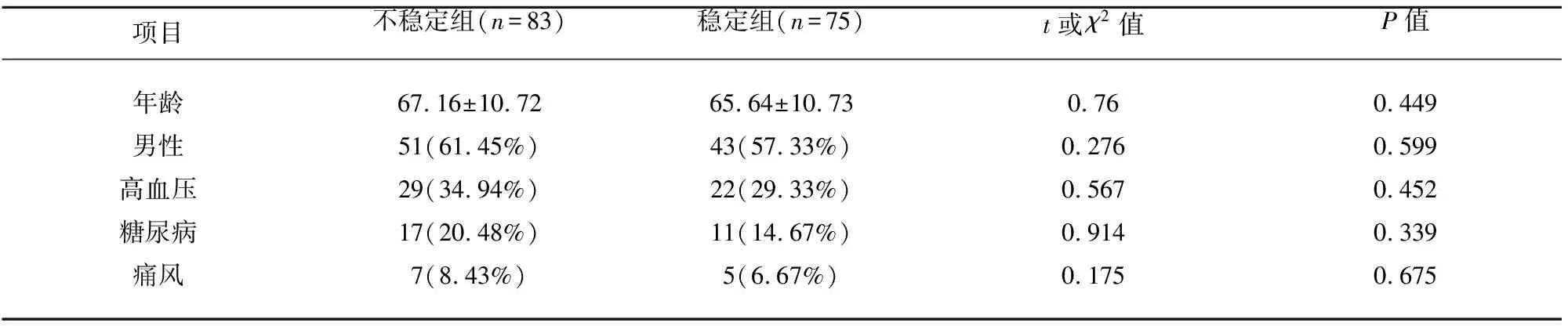
表1 兩組一般資料比較
P<0.05具有統計學意義
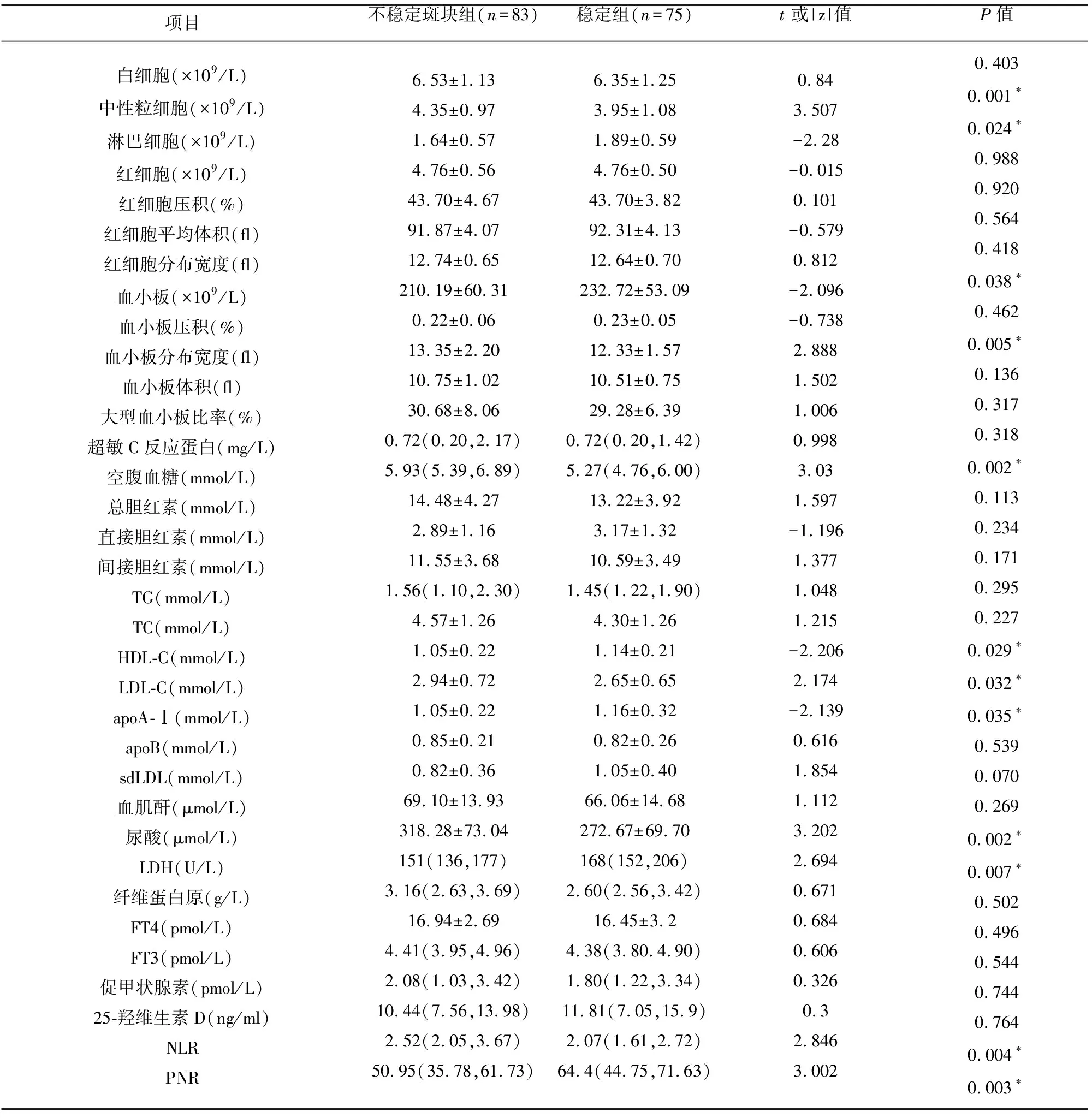
表2 兩組血常規、生化等資料比較
*P<0.05具有統計學意義
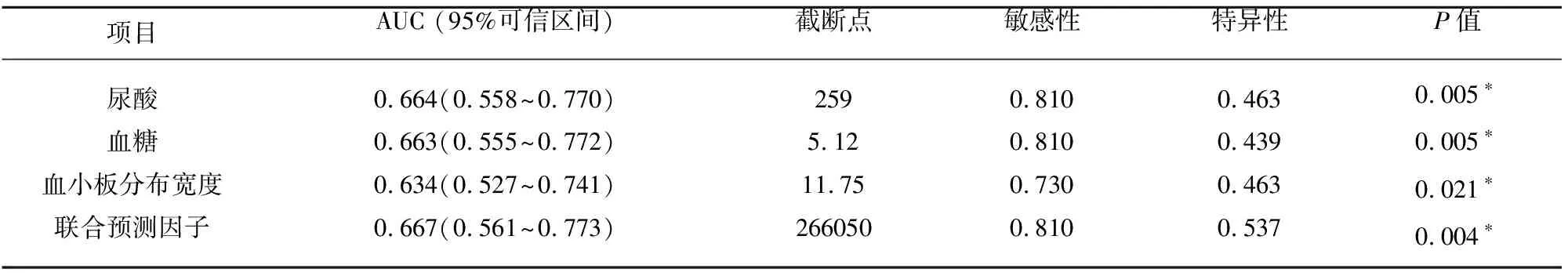
表3 ROC曲線
*P<0.05具有統計學意義
3 討 論
PDW是反應血小板激活和釋放的指標。任何在血管內皮細胞的過度反應都是導致動脈粥樣硬化發展的重要因素,血小板增大說明血小板的活性增強,相比于正常大小的血小板,其與膠原聚合更迅速,產生更多的血栓素A2[1]。本研究PDW是頸動脈粥樣硬化斑塊不穩定性的獨立危險因素。
慢性炎癥是動脈粥樣硬化發生發展的主要原因,中性粒細胞作為炎癥反應的因子,通過募集巨噬細胞并與抗原提呈細胞相互作用,加重炎癥反應[2],同時,中性粒細胞分泌炎癥介質參與急性組織損傷,活化的中性粒細胞粘附于內皮細胞表面造成內皮功能紊亂,長期炎癥導致血管平滑肌增殖、微小血管形成以及隨后的動脈硬化[3]。血小板和淋巴細胞是血栓和免疫炎癥過程中的主要細胞成分, 激活的血小板可釋放多種可溶性介質,參與調控淋巴細胞的激活、增殖以及細胞因子的分泌,進而對動脈粥樣硬化的發生、發展發揮重要影響[4]。患者血漿中淋巴細胞總數降低,導致機體的抗炎能力減弱,使低度炎癥持久存在[5],故有學者提出淋巴細胞減少與動脈硬化進展相關[6]。血小板數目減少筆者認為與體內血小板消耗增多,及口服抗血小板藥物有關。本研究頸動脈粥樣硬化斑塊不穩定組血小板數及淋巴細胞數均減少。
高水平的血清尿酸促進低密度脂蛋白及膽固醇等脂類的氧化、沉積,使得動脈內膜增厚及氧自由基生成增加,破壞動脈內皮細胞,加速動脈粥樣硬化進程[7]。同時尿酸激活血小板凝血系統,進一步促使血栓形成[8]。美國國家心肺和血液研究所進行的一項納入4866名參與者的大型研究[9],提示血清UA水平越高,動脈粥樣硬化越嚴重。本研究亦得出血尿酸水平升高是頸動脈粥樣硬化斑塊不穩定性的獨立危險因素。
中國成人血脂異常防治指南(2016年修訂版)已明確指出,LDL-C或TC升高為特點的血脂異常是動脈粥樣硬化性心血管疾病首要的危險因素,降低LDL-C水平,顯著減少動脈粥樣硬化性心血管疾病的發病、死亡危險,其他類型的血脂異常、TG增高或HDL-C降低與動脈粥樣硬化性心血管疾病的發病危險的升高存在關聯。本研究頸動脈粥樣硬化斑塊不穩定組HDL-C出現降低, LDL-C出現升高。
眾所周知,糖代謝紊亂是動脈粥樣硬化的危險因素之一。高血糖作用血管內皮細胞及血管平滑肌細胞,促進動脈粥樣硬化的發生、發展。本研究亦發現高血糖是頸動脈粥樣硬化斑塊不穩定的獨立危險因素。
LDH幾乎存在于人體所有組織中,江志奎[10 ]等研究發現動脈粥樣硬化兔模型在喂食高膽固醇飼料4 w或12 w時,血清LDH升高與動脈粥樣硬化的進程相關。但該研究頸動脈粥樣硬化斑塊不穩定組LDH明顯下降,考慮與該組患者口服他汀類藥物較規范導致LDH下降有關,或者有其他筆者未能解釋的原因。
通過以上研究,PDW、血糖、尿酸是頸動脈粥樣硬化斑塊不穩定的獨立危險因素。這些指標雖然敏感性高、特異性較低,但獲取簡單便捷、費用低、可重復性強,值得臨床重視和推廣。

