88例小兒多重耐藥菌臨床特點、治療策略及轉歸分析
田茂強, 龍麗華, 任洋, 代建榮
多重耐藥菌主要是指對臨床使用的三類或三類以上抗菌藥物同時呈現耐藥的細菌[1]。多重耐藥菌菌株抵抗能力強,存活時間長,并廣泛分布于自然界和正常人體的皮膚等處,既可長期無癥狀定植,又可導致嚴重感染[2]。近年來,小兒多重耐藥菌的檢出率日益增多,給臨床抗感染治療帶來嚴重威脅,因此,如何區分多重耐藥菌的定植和感染,制定行之有效的臨床治療方案等至關重要。一方面根據其監測結果,結合臨床特點合理使用抗生素,減少耐藥菌的產生、縮短住院時間、減輕家屬經濟負擔;另一方面根據其監測結果及臨床特點積極調整敏感抗生素,可防止感染的擴散,避免產生嚴重的后果。本科在臨床實踐中,根據患兒監測結果,結合患兒的臨床特點即全身炎癥反應表現、血常規、中性粒細胞比例、C反應蛋白、降鈣素等指標,制定相應的治療策略,其轉歸滿意,現報道如下。
1 資料與方法
1.1 臨床資料 2014年1月至2016年12月銅仁市人民醫院兒科收治住院的患兒中監測有多重耐藥菌感染者88例,其中男61例,女27例;年齡22 d至8歲,平均年齡(7.0±0.7)個月;小兒內科收治67例,原發病為支氣管肺炎48例(其中合并手足口病5例、敗血癥4例、顱內感染2例),手足口病13例(其中合并敗血癥4例),皰疹性咽峽炎2例,上呼吸道感染2例,敗血癥2例;小兒外科收治13例,原發病為急性闌尾炎3例(其中1例燙傷),局部膿腫10例;新生兒科收治8例,原發病為新生兒膿皰疹4例(其中3例為膿毒血癥),新生兒肺炎3例,胎膜早破早產兒1例,標本為痰液、血液、局部分泌物、腦脊液;其中痰液52例,血液22例,局部分泌物12例,腦脊液2例;肺炎鏈球菌檢出34例,葡萄球菌29例(表皮葡萄球菌10例,金黃色葡萄菌6例,人葡萄球菌亞種4例,溶血葡萄球菌4例,緩慢葡萄球菌2例,模仿葡萄球菌2例,腐生葡萄球菌1例),肺炎克雷伯菌11例,大腸埃希菌8例,銅綠假單胞菌4例,鮑曼不動桿菌2例。
1.2 方法 標本用血瓊脂平板分離細菌,細菌鑒定及藥敏在梅里埃鑒定系統上完成。根據患兒臨床特點,即全身炎癥反應、血常規、中性粒細胞比、C反應蛋白、降鈣素等及監測結果,綜合分析是否調整經驗用藥為敏感抗生素,分為調節敏感抗生素組17例和未調節敏感抗生素組71例。調節敏感抗生素組中肺炎鏈球菌8例,金黃色葡萄球菌2例,溶血葡萄球菌1例,表皮葡萄球菌1例,大腸埃希菌1例,肺炎克雷伯菌3例,銅綠假單胞菌1例;未調節敏感抗生素組中肺炎鏈球菌26例,金黃色葡萄菌4例,表皮葡萄球菌9例,人葡萄球菌亞種4例,溶血葡萄球菌2例,緩慢葡萄球菌2例,模仿葡萄球菌2例,腐生葡萄球菌1例,大腸埃希菌7例,肺炎克雷伯菌9例,銅綠假單胞菌3例,鮑曼不動桿菌2例。兩組均積極進行及時的消毒和隔離,嚴格執行相關無菌操作的規程和手衛生消毒。全身炎癥反應表現診斷符合文獻[3]。
2 結果
2.1 兩組患兒實驗室檢查指標及全身炎癥反應表現比較 見表1。
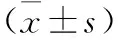
表1 兩組患兒實驗室檢查指標及全身炎癥反應表現比較
注:與調節敏感抗生素組比較,at=2.830,2.240,2.811,P<0.05。
表1結果表明,調節敏感抗生素組白細胞計數、中性粒細胞比例、降鈣素均有增高,C反應蛋白調節敏感抗生素降低,但白細胞計數兩組比較差異無統計學意義(P>0.05);中性粒細胞比例、C反應蛋白、降鈣素兩組比較差異有統計學意義(P<0.05)。全身炎癥反應表現兩組比較,調節敏感抗生素組較明顯,未調節敏感抗生素組不明顯。
2.2 兩組患兒治療轉歸比較 見表2。

表2 兩組患兒治療轉歸比較[n(%)]
注:與調節敏感抗生素組比較,aχ2=4.593,bt=2.998,P<0.05。
表2結果表明,未調節敏感抗生素組治愈率高于調節敏感抗生素組,平均住院時間少于調節敏感抗生素組,差異有統計學意義(P<0.05)。
3 討論
細菌定植是指細菌在人體與外界相通的部位,如消化道、呼吸道、泌尿生殖道等處的黏膜表面持續存在并生長,但未引起宿主反應或發生不良損害,顯微鏡下可見細菌黏附在細胞上或在滯留的黏液分泌物中生長[4];細菌感染則指細菌在體內或局部組織大量生長繁殖,其毒素或代謝產物等引起機體受損,出現局部或全身感染癥狀[2]。如將定植誤診為感染可能導致濫用廣譜抗生素、增加耐藥菌、延長住院時間并加重患者的經濟負擔;而對感染掉以輕心,視為定植,則可能致感染擴散、延誤病情,產生嚴重后果。細菌耐藥在成為全球性問題的同時,也具有地區特性。2014~2016年本院檢測醫院感染的88例住院患兒多重耐藥菌中,肺炎鏈球菌檢出例次為最多,其次為葡萄球菌、肺炎克雷伯菌、大腸埃希菌、銅綠假單胞菌,鮑曼不動桿菌較少;痰標本52例,血標本22例,局部分泌物12例,腦脊液2例;本研究結果中,送檢標本主要以痰和血液為主,檢測出耐藥菌后,積極進行及時的消毒和隔離,嚴格執行相關無菌操作的規程和手衛生消毒,在此基礎上結合患兒實驗室檢查結果(血常規、中性粒細胞比例、C反應蛋白、降鈣素)及全身炎癥反應表現指標綜合分析指導臨床合理選擇抗生素。據資料報道,當降鈣素原>0.25 g/L時應使用抗生素,反之則不應使用,而當降鈣素原<0.1 g/L時則禁止使用抗生素[5]。調節敏感抗生素組白細胞計數、中性粒細胞比例、降鈣素均有增高,C反應蛋白調節敏感抗生素降低,但白細胞計數兩組比較差異無統計學意義(P>0.05);中性粒細胞比例、C反應蛋白、降鈣素兩組比較差異有統計學意義(P<0.05)。全身炎癥反應表現兩組比較,調節敏感抗生素組較明顯,未調節敏感抗生素組不明顯。由于調整敏感抗生素組的病原體均在未調整敏感抗生素組之中,因此相同的病原體在一定條件下可為定植,也可造成嚴重的感染。且從治療轉歸結果分析,未調節敏感抗生素組治愈率高、平均住院時間明顯縮短。
綜上所述,當檢測結果為多重耐藥菌時,應結合患兒的臨床特點對所獲取的病原體做甄別,制定合理的治療方案,選擇適合患兒的抗生素。本研究根據患兒的臨床特點、培養結果及藥敏試驗未調整為敏感抗生素有71例,占總例數的80.7%,考慮為多重耐藥菌定植菌污染,合理使用了抗生素、減少了耐藥菌的產生、縮短了住院時間、減輕了家屬經濟負擔;根據患兒的臨床特點、培養結果及藥敏試驗調整為敏感抗生素有17例,占總例數的19.3%,考慮為多重耐藥菌感染,根據藥敏試驗積極調整抗生素,防止了感染的擴散、避免了延誤病情及產生嚴重的后果。目前臨床上診斷細菌感染主要的和基礎的方法仍為分離培養,如痰培養、血培養、體液培養、導管培養等。但是標本采集的部位和方法、患者的基礎疾患、近期抗生素的使用情況等均可能影響結果[6]。例如痰標本可能受到上呼吸道定植菌的干擾——上呼吸道細菌定植十分普遍,任何下呼吸道的標本都難于避免上呼吸道定植菌的污染,而不能真實反映下呼吸道定植或感染的細菌,同時研究證實,下呼吸道也存在無癥狀的定植狀態[7]。由于多重耐藥菌廣泛分布于自然界和正常人體的皮膚等處,血培養、體液培養也可能因局部皮膚消毒不嚴格,不規范的手衛生,而出現定植菌的污染,因此在嚴格規范標本采集方法的前提下,患者有無與細菌檢測陽性結果相匹配的全身炎癥反應表現,對于我們的判定十分重要,此外血常規、C反應蛋白、降鈣素原等也可作為細菌定植與感染的鑒別參考手段,正如李正秋等[8]所報道的,白細胞、C反應蛋白、降鈣素三者聯合檢測能提高小兒呼吸道感染的陽性檢出率,有利于評估小兒呼吸道感染的診斷、治療及預后。本研究根據患兒的檢測結果,結合患兒的臨床特點即血常規、C反應蛋白、降鈣素、全身炎癥反應表現等指標來指導臨床合理的選擇抗生素,效果滿意,為臨床合理使用抗生素提供參考依據。

