經內鏡黏膜下隧道腫瘤切除術治療賁門周圍固有肌層良性腫瘤的臨床療效
楊文義 韓大正 武利萍 閆春曉 黃祎諾 譚莉霞 王航宇 董 勇 楊國威
賁門腫瘤是消化系統常見腫瘤,發生在胃賁門部位。賁門腫瘤發病早期無明顯不適,常與胃癌、食管癌相混淆,可通過超聲內鏡加以鑒別。有學者提出了隧道技術概念,經內鏡黏膜下隧道腫瘤切除術(STER)臨床價值得到了證實。為觀察STER對賁門周圍固有肌層良性腫瘤的治療效果,此研究收集了50例賁門周圍固有肌層良性腫瘤患者資料,報告如下。
1 資料與方法
1.1 臨床資料
此研究對象為我院2015年11月至2016年11月期間收治的符合納入標準的50例賁門周圍固有肌層良性腫瘤患者,隨機分為觀察組和對照組,每組25例,對照組男性15例,女性10例,年齡31~76歲,平均年齡(54.81±1.02)歲;病變直徑0.9~3.4 cm,平均直徑(1.58±0.24)cm。觀察組男性14例,女性11例,年齡30~75歲,平均年齡(54.80±1.04)歲;病變直徑0.9~3.3 cm,平均直徑(1.59±0.25)cm。兩組患者一般資料比較,P>0.05。
1.2 納入和排除標準
1.2.1 納入標準 ①符合賁門癌腫瘤內科診治指南[1];②通過消化內鏡檢測顯示賁門隆起型病變,呈橢圓形低回聲病變,回聲均勻、邊界清晰,考慮為賁門周圍固有肌層良性腫瘤;③無手術禁忌證,均耐受手術;④自愿簽署《知情同意書》。
1.2.2 排除標準 ①合并重要臟器功能嚴重不全;②精神異常、惡性病變者;③臨床資料不完善者,或中途退出研究者。
1.3 治療方法
對照組患者行常規外科手術治療,取上腹正中切口,切開入腹,觀察腫瘤大小、部位等,行胃部分切除術,腹腔引流,常規關腹。
觀察組患者行經內鏡黏膜下隧道腫瘤切除術,術前檢查并徹底清洗胃黏膜和賁門,將美蘭生理鹽水注射到距門齒3.6 cm黏膜下,在內鏡下采用Dual刀做“倒T”切口,切開黏膜,建立黏膜下隧道到距賁門3.9 cm,確保黏膜下腫瘤在隧道中充分暴露。采用IT刀逐層離斷黏膜下腫瘤,術后創面采用止血鉗處理。內鏡退出隧道,隧道入口通過多枚金屬夾閉合。
術中少量出血者,給予1∶1萬U去甲腎上腺素鹽水沖洗孔道,給予電凝處理;活動性出血者,應用熱止血鉗鉗夾出血點后電凝止血;術中若發生肌層穿孔,病變分離后,圈套器圈套切除,必要時可分塊切除病變;黏膜層小穿孔者,肽夾可直接夾閉,黏膜層大穿孔者,給予纖維蛋白噴灑封閉。術后禁食禁飲72 h,密切監測生命體征變化,記錄24 h尿量,術后給予抑酸、胃黏膜保護劑、抗生素等治療,復查胸腹透無明顯異常,可給予流質食物,逐步過渡到普通飲食。
1.4 觀察指標
①對比兩組患者手術時長、住院時間、治療費用等;②統計兩組患者術后并發癥發生率,包括發熱、皮下氣腫、切口疼痛、切口感染等。③術后1個月進行復查,觀察創面愈合情況。
1.5 統計學處理
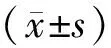
2 結果
2.1 手術時間、住院時間、治療費用比較
與對照組患者手術時間、住院時間、治療費用等指標比較,觀察組占優勢(P<0.05),見表1。
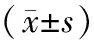
表1 兩組患者手術時間、住院時間、治療費用比較
2.2 術后并發癥發生情況比較
與對照組患者術后并發癥發生率比較,P<0.05,見表2。全部患者經保守治療后痊愈。

表2 兩組患者術后并發癥情況比較/例
2.3 復查結果比較
術后1個月復查,觀察組23例(92.00%)創面愈合,2例有數枚鈦夾殘留,內鏡下摘除,術后3個月復查全部愈合,無1例復發。對照組20例(80.00%)創面愈合,5例鈦夾殘留經內鏡下摘除,3個月后復查愈合,無復發。
3 討論
胃固有肌層腫瘤常發于胃底賁門處,多為平滑肌瘤和間質瘤。平滑肌瘤雖是1種良性腫瘤,但隨著病情的進展,瘤體逐漸增大,有數據顯示平滑肌瘤惡變率高達10%左右[2]。無論是間質瘤還是平滑肌瘤,瘤體增大會壓迫局部,出現胸痛、進食哽咽、刺激性咳嗽等不適,對患者身體健康造成嚴重影響。對于賁門周圍固有肌層良性腫瘤患者,臨床主張以手術為主,常見的切除手術包括外科手術和內鏡下行手術治療,其中傳統外科手術因賁門位置比較特殊,手術創傷相對較大,風險高,術后并發癥發生率高,影響預后效果。因此內鏡下治療成為了臨床首選治療方式。目前臨床常見的內鏡手術包括ESE、ESD、EFR等。但譚玉勇等[3]認為對于消化道固有肌層黏膜下腫瘤患者,ESD完全切除率僅為70%左右,EFR和ESE雖切除率高,但術后并發癥發生率較高,限制了臨床應用。
賁門周圍固有肌層腫瘤與食管固有肌層腫瘤形態存在較大的差異,前者呈不規則分葉狀生長,后者呈球形或橢圓形,可能與賁門固有肌層結構密切相關[4]。隨肌纖維走行,腫瘤可形成類似角樣的分葉和固有肌纖維相連,周邊平坦,中央隆起,賁門黏膜覆蓋在病變表明,無法觀察到病變周邊平坦形態,故鏡下病變大小較實際切除標本更小。隨著內鏡技術的飛速發展,超聲內鏡可明確賁門黏膜下腫瘤與固有肌層的關系,分界清楚,符合內鏡下治療適應證[5]。經內鏡隧道技術的提出,大大拓寬了內鏡治療的適應證。徐美東等[6]研究表明,23例胃固有肌層腫瘤患者均接受內鏡經黏膜下隧道腫瘤切除術(STER)治療,結果顯示內鏡經黏膜下隧道腫瘤切除術可一次性完整切除病變,快速恢復消化道完整性,降低消化道瘺發生率。對于固有肌層的賁門良性腫瘤,在距離瘤體3~5 cm處建立黏膜下隧道,腫瘤切除后,采用金屬夾完整對縫切口,利于恢復消化道完整性,在完整切除腫瘤的同時,避免或降低消化道瘺發生率。
有臨床研究表明,在接受隧道技術治療時,在隧道內易迷失方向,不易探尋病變,延長手術時間,增加并發癥發生風險。熊英等[7]研究表明,亞甲藍定位賁門固有肌層病變,可縮短手術操作時間,降低術后并發癥發生率。此研究在病變近端黏膜給予美蘭生理鹽水注射,幫助術者定位,縮短探尋病變的時間。此外在建立隧道時,應延伸至瘤體遠端1 cm處,確保隧道內空間充足,更好地暴露瘤體,利于手術操作。此研究結果表明,在手術操作時間、住院時間、治療費用、并發癥發生率等方面,觀察組上述指標均優于對照組(P<0.05),表明STER治療賁門周圍固有肌層良性腫瘤具有安全有效的特點,有利于降低并發癥發生率,縮短住院時間,減少治療費用,改善預后效果。STER對賁門固有肌層良性腫瘤治療優勢包括[8]:①通過黏膜層和固有肌層空間建立隧道,縮短手術操作時間;②在瘤體上方3~5 cm建立隧道,可確保腫瘤切除部位黏膜層的完整性;③內鏡下隧道技術在切除固有肌層腫瘤的同時,避免損傷周圍組織、臟器,減少出血、穿孔等并發癥的發生。在應用STER切除病變時,應注意以下幾點[9]:①不應急于切除白色瘤體,待病變邊界全部確定后再切除;②分葉形或多角形病變,采用電刀向下剝離,剝離部分病變后,圈套切除病變;③對于較大病變可一次性完整切除者,建議在隧道內分割,避免較大病變勉強取出時導致隧道入口撕裂,增加封閉難度。本組結果,表明STER利于術后創面愈合,提高治療效果,改善患者預后。
綜上所述,經內鏡黏膜下隧道腫瘤切除術治療賁門周圍固有肌層良性腫瘤具有安全、有效的特點,有利于降低并發癥發生率,縮短住院時間,加快患者康復速度。當然,對于此術式適應證的選擇及并發癥的處理,還需進一步研究和完善。

