逆行胰膽管造影取石聯合腹腔鏡膽囊切除術治療膽總管結石臨床研究
李 鋒,張永鋒,申 琳
陜西省銅川市人民醫院南院外一科(銅川727000)
主題詞 膽總管結石/外科學 胰膽管造影術,內窺鏡逆行/方法 膽囊切除術,腹腔鏡/方法
膽總管結石是消化內科常見疾病,屬于繼發性結石,通常是由患者膽囊內體積較小的結石嵌頓在膽囊管內或膽道感染所引起,多發于中年人群[1]。目前,臨床中主要采用外科手術治療膽總管結石,開腹膽總管探查取石仍是目前治療膽總管結石的主要手段,但是該方法手術風險較大,術后并發癥發生率高[2]。近年來,隨著醫療技術的日益成熟及醫療設備的不斷完善,腹腔鏡膽囊切除術已廣泛應用于臨床治療,但是術后復發率較高,容易造成結石殘余。因而,尋找一種徹底有效的取石方法是臨床醫學研究關注的焦點[3]。本研究通過回顧分析我院消化內科收治的150例膽總管結石患者的臨床資料,采用分組治療,旨在探討逆行胰膽管造影取石聯合腹腔鏡膽囊切除術治療膽總管結石的臨床效果。
資料與方法
1 一般資料 回顧分析2014年5月至2016年7月我院收治的150例膽總管結石患者的臨床資料,所有患者均符合《實用消化病學》中關于膽總管結石的診斷標準[4],且經B超及內鏡下逆行胰膽管造影術確診。排除合并有血液免疫系統疾病、嚴重心肝腎功能不全及惡性腫瘤患者等。本研究經我院醫學倫理委員會批準,并且患者均簽署知情同意書。本組病例均有不同程度的腹痛、黃疸、發熱等癥狀,其中男性61例,女性89例,年齡34~65歲,平均年齡(45.7±4.6)歲;病程為6個月至15年,平均病程(5.3±1.6)年;結石平均直接為(12.29±1.35)mm。150例患者隨機分為兩組,對照組67例,治療組83例,兩組患者一般資料比較差異無統計學意義(P>0.05),具有可比性。
2 治療方法 對照組采用傳統開腹膽囊管探查術進行治療;治療組采用逆行胰膽管造影取石術聯合腹腔鏡膽囊切除術進行治療,具體措施:第一步,實施逆行胰膽管造影術。進入手術室后行全身靜脈麻醉,患者取俯臥位或側臥位插入十二指腸鏡,查找十二指腸乳頭,在導絲引導下插管造影,確定結石的位置、數量及大小。接著行內鏡下括約肌切開術,切開長度為1~1.5 cm,然后用取石籃取石,對于直徑超過1.5 cm的結石應先采取機械性碎石再取出。取完結石后再次造影,以確保結石無殘余。第二步,腹腔鏡膽囊切除術。患者于全身麻醉后采用三孔法或四孔法入腹完成,切除膽囊,取出結石。膽囊切除后防止腹腔引流管,術后3~5 d拔除。兩組患者術后均給予抗感染、保肝藥物治療[5]。
3 觀察指標 觀察兩組患者治療效果(切口大小、術中出血量、手術時間、術后排氣時間及住院時間)、及術后并發癥發生情況。并比較兩組患者手術前后血清學指標[超敏C反應蛋白(hs-CRP)、腫瘤壞死因子(TNF-α)、白介素β(IL-1β)、白介素6(IL-6)、白介素8(IL-8)]術前及術后變化情況。
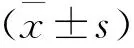
結 果
1 兩組患者手術前后血清學指標變化情況比較 見表1。治療組患者術后血清學各項指標改善情況均明顯優于對照組(P<0.05)。
2 兩組患者手術情況比較 見表2。治療組患者切口大小、術中出血量、手術時間、術后排氣時間及住院時間均明顯優于對照組(P<0.05)。
3 兩組患者并發癥發生情況比較 見表3。治療組患者出現殘余結石、膽管炎、膽漏及急性胰腺炎等并發癥的發生率明顯低于對照組(P<0.05)。
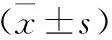
表1 兩組患者手術前后血清學指標變化情況比較
注:與術前比較,*P<0.05;與對照組比較,△P<0.05
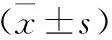
表2 兩組患者手術情況比較

表3 兩組患者并發癥發生情況比較[例(%)]
討 論
近年來,隨著人們生活水平的不斷提高及飲食習慣的改變,導致膽管膽總管結石的發病率呈逐年上升的趨勢[6]。膽總管結石臨床主要表現為腹脹、腹腔積液、腹痛、高熱及腹膜刺激征等,嚴重者會出現化膿性腹膜炎,出現休克等,對患者的生命安全造成嚴重威脅。臨床中主要采用手術方法治療,傳統的手術方法為開腹探查術,但該方法創傷大、恢復慢、術后并發癥多等。隨著微創手術在肝膽外科的廣泛應用,逆行胰膽管造影取石術聯合腹腔鏡膽囊切除術已成為治療膽總管結石的研究熱點,而且臨床療效明顯由于開腹膽囊管探查術,該方法具有安全有效、創傷小、恢復快等優勢,而且能夠有效改善患者預后情況。
逆行胰膽管造影術是膽胰疾病的一項重要診斷和治療手段,主要原理通過特定內鏡插入到十二指腸降段,并尋找出十二指腸乳頭部,打入特定造影劑,行膽胰腺造影,也可行細胞性及組織學檢查,明確診斷。與傳統外科手術相比,手術時間短、創面小、費用低、恢復快、容易被患者接受,但是其中操作多、操作時間長、應用器械多,自20世紀70年代用于臨床以來一直作為肝外膽管結石診斷的金標準,其診斷準確率可達90%以上,對于造影劑對比明顯的結石,可以作出瞬間診斷[7]。逆行胰膽管造影術已從一種診斷方法發展為幾乎完全是一種專門的治療手段。逆行胰膽管造影術最初主要用于膽胰疾病的診斷,隨著操作技巧的不斷完善以及消化內鏡和附件的改進,其治療作用及適應證范圍不斷擴大,安全性也不斷得以提高,現已成為膽胰疾病微創治療的重要手段[8]。逆行胰膽管造影術集診斷與治療為一體,不僅能為膽道手術前提供膽系全面的臨床資料,還能夠明確膽道術后的并發癥并能有效地進行相應的內鏡治療,具有微創、并發癥少、且容易控制等特點。這主要是由于逆行胰膽管造影術可以直接顯示膽管位置,易于確定結石的部位、大小、數目及活動度,同時可以了解膽總管的實際情況,同步配合進行EST及置入鼻膽管引流等治療措施。內鏡下括約肌切開術(EST)于1974年Kawai首先報道,胰膽疾病內鏡治療技術隨之得到蓬勃發展,現已廣泛應用于臨床[9-10]。EST在膽、胰疾病治療中的應用日趨廣泛。EST為治療膽總管結石、殘余結石找到簡便有效的方法,其成功率已達到90%以上。熟練掌握ERCP是行EST的先決條件,注意技術關鍵點和取石技巧是提高取石成功率的關鍵所在。
本研究結果表明,治療組患者術后血清學各項指標改善情況及手術情況均明顯優于對照組(P<0.05); 觀察兩組患者治療效果(切口大小、術中出血量、手術時間、術后排氣時間及住院時間)、及術后并發癥發生情況,并比較兩組患者手術前后血清學指標(超敏C反應蛋白、腫瘤壞死因子-α、白介素β1、白介素-6、白介素-8)變化情況,對照組及治療組,術后超敏C反應蛋白,腫瘤壞死因子,白介素β1、白介素-6、白介素-8均減低,但治療組下降明顯,兩組數據對比分析,差異有統計學意義(P<0.05)。并且治療組患者出現殘余結石、膽管炎、膽漏及急性胰腺炎等并發癥的發生率明顯低于對照組,差異具有統計學意義(P<0.05)。
綜上所述,逆行胰膽管造影取石聯合腹腔鏡膽囊切除術治療膽總管結石的臨床療效顯著,能夠有效縮短療程,創傷小,術后并發癥少,值得推廣應用。

