進展期遠端胃癌根治術中清掃No.14v組淋巴結的臨床價值*
趙彥會,李曉軍,馬 峰,朱占弟,王新剛,魏秋亞,樊 勇(蘭州大學第二醫院普外科4病區,甘肅蘭州 730000)
胃癌是最常見的惡性腫瘤之一,其死亡率居全球癌癥死亡第2位[1]。在我國大多數患者到中、晚期出現明顯癥狀后才會被明確診斷,因此胃癌患者在我國的死亡率居高不下。我國西北與東部沿海地區胃癌的發病率較高,且手術仍是治療胃癌的首要手段[2]。手術過程中行標準的淋巴清掃術能提高手術治療效果,所以淋巴結清掃是胃癌手術的關鍵。近年來,對胃癌手術及其臨床效果的研究存在爭議聚焦在淋巴結清掃術。胃癌D2根治術作為胃癌標準術式已經達成共識,就是手術過程中對第二站淋巴結進行徹底的清掃。目前,對于是否清掃腸系膜上靜脈淋巴結(No.14v淋巴結)仍存在一定爭議,本研究針對這一問題開展研究,現匯報如下。
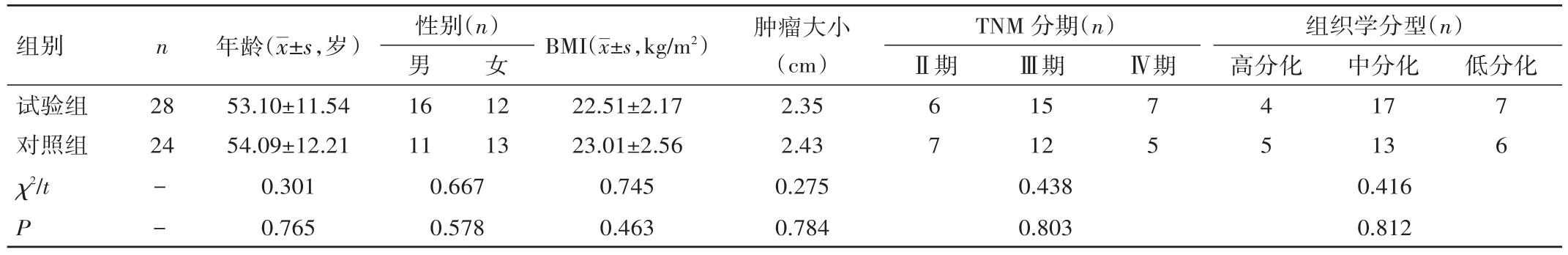
表1 兩組患者一般資料比較
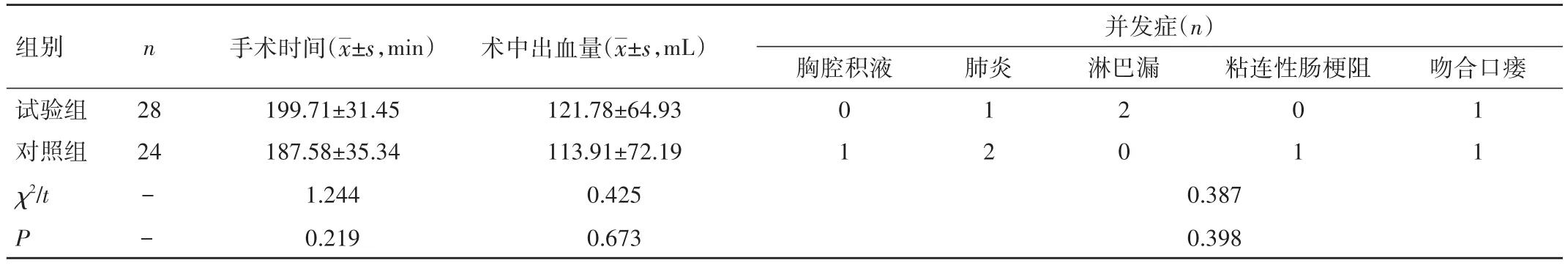
續表1 兩組患者一般資料比較
1 資料與方法
1.1 資料
1.1.1 一般資料 選擇蘭州大學第二醫院2013年1月至2014年1月收治的遠端胃癌患者167例,所有患者均經電子胃十二指腸鏡和病理確診,均由蘭州大學第二醫院倫理委員會審核通過。根據患者臨床資料排除不符合標準的患者,納入本病區行胃癌D2根治術且術中快速病理顯示No.6淋巴結陽性No.14v淋巴結清掃的患者28例作為試驗組,其中男16例,女12例,中位年齡53.10歲;同期選擇其他科室行胃癌D2根治術且術后病理顯示第6組淋巴結陽性患者24例作為對照組,其中男11例,女13例,中位年齡54.09歲。兩組患者年齡、性別、體重指數(BMI)、腫瘤大小、TNM分期、組織學分型等方面比較,差異均無統計學意義(P>0.05),見表1。
1.1.2 納入標準 (1)經電子胃鏡檢查及病理結果確診為進展期胃癌;(2)心、肺、肝、腎功能及全身營養狀況可耐受手術;(3)腹部、胸部增強CT等影像學檢查示無遠處轉移;(4)無胃部手術病史;(5)無化學藥物治療史。
1.2 方法
1.2.1 手術方法 兩組患者均完成腹腔鏡遠端胃癌D2根治術,首先于臍中置入10 mm trocar,建立CO2氣腹;進入腹腔鏡鏡頭探查腹腔,于右側腋前線肋緣下2 cm處附近及左鎖骨中線平臍上2 cm處附近定位,在腹腔鏡的引導下進5 mm trocar作輔助操作孔;右鎖骨中線平臍上2 cm處附近放置10 mm trocar作為主操作孔。整塊的切除胃及周圍的膜組織,清掃 No.3、4、5、6、7、8、9、12a等淋巴結,將第6組淋巴結取出,送快速病理,病理陽性者清掃No.14v淋巴結。用60 mm直線切割器于胃近端1/5處斷胃,將標本放入標本袋。術后由專門人員檢獲淋巴結并標注組別,送本院病理科檢驗。
1.2.2 術后治療與隨訪 所有患者行胃癌根治術,術后根據患者恢復情況預約第1次化學治療。根據患者胃癌大體標本的最終病理類型及臨床TNM分期制訂化學治療方案。在患者可承受的范圍內建議完善6次化學治療。對患者進行院外隨訪,每月1次,記錄患者相關健康數據。
1.3 統計學處理 應用SPSS19.0統計軟件進行數據分析,其中計量資料以表示,采用t檢驗,計數資料以率表示,采用χ2檢驗。P<0.05為差異有統計學意義。
2 結 果
2.1 兩組患者一般資料比較 兩組患者手術時間、術中出血量、并發癥發生率比較,差異均無統計學意義(P>0.05)。見表2。
2.2 兩組患者淋巴結情況比較 試驗組患者中位淋巴結清掃總數目31.43枚,明顯多于對照組的29.29枚,但差異無統計學意義(P>0.05);試驗組患者3年生存率為57.14%,對照組為29.17%,兩組比較,差異有統計學意義(P<0.05)。
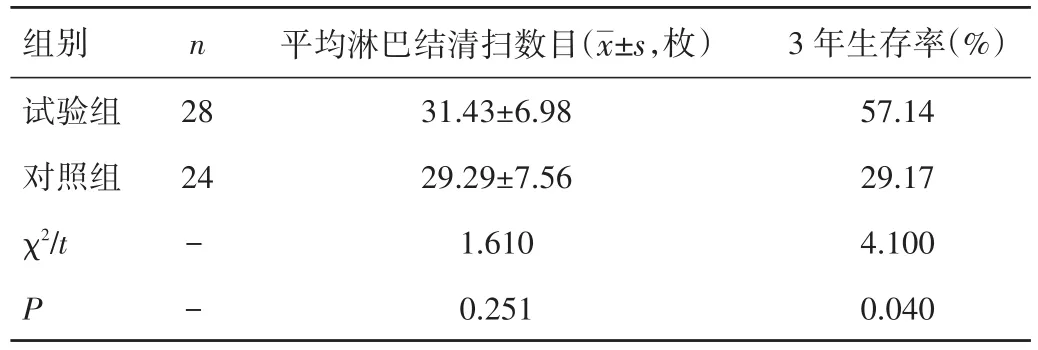
表2 兩組患者淋巴結情況比較
3 討 論
目前,胃癌D2根治術作為胃癌標準術式已經達成共識;但在清掃淋巴結過程中發現No.6淋巴結可疑陽性時是否清掃No.14v淋巴結仍存在一定爭議[3-4]。日本第14版《胃癌處理規約》指出,當腫瘤位于胃底及胃體時No.14v淋巴結屬第3站淋巴結,行D2手術無需清掃,但是對于胃竇部腫瘤則需常規進行清掃[5]。近年來,有研究表明,胃周淋巴結引流具有一定規律性,在胃癌的淋巴回流途徑中,No.14v淋巴結直接接受No.6淋巴結而來的部分淋巴回流,No.14v淋巴結緊鄰No.6淋巴結,二者之間沒有明的界限,且No.6淋巴結可回流至No.14v,理論上,一旦No.6淋巴結出現轉移,No.14v淋巴結發生轉移的概率很高[6]。這表明No.6淋巴結的轉移狀態可在很大程度上推測No.14v淋巴結是否發生轉移,對清掃No.14v淋巴結有指導作用。
No.6淋巴結可以認為是No.14v淋巴結的前哨淋巴結,對于術中發現有No.6淋巴結轉移的胃下部癌患者,在排除遠處轉移且手術條件允許的前提下應行No.14v淋巴結清掃[7]。日本《胃癌治療指南》英文版第3版指出[8],對于明顯的No.6淋巴結轉移的胃癌,清掃No.14v有可能會使患者受益。許多研究表明,No.14v淋巴結轉移后,患者的生存率會明顯下降[9-11]。AN等[12]的研究認為No.14v陽性的胃癌患者的3、5年生存率分別為 24%和 9%;TANIZAWA等[13]的研究結果顯示,No.14v陽性的胃癌患者的5年生存率僅為11.4%,而未轉移者為60.2%,差異有統計學意義(P<0.05)。由此可見,No.14v陽性患者的生存率整體偏低,但伴有No.14v淋巴結轉移卻獲得長期生存的胃癌患者并不少見,由此可見,并非所有No.14v淋巴結陽性都相當于遠處轉移狀態,不能完全否認No.14v淋巴結清掃的效果。原發腫瘤位于胃下1/3,No.6組淋巴結陽性,腫瘤浸潤深度達漿膜層,異常淋巴結較多,TNM分期較晚者No.14v淋巴結轉移的發生率會很高。因此,在術中通過檢驗No.6淋巴結轉移狀態來判斷是否進行No.14v淋巴結清掃可使得手術更加的精準化、個體化,也可使得患者受益。本研究試驗組患者行No.14v淋巴結清后3年生存率為57.6%明顯高于掃對比對照組37.1%,差異有統計學意義(P<0.05)。No.14v淋巴結的清掃有一定的手術難度,清掃No.14v淋巴結是必要、可使胃癌患者受益。本研究結果表明,術中通過快速冰凍病理檢驗No.6淋巴結轉移狀態來決定是否清掃No.14v淋巴結使得每例患者的治療更加的精準化、個體化,符合目前學科發展的理念。在遠端胃癌根治術中,No.6淋巴結可以認為是No.14v淋巴結的前哨淋巴結,其轉移狀態可以判斷No.14v是否清掃;遠端胃癌根治術中No.6淋巴結陽性時可根據手術難度來決定是否進行No.14v是否清掃,如果手術難度太大可放棄No.14v清掃,No.6淋巴結陰性時則不需要行No.14v清掃;No.14v淋巴結的清掃有一定的手術難度,需要具有豐富經驗的高年資醫師操作。

