腔鏡切除術與開放手術治療良性甲狀腺腫瘤的臨床效果對比
陳展輝 唐世龍 陳銳河 盧強 張小兵 張萬宇
(廣東省東莞市東華醫(yī)院普外科 廣東 東莞 523110)
對于良性甲狀腺腫瘤的治療,臨床主要采用手術切除法,隨著科技的發(fā)展,其切除的方法也不斷進步,首例腔鏡甲狀腺手術開始于1996年,主要有三種手術途徑:頸部入路、胸乳入路以及腋窩入路,其中臨床常用的手術入路為胸乳入路[1]。為了對經胸乳入路的腔鏡下甲狀腺腫瘤切除術有深入的了解,選擇了50例腔鏡下甲狀腺腫瘤切除的良性甲狀腺腫瘤患者以及50例開放手術切除的患者,對兩組患者的臨床效果進行了對比,現研究結果報道如下。
1.資料與方法
1.1 一般資料
選擇2016年1月—2018年1月我院收治的良性甲狀腺腫瘤患者100例,按照手術方法分為兩組,一組為腔鏡下甲狀腺腫瘤切除組(鏡下組),另一組為開放手術切除組(手術組),每組50例,其中鏡下組中男31例,女19例,年齡為46~61歲,平均年齡為51.9±5.3歲,其中32例為甲狀腺腺瘤,18例為結節(jié)性甲狀腺腫;19例為單側,21例為雙側;腫塊的最大橫徑為2.48±0.49cm;手術組中男27例,女23例,年齡為41~57歲,平均年齡為43.2±4.9歲,其中35例為甲狀腺腺瘤,15例為結節(jié)性甲狀腺腫;24例為單側,26例為雙側;腫塊的最大橫徑為2.61±0.51cm,兩組患者的基本病情無明顯差異(P>0.05),具有可比性。
1.2 研究標準
本次研究的納入標準為:①臨床診斷為良性甲狀腺腫瘤;②既往無甲狀腺腫瘤的手術史;③既往無頸部的手術史以及頸部的治療史;④患者無合并其他系統(tǒng)嚴重的疾病;⑤本次研究得到了本院倫理委員會的同意;⑥患者以及其家屬簽署了知情同意書。
具有以下情況之一者不得納入本次研究:①患者因身體素質較低,不滿足手術的條件;②經病理檢查診斷為甲狀腺癌的患者;③精神疾病的患者。
1.3 治療方法
對兩組患者進行常規(guī)的術前準備,麻醉后進入手術室,其中手術組為患者的胸骨切跡上作為切口,手術切口長度約為5~7cm,對頸部進行分離,分離出患者的甲狀腺外層被膜,不借助任何工具,直視下對甲狀腺進行次全切除或部分切除,最后對切除部分進行快速冰凍病理檢查[2];鏡下組為在患者的胸骨前雙側乳頭連線中點做一個1.5cm的觀察孔,在該觀察孔放入甲狀腺腔鏡,再從患者兩側的乳暈上緣各作切口,放入5mm Trocar,依次置入操作鉗和超聲刀,根據從觀察孔看到了患者甲狀腺腫瘤的具體情況,在甲狀腺腔鏡下用超聲刀做甲狀腺組織部分切除或全切,切除部分也進行快速冰凍病理檢查。
1.4 療效觀察
本次研究主要從以下兩個方面進行療效的對比:①手術中:主要對比兩組患者的切開長度、出血量和手術時間;②手術后:比較兩組患者手術后出現并發(fā)癥的例數,例如吞咽困難、甲狀腺功能減退、術后繼發(fā)出血等;再對患者進行手術后滿意的回訪,主要分為非常滿意、滿意以及不滿意,滿意度=(非常滿意的例數+滿意例數)/總例數×100%。
2.數據處理
本次研究采用SPSS18.0軟件進行數據處理。
3.研究結果
3.1 比較兩組患者手術中的情況
由表1可知,手術組的切口長度以及出血量均大于鏡下組,但是其手術時間比鏡下組短(P<0.05),具有統(tǒng)計學意義。
表1 兩組患者手術中情況(±s)

表1 兩組患者手術中情況(±s)
注:手術組vs鏡下組,* P<0.05。
組別 例數(n) 切口長度(cm) 出血量(ml) 手術時間(min)手術組50 5.61±0.58 21.82±2.19 61.55±9.14 鏡下組50 2.49±0.36* 57.11±2.49* 75.95±10.09*
3.2 比較兩組患者手術后的情況
由表2可知,手術組發(fā)生了9例不良反應,并發(fā)癥的發(fā)生率為18%,但是鏡下組發(fā)生了3例,并發(fā)癥的發(fā)生率為6%(P>0.05)。
表2 兩組患者手術后情況(±s)
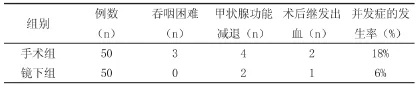
表2 兩組患者手術后情況(±s)
并發(fā)癥的發(fā)生率(%)手術組50 3 4 2 18% 鏡下組50 0_2_16%組別 例數(n) 吞咽困難(n) 甲狀腺功能減退(n) 術后繼發(fā)出血(n)
3.3 比較兩組患者的滿意度
由表3可知,手術組的滿意度僅為76%,低于鏡下組的94%(P<0.05)。

表3 兩組患者的滿意度(%)
本次研究說明使用腔鏡切除術治療良性甲狀腺腫瘤,就手術中情況來說,有利于縮短切口的長度,有利于患者在手術后的恢復,不易在頸部留下明顯的瘢痕,對患者的美觀影響不大,減少了甲狀腺手術給患者尤其是中青年女性帶來心理創(chuàng)傷;其出血量較少也有利于患者術后的恢復。進一步比較兩組的滿意度,腔鏡甲狀腺手術組的滿意度高出開放手術組23.7%。總之,腔鏡甲狀腺手術比較傳統(tǒng)開放手術,更容易受到廣大良性甲狀腺腫瘤患者歡迎,在這個手術技術與器械不斷發(fā)展的時代,值得在臨床得到更多的推廣。

