動態增強MRI鑒別診斷前列腺中央腺體T2WI低信號病變
熊青青,牛翔科,高月琴,張仕慧,彭 濤(成都大學附屬醫院放射科,四川 成都 610081)
前列腺癌在老年男性中發病率及死亡率均較高,多發生于前列腺外周帶,但亦可發生于前列腺中央腺體[1-2]。發生于中央腺體的前列腺癌需與前列腺良性病變,如前列腺增生結節、慢性炎癥、上皮內瘤變及纖維化等相鑒別,上述良性病變在T2WI上同樣表現為等或低信號,且可引起擴散受限[2],常規MRI常難以區分。動態增強MRI(dynamic contrast enhanced-MRI, DCE-MRI)可通過定量及半定量指標評價病灶的血流動力學特征,有助于鑒別診斷[3-5]。本研究探討DCE-MRI定量及半定量參數對前列腺中央腺體內T2WI低信號病灶的鑒別診斷價值。
1 資料與方法
1.1 一般資料 回顧性分析2014年1月—2016年12月在我院接受前列腺常規MRI和DCE-MRI的123例患者資料。入組標準:①臨床資料完整;②接受前列腺MR檢查前無內分泌、放療等非手術治療史及前列腺活檢史;③MR檢查后接受經直腸超聲引導下標本盒標記法穿刺活檢術或前列腺根治術,并獲得病理結果;④中央腺體存在T2WI低信號結節。排除標準:①圖像偽影嚴重,影響觀察;②前列腺中央腺體內無結節病灶,或結節病灶T2WI表現為高信號。最終納入59例患者,年齡54~89歲,平均(73.2±5.4)歲;其中前列腺癌患者32例(前列腺癌組),前列腺增生伴慢性炎癥患者15例(增生伴慢性炎癥組),高級別上皮內瘤變(high grade intraepithelial neoplasia, HGPIN)患者12例(HGPIN組);血清前列腺特異性抗原(prostate specific antigen, PSA)水平5.25~2 200.00 μg/L。
1.2 儀器與方法 采用Siemens Avanto 1.5T MR掃描儀,8通道體部相控陣線圈,以恥骨聯合上方約2 cm處為中心進行掃描。常規掃描序列包括軸位、冠狀位及矢狀位TSE T2W,軸位T1W及DWI。DCE-MRI采用梯度回波容積內插體部檢查(volume interpolated body examination, Vibe)序列,TR 4.2 ms,TE 1.7 ms,矩陣153×192,FOV 180 mm×180 mm,ETL 18,層厚3 mm,共掃描21層。對比劑采用釓噴酸葡胺注射液(Gd-DTPA),以高壓注射器經肘前靜脈注入,流率2 ml/s,劑量0.2 mmol/kg體質量,隨后以相同流率注射20 ml生理鹽水。注射對比劑前先掃1期作為蒙片,注射對比劑同時開始掃描,共掃描35個周期,采集時間共2 min 39 s。
1.3 圖像分析 將DCE-MRI圖像導入Omni Kinetics血流動力學定量軟件,選擇髂外動脈層面勾畫圓形ROI,獲得時間-濃度曲線作為動脈輸入函數。結合前列腺根治術后大體標本或穿刺活檢結果及T2WI,在動態增強序列圖像中定位對應病灶,觀察病灶位置、形態及邊界,選擇強化明顯區域作為病灶ROI,面積約為40 mm2,盡量避開外周帶與中央腺體交界處、尿道、精囊根部、血管、出血或鈣化灶等。應用Extended Tofts Linear雙室模型對病灶ROI層面進行血管滲透性定量及半定量分析,生成各參數偽彩圖,并獲得定量參數容積轉運常數(Ktrans)、速率常數(Kep)、血管外細胞外容積分數(Ve)、對比劑血漿容積(Vp)及半定量參數達峰時間(time to peak, TTP)、最大濃度(maximum concentration, Concmax)、最大斜率(Slopemax)及時間-濃度曲線下面積(area under the time-concentration curve, AUTC),每個ROI測量3次,取平均值。
1.4 統計學分析 采用SPSS 17.0統計分析軟件。計量資料以±s表示。先行Levene方差齊性檢驗,如方差齊則以單因素方差分析前列腺癌、增生伴慢性炎癥與HGPIN組間DCE-MRI各參數的差異,如方差不齊,則采用近似F檢驗Welch法,兩兩比較采用LSD或DunettT3法。采用MedCalc軟件繪制ROC曲線,以評價各參數對前列腺癌的診斷效能,以Z檢驗比較曲線下面積(area under the curve, AUC)的差異。P<0.05為差異有統計學意義。
2 結果
根據手術或穿刺病理結果,共檢出55個前列腺癌病灶、54個前列腺增生伴慢性炎癥病灶和55個HGPIN病灶。
2.1 MRI表現 中央腺體的前列腺癌病灶T2WI表現為結節狀或不規則低信號,邊界欠清;DCE-MRI為快進快出,呈高灌注表現(圖1);前列腺增生伴慢性炎癥病灶T2WI多表現為高低不等的混雜信號,34個結節周圍可見低信號假包膜,DCE-MRI多表現為漸進性強化,后期強化程度無明顯下降(圖2);HGPIN病灶T2WI以低信號為主,DCE-MRI多呈漸進或平臺型強化(圖3)。
2.2 DCE-MRI參數 前列腺癌組、前列腺增生伴慢性炎癥組與HGPIN組間Ktrans、Kep、Ve、Vp、TTP及Slopemax差異均有統計學意義(P均<0.05),兩兩比較,前列腺癌組與HGPIN組間Ktrans、Kep、Ve、Slopemax及TTP差異有統計學意義(P均<0.05),前列腺癌組與前列腺增生伴慢性炎癥組間Vp及TTP差異有統計學意義(P均<0.05),HGPIN組與前列腺增生伴慢性炎癥組間Ktrans、Kep、Vp及TTP差異有統計學意義(P均<0.05);3組間Concmax和AUTC總體差異均無統計學意義(P均>0.05),見表1。
2.3 診斷效能 ROC曲線分析顯示,以TTP、Ktrans及Kep診斷前列腺癌的AUC較大,分別為0.743、0.735及0.721(P均<0.001);以3.05 min、1.43 ml/min和1.46 ml/min為診斷界值,TTP、Ktrans及Kep診斷前列腺癌的敏感度和特異度分別為72.73%和74.31%、100%和53.21%、61.82%和79.82%。TTP、Ktrans與Kep診斷前列腺癌的ROC曲線AUC兩兩比較差異均無統計學意義(P均>0.05),但均大于Ve值診斷前列腺癌的AUC(Z=2.414,P=0.016;Z=4.122,P<0.001;Z=2.046,P=0.041),且TTP診斷前列腺癌的AUC大于Vp值的AUC(Z=2.054,P=0.040)。見表2、圖4。
表1 前列腺癌組、前列腺增生伴慢性炎癥組與HGPIN組DCE-MRI參數比較(±s)
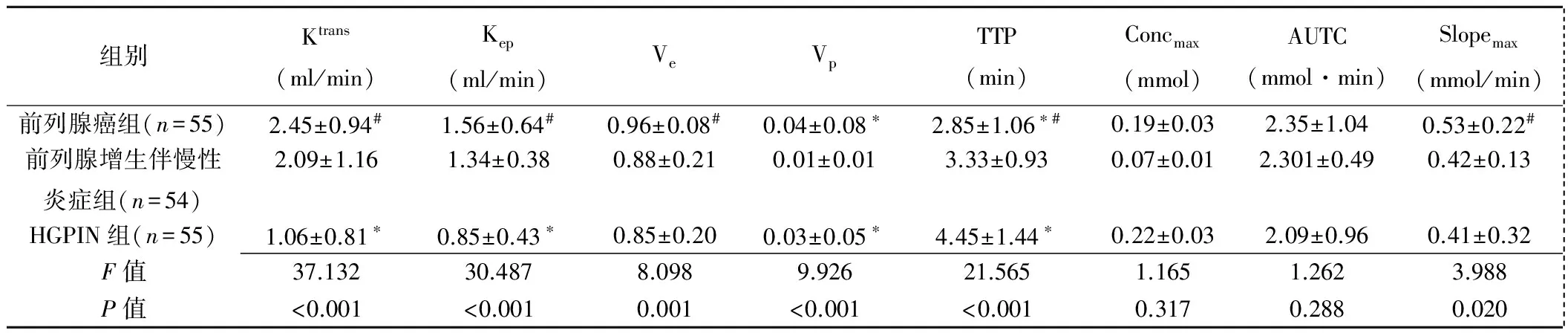
表1 前列腺癌組、前列腺增生伴慢性炎癥組與HGPIN組DCE-MRI參數比較(±s)
組別Ktrans(ml/min)Kep(ml/min)VeVpTTP(min)Concmax(mmol)AUTC(mmol·min)Slopemax(mmol/min) 前列腺癌組(n=55)2.45±0.94#1.56±0.64#0.96±0.08#0.04±0.08?2.85±1.06?#0.19±0.032.35±1.040.53±0.22# 前列腺增生伴慢性炎癥組(n=54)2.09±1.161.34±0.380.88±0.210.01±0.013.33±0.930.07±0.012.301±0.490.42±0.13 HGPIN組(n=55)1.06±0.81?0.85±0.43?0.85±0.200.03±0.05?4.45±1.44?0.22±0.032.09±0.960.41±0.32 F值37.13230.4878.0989.92621.5651.1651.2623.988 P值<0.001<0.0010.001<0.001<0.0010.3170.2880.020
注:*:與前列腺增生伴慢性炎癥組比較P<0.05;#:與HGPIN組比較P<0.05
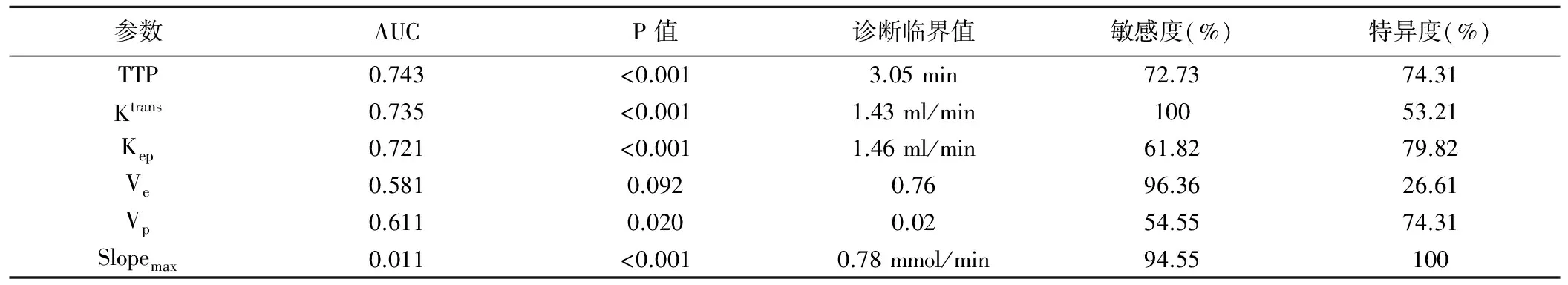
表2 DCE-MRI各參數對前列腺癌的診斷效能

圖1 前列腺癌患者,65歲 A.T2WI; B. DCE-MRI(第6期圖像); C.Ktrans偽彩圖; D.Kep偽彩圖
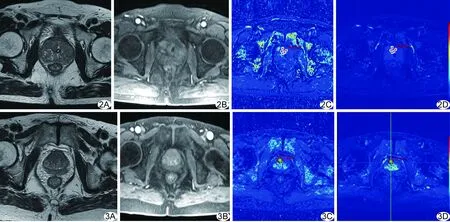
圖2 前列腺增生伴慢性炎癥患者,70歲 A.T2WI; B.DCE-MRI(第6期圖像); C.Ktrans偽彩圖; D.Kep偽彩圖 圖3 HGPIN患者,81歲 A.T2WI; B.DCE-MRI(第6期圖像); C.Ktrans偽彩圖; D.Kep偽彩圖
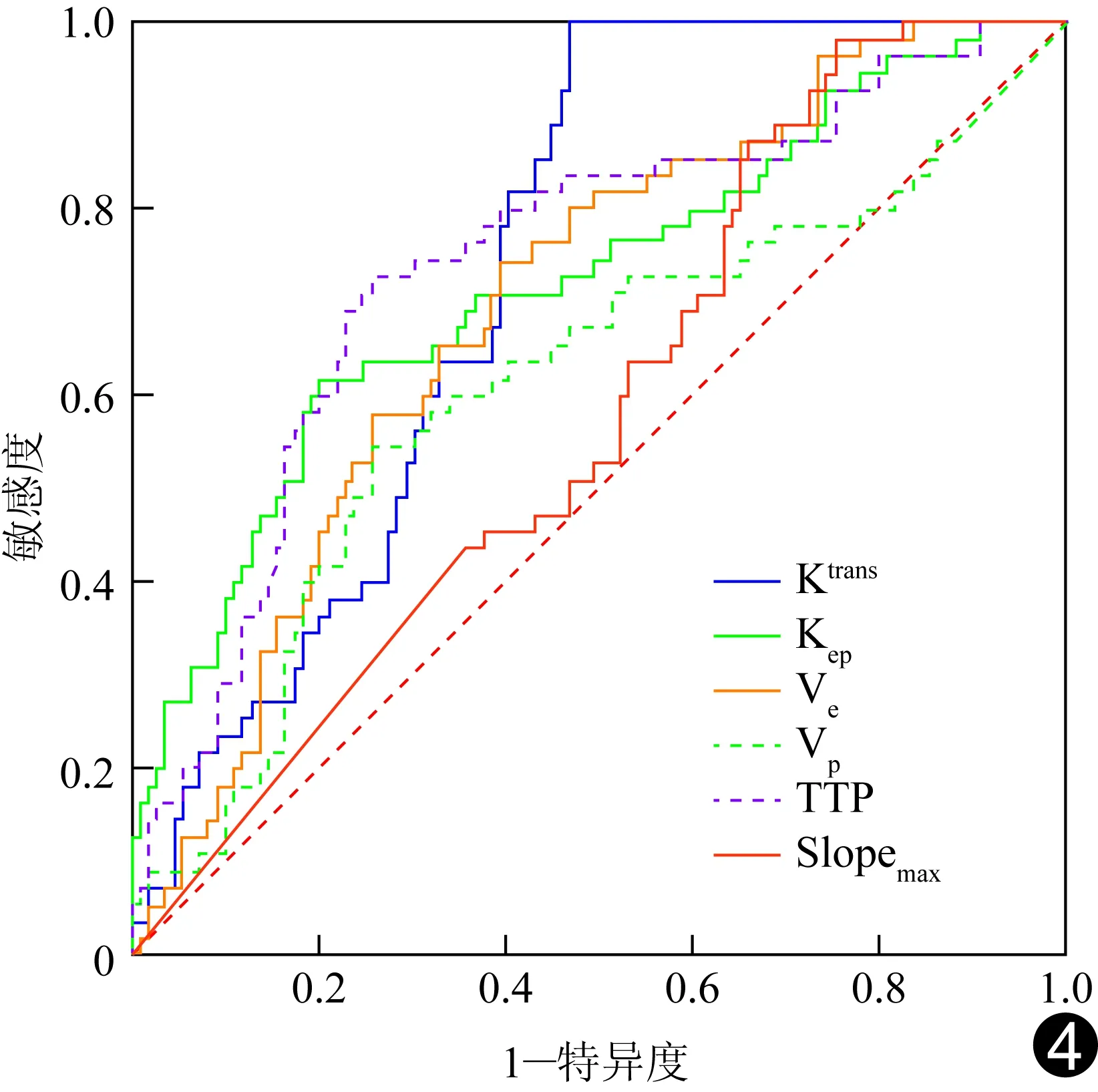
圖4 DCE-MRI各參數診斷前列腺癌的ROC曲線
3 討論
前列腺疾病是老年男性的高發病,檢查重點在于篩查前列腺癌。常規MR T2WI診斷前列腺癌的敏感度較高,但特異度較低。基質型前列腺增生、炎癥、萎縮纖維化及上皮內瘤變等良性疾病T2WI亦可表現為低信號[2-3],同時大多DWI呈高信號,難以與前列腺癌區別。Boneckamp等[6]指出,前列腺癌的ADC值與部分非癌病變重疊。HGPIN是一種癌前病變,與前列腺癌的分子生物學行為有一定相似之處[7],早期鑒別診斷有助于減少不必要的穿刺,避免不良反應。通過分析對比劑滲漏、回流及在血管內外所占比例,DCE-MRI可精確、重復測量腫瘤微血管生理解剖及功能[8-9]。
以往對前列腺的動態增強的研究[3,10]常采用定性分析,即觀察增強曲線的類型,而曲線類型在部分良惡性病變中存在重疊;對影像學資料進行量化分析,更有利于直觀、準確地檢出惡性病變。本研究結果顯示,前列腺癌的TTP明顯小于增生伴慢性炎癥和HGPIN。TTP主要反映對比劑流入組織的速度,前列腺癌血管密度增加,且新生毛細血管基底膜不連續、管徑粗細不均、管壁缺乏肌層和基底膜,導致血管通透性增加,對比劑廓清較快,因此早期強化迅速,TTP縮短;炎性組織血管數目亦可增加,但其血管生成相對成熟,形態及功能無明顯變化,對血管壁的通透性及血流阻力影響較小,故早期強化滯后于惡性病變[11]。
Ktrans為單位時間內對比劑從血液進入到組織間隙的容積,其大小取決于血流量、毛細血管滲透性和表面積,Kep為單位時間內對比劑從組織間隙進入血管的容積,二者是反映組織微血管密度和滲漏性的主要指標[2]。前列腺癌組織內含有大量分化不成熟的腫瘤新生血管,管壁通透性較高,因此Ktrans及Kep值較高。本研究中前列腺癌與增生伴慢性炎癥患者間Ktrans和Kep值差異無統計學意義(P均>0.05),可能是由于基質型增生結節血供豐富,加之慢性炎癥刺激使血管通透性增高,故與前列腺癌組DCE-MRI結果相似。Ve是血管外細胞外容積分數,以往關于Ve值的研究結果分歧較大。景國東等[12]認為前列腺癌與增生的Ve值差異無統計學意義,而本研究結果表明前列腺癌與癌前病變HGPIN間Ve差異有統計學意義(P<0.05),但其對前列腺癌的診斷效能較低,ROC曲線AUC僅為0.581,均低于Ktrans、Kep及TTP值的AUC。Vp為對比劑血漿容積分數,本研究發現增生伴慢性炎癥組Vp低于其他2組,推測其原因,可能在于大量增生的間質組織阻止對比劑進入血管內,但有關具體機制還有需大樣本、多中心研究進一步分析。
本研究結果表明,當Ktrans>1.43 ml/min、Kep>1.46 ml/min或TTP≤3.05 min時,診斷位于中央腺體且T2WI為低信號的前列腺癌的敏感度和特異度均較高,且三者間ROC曲線AUC兩兩比較差異均無統計學意義。
本研究的局限性:①病理樣本多經直腸穿刺活檢獲得,存在一定的假陰性;②總體樣本量相對較少,可能存在一定偏倚;③不同的藥物動力學模型及主觀因素等均可能影響DCE-MRI的定量分析結果,有待于進一步探討。后續研究可采用多參數MRI進行綜合分析,尋求最佳診斷方法,為計算機輔助診斷(computer aided diagnosis, CAD)技術[13-15]的發展提供數據支持。

