基于損害控制的分期手術方案對多發傷合并不穩定骨盆骨折的療效分析
陳福洪,廖 華,朱 靜,何海山,李 暉,陳雪潔
不穩定骨盆骨折多發生于劇烈暴力損傷,常伴有顱腦、腰椎等合并傷,預后較差。近年來,隨著外科急救技術的進步,不穩定骨盆骨折存活率得到顯著改善,但仍未達到滿意程度[1]。損害控制理念綜合應用多學科方法,在控制病情進展基礎上,進行手術或其他干預。既往研究顯示損害控制理念用于肝臟和腹部創傷手術,能顯著提高救治生存率[2-3],遂寧市中醫院創傷骨科自2015年將損害控制理念用于臨床以來,在改善不穩定骨盆骨折預后中獲得一定效果。
臨床資料
1 一般資料
回顧性分析2012年6月—2017年6月遂寧市中醫院創傷骨科收治的80例不穩定性骨盆骨折患者,其中2012年6月—2014年12月42例為常規手術組,男性27例,女性15例;年齡34~53歲,平均45.1歲;Tile分型:B型29例,C型13例;致傷原因:道路交通傷25例,高處墜落傷11例,重物砸傷6例;ISS(23.1±8.2)分;合并傷:四肢骨折18例次,胸腰椎骨折11例次,顱腦損傷10例次,胸部損傷9例次,直腸會陰損傷6例次;合并2項及以上損傷者12例。2015年1月—2017年6月38例為分期手術組,男性26例,女性12例;年齡35~55歲,平均46.1歲;Tile分型:B型28例,C型10例;致傷原因:道路交通傷21例,高處墜落傷10例,重物砸傷7例;ISS(22.6±7.6)分;合并傷:四肢骨折16例次,胸腰椎骨折13例次,顱腦損傷10例次,胸部損傷7例次,直腸會陰損傷5例次,合并2項及以上損傷者13例。排除病例資料缺失者,兩組患者性別、年齡、骨折分型、致傷原因、ISS評分及合并傷情況差異無統計學意義(P>0.05)。
2 治療方法
2.1分期手術組 (1)搶救:入院后盡快建立靜脈通道,保持呼吸道通暢,吸氧,積極抗感染和抗休克治療。給予少量格林乳酸鈉后進行止血,隨后給予充足液體復蘇,以平均動脈壓≥60mmHg為復蘇目標。聯系相關科室處理合并傷,行Ⅰ期手術。開放性四肢骨折行早期清創、牽引并進行外固定,胸腰椎骨折行簡單椎板減壓內固定術,盆腔出血行髂內動脈結扎或填塞止血,顱腦損傷行開顱術,直腸尿道損傷給予造瘺或留置導尿管。(2)ICU治療:積極糾正酸中毒和低體溫,防止凝血功能紊亂。①加蓋衣被,減少暴露,采用壓縮空氣熱交換毯等保溫設備,并使輸液液體溫度維持在38℃;②監測患者血液狀態和凝血功能,根據血小板、紅細胞懸液及血沉檢測數據,調整輸液制劑和輸血計劃;③動態監測患者呼吸頻率,根據血氣分析和血乳酸指數進行抗酸治療。(3)確定性手術:待患者生命體征穩定后,34例行擇期Ⅱ期切開復位內固定術,4例行外固定架持續固定。
2.2常規手術組 建立靜脈通道,吸氧,進行對癥處理,患者脫離生命危險后隨即進行內固定術,需要急診處理的合并傷一并手術,39例行切開復位內固定術,3例行外固定架持續固定。
3 觀察指標
記錄兩組治療期間并發癥和病死率發生情況,兩組入院時和確定性手術前PCT、T及pH變化情況。比較兩組復位質量、PCT、體溫、pH值,另觀察手術相關指標,如入院至確定性手術時間、術中輸血量、手術時間、住院時間、住院費用。手術時間和術中出血量均以急救Ⅰ期手術和確定性手術之和計算,出院時評估恢復效果,復位質量影像學評價按照Matta標準執
行[4]:優:X線片顯示最大分離移位距離<4mm;良:≥4mm及<10mm;可:≥10mm及<20mm;差:≥20mm。
4 統計學分析
結 果
1 兩組臨床預后比較
治療期間分期手術組發生并發癥8例,發生率21.05%;死亡2例,1例因ARDS搶救無效死亡,1例肺部感染誘發DIC死亡。常規手術組并發癥19例,發生率為45.24%;死亡7例,其中2例因ARDS搶救無效死亡,3例因深部感染誘發DIC死亡,另2例因傷勢過重死于失血性休克。兩組患者并發癥發生率差異有統計學意義(P<0.05),病死率差異無統計學意義(P>0.05)。見表1。
2 兩組術后恢復情況比較
分期手術組患者出院時恢復優良率顯著高于常規手術組(P<0.05)。見表2。
3 兩組凝血功能、體溫及酸堿水平指標比較
確定性手術前兩組患者PCT、體溫及pH水平較入院時均得到顯著改善(P<0.05),分期手術組較常規手術組改善效果更為顯著(P<0.05)。見表3。
4 兩組手術和住院情況比較
分期手術組患者入院至確定性手術時間顯著長于常規手術組(P<0.05),手術時間和術中輸血量顯著低于常規手術組(P<0.05)。兩組住院時間和住院費用差異無統計學意義(P>0.05)。見表4。
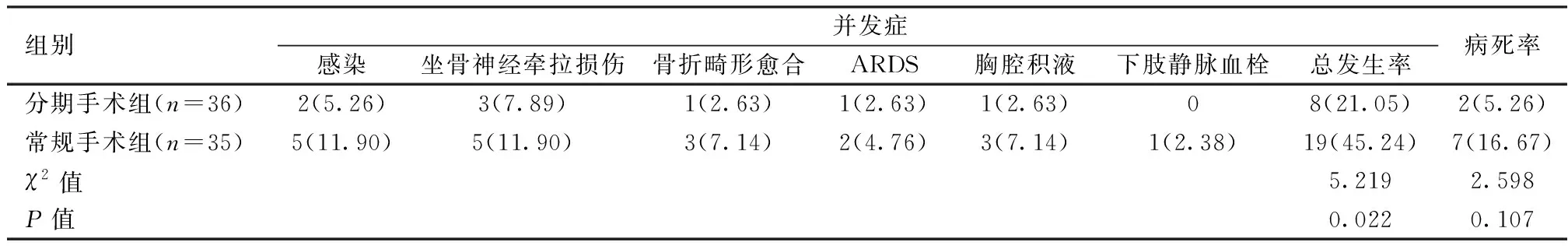
表1 兩組臨床預后比較[n(%)]

表2 兩組術后骨折恢復情況比較[n(%)]
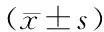
表3 兩組凝血功能、體溫及酸堿水平指標比較
與入院時比較:*P<0.05
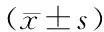
表4 兩組手術和住院情況比較
討 論
損害控制理論主張對于劇烈暴力引起的損傷應注重盡早控制出血,避免繼發感染,同時積極處理合并傷[5],防止多功能臟器衰竭和DIC,提高搶救成功率的同時,為二次處理創造條件。有學者明確指出[6]病死率與救治時間呈正相關性。本研究中納入對象均為不穩定骨盆骨折,且均合并各種合并傷。根據損害控制理論,在手術第一階段以控制大出血和處理合并傷為主,避免失血性休克和多功能臟器衰竭等不良預后。研究結果也顯示,分期手術組出血量較常規手術組顯著降低,且病死率低于常規手術組,但兩組差異無統計學意義,可能與樣本量少有關。另外,低體溫、代謝性酸中毒及凝血功能障礙是導致不穩定骨盆骨折不良預后的“致死三聯征”,糾正酸中毒和凝血功能障礙對改善預后具有重要價值[7]。損害控制理論搶救成功后注重糾正“致死三聯征”,為患者接受Ⅱ期手術提供穩定的內環境。肖虹等[8]也認為遵循損害控制原則,對合并傷進行早期處理,并糾正酸中毒能減輕致命性腦損傷,減少Ⅱ期手術對機體造成的二次打擊,與本文結論相似。
PCT是降鈣素的前肽物質,在發生組織損傷和微循環障礙后,PCT分泌增加,既往研究還發現PCT與凝血功能呈顯著相關性,能作為預測DIC的獨立危險因子[9]。本研究顯示確定性手術前分期手術組PCT、體溫及pH水平顯著優于常規手術組和入院時,提示損害控制原則的應用能改善患者手術時全身情況,這為Ⅱ期手術提供了有利條件。傷后24h是不穩定骨盆骨折后死亡的高發期[10-11],本研究在搶救成功后,在第二階段以糾正酸中毒和凝血功能紊亂為主,雖然延遲了解剖復位時間,可能對骨折復位質量產生一定影響,但在損害控制理論指導下,充足的ICU治療為患者Ⅱ期手術提供了穩定的內環境,這對減少術后并發癥具有重要意義,不僅不影響骨折愈合,還有助于改善復位質量。研究結果也顯示,分期手術組術后并發癥顯著低于常規手術組,且術后患者恢復優良率顯著優于常規手術組,提示損害控制理念的應用對提高手術療效具有一定應用價值。
本研究進一步分析兩組手術和住院情況,發現分期手術組輸血量和手術時間均低于常規手術組,這可能與損害控制
理念的應用改善患者全身情況、減小手術操作難度有關。另外,兩組患者住院時間和費用差異無統計學意義,提示雖然損害控制理念延長術前準備時間,但并不顯著增加總體治療時間,提示損害控制理念并不增加患者經濟負擔,這可能是因術后患者并發癥少、恢復快,縮短了術后住院時間所致。
綜上,基于損害控制理念的分期手術方案較傳統常規手術方案在提高患者生存率、減少并發癥方面更具優勢,有助于術后早期康復。
參考文獻:
[1] 劉瑩松,張勁松,劉家國,等.骶髂螺釘治療不穩定型骨盆骨折的療效分析[J].創傷外科雜志,2013,15(2):119-122.
[2] 儲文軍,馬大喜,朱建華,等.損傷控制性手術在嚴重肝臟外傷中的應用價值[J].肝膽胰外科雜志,2012,24(4):275-277.
[3] 尤建權,錢海鑫,戴佳文,等.損傷控制外科在嚴重腹部創傷中的應用[J].中華急診醫學雜志,2014,23(4):443-445.
[4] 韋新寧,吳福燚,羅佳龍,等.不穩定骨盆骨折的手術內固定治療[J].現代中西醫結合雜志,2012,21(7):723-725.
[5] 宮晨,林陽,李昆朋,等.損傷控制性手術在邊界型嚴重多發性骨折治療中的應用[J].中華創傷雜志,2012,28(11):1022-1025.
[6] 劉磊,陳偉,孫家元,等.損傷控制骨科在不穩定骨盆骨折治療中的應用[J].中華創傷雜志,2013,29(1):6-9.
[7] 黃強,楊洋,魏安卿,等.損傷控制性復蘇對創傷性凝血障礙的影響[J].中國急救醫學,2013,33(10):901-903.
[8] 肖虹,黃警銳,胡唏,等.損傷控制性手術在178例以重型顱腦損傷為主的多發傷中的應用[J].第三軍醫大學學報,2012,34(19):2012-2015.
[9] 曲遠青,劉濤,劉媛,等.不同病程的細菌性炎癥患者中降鈣素原與凝血功能指標的相關性分析[J].免疫學雜志,2015,16(5):417-420.
[10] Heetveld MJ,Harris I,Schlaphoff G,et al.Guidelines for the management of haemodynamically unstable pelvic fracture patients[J].Ann J Surg,2015,74(7):520-529.
[11] 應凱,遲曉飛,王文輝.骨盆前外固定術在不穩定性骨盆骨折治療中的應用效果觀察[J].山東醫藥,2015,22(6):89-90.

