臨床路徑在可摘局部義齒修復游離端牙列缺失患者中的應用價值
劉霜,閆卉
肯氏Ⅰ、Ⅱ類可摘局部義齒(removable partial denture,RPD)在咀嚼等功能負荷下會發生一定程度的移位,對基牙產生持續的側向力和扭力,造成基牙過載,導致義齒出現翹動、擺動、旋轉、下沉等不穩定現象[1]。臨床醫生通過合理設計義齒的各個組成部分,可以將基牙和支持組織承受的應力控制在其生理承受范圍內,從而成功采用RPD方法修復缺失牙,避免義齒的不穩定現象[2]。臨床上通常使用臨床路徑[3]規范醫療操作和流程,合理設計RPD,提高質量[4];降低義齒返修率,減少調改次數,控制醫療費用[5]。但目前有關將臨床路徑引入牙列缺損患者RPD修復的研究尚少。本研究將臨床路徑引入到牙列缺損患者的RPD的修復中,以臨床路徑來指導修復,并與傳統修復方法進行比較,以期評價臨床路徑的應用效果。
1 資料與方法
1.1 一般資料 選擇2014年7月—2016年7月于我院口腔科就診,進行RPD游離端牙列缺損修復的患者130例,口腔內余留牙和牙槽嵴黏膜情況相近、肯氏分類及亞類相同的2例為一對,共65對,均分為臨床路徑組和傳統修復組。
納入標準:符合《臨床診療指南-口腔醫學分冊》[6]診斷為肯氏Ⅰ、Ⅱ類牙列缺損,并接受游離端鈷鉻合金RPD修復;已經完善齲病、牙周病治療;口內余留牙松動度<Ⅰ°,牙槽骨吸收不超過根長的1/3;無需拔除的殘根和不能保留的患牙;無不良修復體;缺牙區為拔牙后3個月以上,黏膜愈合良好,牙槽嵴豐滿度較好,缺牙區齦方距離≥6 mm;無煙酒嗜好;認知能力無障礙;愿意遵從醫囑。排除標準:余留牙存在影響義齒修復效果的牙體牙髓和牙周疾病;不能接受RPD修復方式;精神、心理、生理上不能配合;合并其他影響義齒修復效果的疾病;不能遵從醫囑,不能保證口腔衛生。2組一般資料差異無統計學意義,見表1。
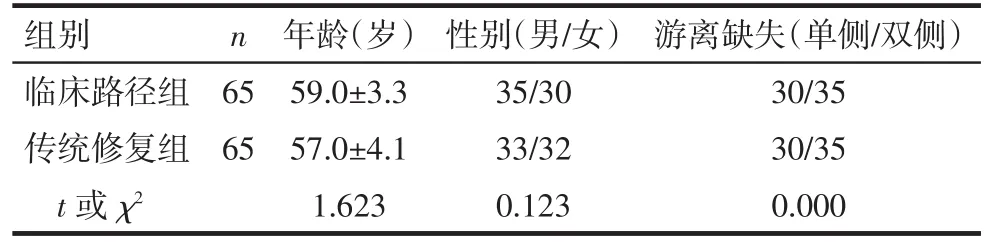
Tab.1 Comparison of general information between two groups of patients表1 2組患者一般資料比較
1.2 方法 臨床路徑組按照臨床路徑程序制作鈷鉻合金鑄造RPD,傳統修復組采用常規診療程序制作同種RPD。
1.2.1 臨床路徑組 結合以往研究[2,5-7]和科室具體工作,設計如下臨床路徑,見圖1。
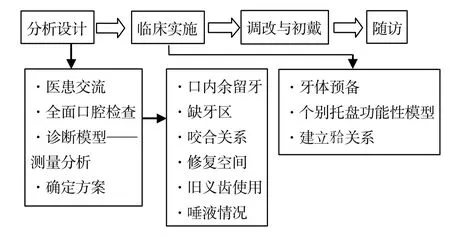
Fig.1 Flow chart of the clinical pathway of removable partial denture圖1 RPD臨床路徑流程圖
第一階段,分析設計階段。(1)醫患交流。了解患者的主訴和持續時間,系統治療史,牙科治療史,尤其是修復相關的治療史及患者的期望。(2)全面的口腔檢查。①口內余留牙牙體狀況:齲病,牙周狀況。②缺牙區狀況:牙槽嵴高度、寬度,牙槽黏膜的健康狀況、厚度、可移動度,系帶附著的位置,骨性突起和不利的骨性倒凹。③關系穩定性:評估天然牙特別是基牙的傾斜、旋轉、移位和伸長,在牙尖接觸位時上、下牙接觸的牙面位置和數量,前伸和側方運動時有無牙尖干擾。④修復空間檢查:有無對頜牙過長、前牙深覆或前牙過度磨耗引起的后牙修復間隙喪失。⑤舊義齒使用情況:在口內外對舊義齒的外形、適合性、固位、穩定、設計的合理性以及對天然牙和軟組織造成的損傷等進行評估。⑥唾液的質和量。(3)取診斷模型。診斷模型上觀測儀,測量確定就位道,分析平面、牙弓形態和咬合關系。完成全面的診斷性檢查并確定可以采用RPD修復后,制定序列修復治療計劃,根據支持組織的不同完成義齒的設計,并告知患者治療方案的風險和好處,請患者參與最終治療方案的確定。
第二階段,臨床實施階段。(1)牙體預備。通過診斷模型,醫師可以掌握就位道,需要預備的牙齒區域,需要改變的牙齒外形以及支托和鄰面板放置的位置,從而進行準確的牙體預備。(2)取印模。對于遠中游離端義齒制作個別托盤,采用二次印模法,制取功能性印模;對不同組織進行選擇性加壓,為游離端義齒基托提供足夠的支持。(3)建立關系。依據上下頜余留牙的咬合接觸關系和頜位關系,選擇托記錄上下頜位置關系。
第三階段,RPD的初戴和調改,以及對患者的戴牙指導,包括維護和清潔。
第四階段,隨訪。經過初戴義齒的適應期之后,檢查義齒的質量和使用情況。
1.2.2 傳統修復組 首次就診時直接完成檢查、診斷、方案制定、備牙及取模型,確定咬合關系,缺失牙較多的情況進行第二次復診,試戴支架咬蠟堤或試排牙確定咬合關系,最后一次復診時即可戴牙。
1.3 效果評判 由同一醫生完成所有臨床操作,由同一位護士協助取印模灌注石膏模型,由同一加工廠同一組技師完成技工操作。在完成戴牙后,由同一位醫生向患者介紹義齒摘戴方法和日常清潔維護,要求患者常規戴用,如有疼痛或不適及時復診調改,直至無疼痛不適癥狀,可以適應RPD修復,適應期結束。隨訪觀察日期自戴牙之日起至2017年7月,隨訪1~3年,檢查并記錄以下內容:適應期的調改次數,適應期結束后咀嚼是否有力,咀嚼時游離端基托是否存在肉眼可見動度[8],基牙發生齲壞數量,基牙松動度變化以及患者使用義齒時是否出現食物嵌塞。
1.4 統計學方法 采用SPSS 16.0統計學軟件進行數據處理。符合正態分布的計量資料以均數±標準差(±s)表示,2組間比較用配對t檢驗。不符合正態分布的數據用M(P25,P75)表示,2組間比較用Wilcoxon秩和檢驗;計數資料用例(%)表示,組間比較用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
臨床路徑組在適應期調改次數低于傳統方法組;調改后咀嚼有力的比例高于傳統方法組,肉眼可見動度、基牙齲壞、基牙松動及食物嵌塞比例均低于傳統方法組(均P<0.05),見表2。
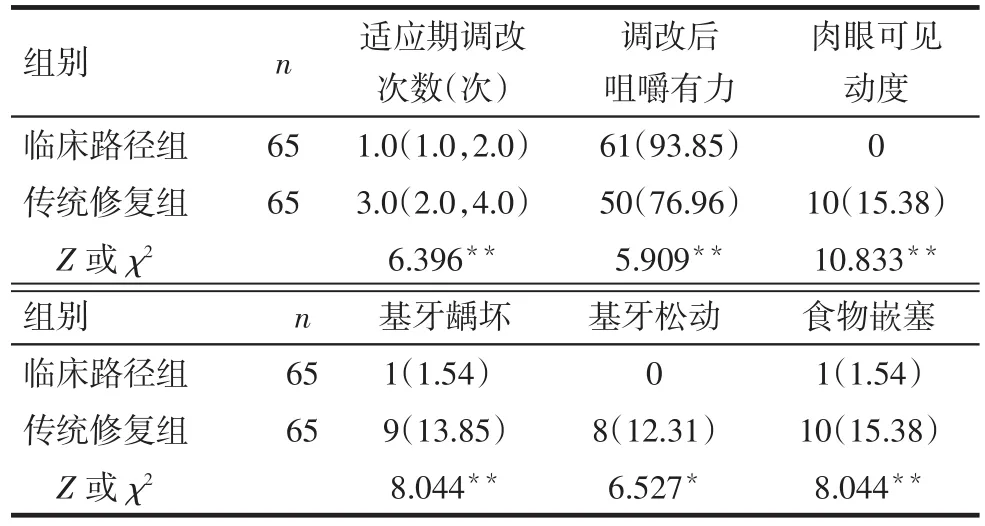
Tab.2 Comparison of the effect of removable partial denture in two groups表2 2組RPD修復效果比較
3 討論
3.1 RPD應用的現狀 牙列缺失患者往往會在咀嚼功能已經下降到自己不能忍受的程度才會引起注意而就診,而且這個程度是因人而異的,因此對牙列缺失類型相同的患者采取同樣的修復治療,患者的滿意度也不相同。有研究認為,15~74歲人群中戴義齒者比例為21.4%,55歲以上年齡的人群中RPD的使用率更高,而且下頜牙列缺損患者不佩戴義齒的比例(19.4%)較上頜牙列缺損患者不佩戴義齒的比例(2.2%)高6倍,這從側面反映了下頜義齒在臨床應用中的難點[9]。義齒缺乏穩定性是最常見的問題。研究顯示,支托的形式,義齒基托伸展范圍、應力分布情況,以及義齒支架適合性被認為是RPD中最常見的容易失誤之處,而這些方面的設計與義齒功能穩定性直接相關[10]。上頜義齒中,義齒缺乏穩定性的發生率是缺乏固位力發生率的7倍;在下頜義齒中,這個發生率是1.8倍[9]。有研究表明,很多醫患不滿意的病例是由于臨床設計不合理或沒有規范的流程造成的[11]。
3.2 RPD修復牙列游離端缺失病例中臨床路徑和傳統修復方法的比較 傳統修復一般需要就診2~3次,雖然操作簡便,療程短,容易被牙列缺損患者接受,但缺陷在于修復效果的不可預見性,也無法保障患者的滿意度。臨床路徑強調的是思考先于操作,一方面,與傳統的粗略設計后直接進入臨床實施階段不同,臨床路徑組在不可逆、有創的臨床實施階段前,還有一個無創的分析設計階段。通過全面的口內檢查和對診斷模型進行觀測分析、設計,確定模型前后左右最有利的傾斜方向,合理利用倒凹,充分利用可余留牙,合理設計各固位體的位置和基托范圍,減少基牙承受過大的扭力,加大平衡力矩并增加平衡力,補償支持組織可讓性之間的差異,并使力沿牙體長軸方向傳遞,并且通過基托均勻分布在各支持組織上[12-13]。另一方面,臨床路徑組在取印模步驟中,規定制作個別托盤,采取功能性印模法,即游離端鞍基區在咬合壓力下所得的為功能性壓力印模,余留牙列區域為解剖式印模,這樣可以使基牙和黏膜及其下方的牙槽骨共同承擔垂直向的咬合力,因此基托在承受咬合力時,不下沉或很少下沉,基牙所承受的扭力也相應減少,這和Sajian[14]的研究結果相近。
此外,一個成功的修復不僅要醫生滿意,還要從患者角度出發進行缺牙修復,要全面考慮患者缺失牙后在解剖和生理方面的變化,制作滿足患者美觀及功能需求的修復體,關注患者使用過程中的主觀感受。本研究中,調改后咀嚼有力的比較顯示,臨床路徑組明顯優于傳統修復組,適應期調改次數低于傳統方法組,出現肉眼可見動度、基牙齲壞、基牙松動及食物嵌塞比例均低于傳統方法組,證實臨床路徑方法的優越性。
從臨床效果上,相比傳統修復方法而言,遵循臨床路徑方法制作RPD能夠合理設計支托卡環,使咬合力量均勻分布在支持組織上,有利于義齒的固位,同時可以避免對基牙產生過大的扭力;減小游離端義齒不同支持組織間可讓性差異,有利于義齒穩定,因此臨床路徑方法值得在臨床推廣應用,隨著相關材料研究的進步和相關技術的完善,其優勢將更加明顯。
[1]Jorge JH,Quishida CC,Vergani CE,et al.Clinical evaluation of failures in removable partial dentures[J].J Oral Sci,2012,54(4):337-342.
[2]Lynch CD.Successful removable partial dentures[J].Dental Update,2012,39(2):118-120,122-126.
[3]Adegboyega KL,Thomas R,Leigh K,et al.What is a clinical pathway?Refinement of an operational definition to identify clinical pathway studies for a Cochrane systematic review[J].BMC Medicine,2016,14:1-5.doi:10.1186/s12916-016-0580-z.
[4]Saint S,Hofer TP,Rose JS,et al.Use of critical pathways to improve efficiency:a cautionary tale[J].Am J Manag Care,2003,9(11):758-765.
[5]Kaur M.Treatment outcome of the removable partial denture prosthodontics approach[J].International Journal of Community Health&Medical Research,2017,3(2):29-32.
[6]中華醫學會.臨床診療指南-口腔醫學分冊[M].北京:人民衛生 出 版 社 ,2005:248.Chinese Medical Association.Clinical diagnosis and treatment guidelines—Stomatology Fascicule[M].Beijing:People’s Medical Publishing House(PMPH),2005:248.
[7]Macura-Karbownik A,Chladek G,?mudzki J,et al.Chewing efficiency and occlusal forces in PMMA,acetal and polyamide removable partial denture wearers[J].Acta Bioeng Biomech,2016,18(1):137-144.doi:10.5277//ABB-00357-2015-03.
[8]隋磊,劉紅紅,余培,等.修正模型印模技術對模型游離端形態及義齒修復效果的影像[J].天津醫藥,2014,42(4):352-355.Sui L,Liu HH,Yu P,et al.Influence of the altered-cast impression technique on distal-extension alveolar ridge morphology and restorative result[J].Tianjin Med J,2014,42(4):352-355.doi:10.3969/j.issn.0253-9896.2014.04.018.
[9]Alan BC,David TB.McCracken可摘局部義齒修復學[M].羅云,王敏,樓北雁,譯.12版.北京:人民軍醫出版社,2013:7.Alan BC,David TB.McCracken’s Removable Partial Prosthodontics[M].Luo Y,Wang M,Lou BY,translation.The twelfth edition.Beijing:People’s Military Medical Press,2013:7.
[10]Bohnenkamp DM.Removable partial dentures:clinical concepts[J].Dental Clinics of North America,2014,58(1):69-89.
[11]Lynch CD,Allen PF.Why do dentists struggle with removable partial denture design?An assessment of financial and educational issues[J].Br Dent J,2006,200(5):277-281.
[12]PrasadS,MonacoEA Jr.A modified treatmentapproach forfabricating a mandibulardistal-extension partia ldenture:aclinical report[J].Quintessence Int,2010,41(3):185-189.
[13]Chen J,Ahmad R,Suenaga H,et al.Shape optimization for additive manufacturing of removable partial dentures--a new paradigm for prosthetic CAD/CAM[J].PLoS One,2015,10(7):e0132552.doi:10.1371/journal.pone.0132552.
[14]Sajjan C.An altered cast procedure to improve tissue support for removable partial denture[J].Contemp Clin Dent,2010,1(2):103-106.doi:10.4103/0976-237X.68600.

