經會陰三維超聲評估不同分娩方式對初產婦產后早期肛提肌彈性的影響
翟鳳丹,林 萍
(1.河北醫科大學第三醫院超聲科,河北 石家莊 050051;2.大連醫科大學附屬第一醫院超聲科,遼寧 大連 116023)
DOI:10.13929/j.1003-3289.201705009
根據Petros和Ulmsten提出的整體理論,盆底肌肉、結締組織(包括筋膜和韌帶)、血管及神經共同組成了肌性-彈力系統,維持盆底器官結構的整體性和功能的完善性。妊娠和分娩時,女性體內激素水平、新陳代謝等均經歷一系列變化,這對盆底肌肉、筋膜等支持組織是一次巨大考驗。肛提肌是盆底支持結構的主要部分[1],肛提肌的生物力學特性與盆底功能密切相關。本研究應用經會陰三維超聲從收縮性與延展性兩方面評估初產婦產后早期肛提肌彈性,探討不同分娩方式對肛提肌彈性的影響。
1 資料與方法
1.1 一般資料 收集2016年4月—9月在我院住院分娩的初產婦60名,其中經陰道分娩30名(陰道分娩組),選擇性剖宮產30名(剖宮產組)。納入標準:年齡23~31歲,身高158~168 cm,體質量50~65 kg,產后6~10周,新生兒體質量2 500~4 000 g,單胎、足月產,孕前體健;排除妊娠期合并癥及分娩巨大兒者。選擇同期接受卵泡監測、身體健康及年齡、身高、體質量指數相匹配的未育女性30名作為對照組。本研究經醫院倫理委員會批準,所有受檢者均知情同意。
1.2 儀器與方法 采用GE Voluson E8彩色多普勒超聲診斷儀,RAB6-D容積探頭,頻率4~8 MHz,三維掃查角度85°。囑受檢者排空大小便,充盈膀胱約50 ml后,取膀胱截石位,髖部屈曲并適度外展。探頭表面涂適量耦合劑,外覆保鮮膜,保鮮膜外再涂較多耦合劑。將探頭緊貼受檢者會陰部,探頭距恥骨聯合下緣<1 cm,獲取清晰的盆底標準矢狀切面圖像,由腹側至背側依次為恥骨聯合、膀胱、膀胱頸、尿道、子宮頸、陰道、直腸和肛管;于Render模式下啟動3D掃查程序,分別在靜息、收縮狀態及最大瓦氏動作下獲得容積數據,測量盆膈裂孔面積(A)、周長(C)和肛提肌肌性部分長度(L)。由2名高年資超聲醫師測量數據,重復2次,取平均值。計算肛提肌收縮與靜息狀態時A、C、L的差值(ΔA、ΔC、ΔL)及收縮狀態時應變率(ε),以反映肛提肌的收縮性;計算肛提肌最大瓦氏動作與靜息狀態時A、C、L差值(ΔA'、ΔC'、ΔL')及最大瓦氏動作時的應變率(ε'),以反映肛提肌的延展性。ε=(Lc-Lr)/Lr,ε'=(Lv-Lr)/Lr,Lr、Lc、Lv分別代表靜息狀態、收縮狀態、最大瓦氏動作時盆膈裂孔平面肛提肌肌性部分的長度。比較不同組間ΔA、ΔC、ΔL、ε及ΔA'、ΔC'、ΔL'、ε'的差異。
1.3 統計學分析 采用SPSS 17.0統計分析軟件,計量資料以±s表示,3組間各參數比較采用單因素方差分析,2組間比較采用獨立樣本t檢驗,P<0.05為差異有統計學意義。
2 結果
陰道分娩組、剖宮產組及對照組間年齡、身高、孕前體質量指數差異均無統計學意義(P均>0.05),陰道分娩組、剖宮產組產后時間以及新生兒雙頂徑、頭圍、體質量比較,差異均無統計學意義(P均>0.05),見表1。
收縮狀態時三維重建圖像可見肛提肌長度變短,厚度增加,盆膈裂孔縮小;瓦氏動作時肛提肌長度變大,厚度變薄,盆膈裂孔增大。對照組盆膈裂孔呈較規則的菱形,肛提肌回聲致密,走行呈“V”字,盆膈裂孔內結構完整緊湊,尿道、陰道、直腸沿盆底中軸線依次排列(圖1)。陰道分娩組和剖宮產組產后早期盆膈裂孔可出現不同程度變形,呈類橢圓形,盆膈裂孔內結締組織疏松,肛提肌走行呈“U”字,其中17例盆底器官偏離中軸線,表現為盆膈裂孔左右不對稱,尤其在陰道分娩組表現明顯(圖2)。
表1 3組間一般情況比較(±s,n=30)
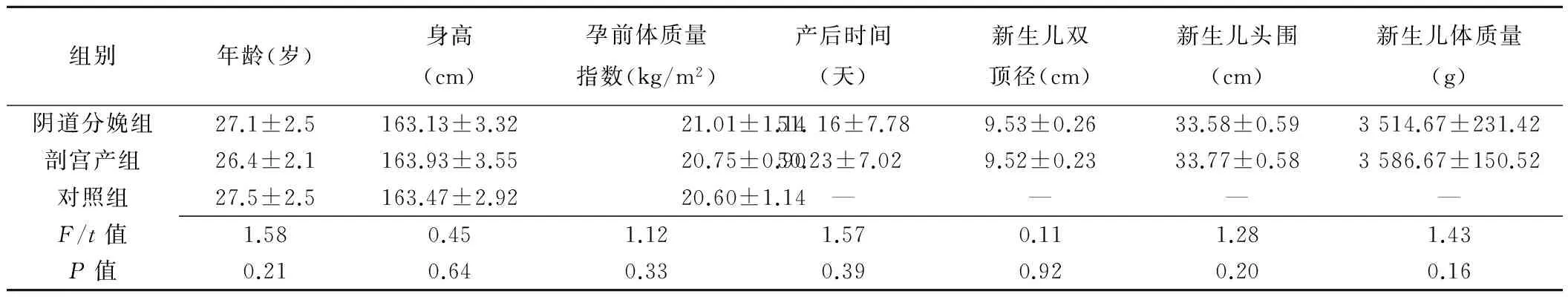
表1 3組間一般情況比較(±s,n=30)
組別年齡(歲)身高(cm)孕前體質量指數(kg/m2)產后時間(天)新生兒雙頂徑(cm)新生兒頭圍(cm)新生兒體質量(g)陰道分娩組27.1±2.5163.13±3.3221.01±1.1451.16±7.789.53±0.2633.58±0.593514.67±231.42剖宮產組26.4±2.1163.93±3.5520.75±0.9050.23±7.029.52±0.2333.77±0.583586.67±150.52對照組27.5±2.5163.47±2.9220.60±1.14————F/t值1.580.451.121.570.111.281.43P值0.210.640.330.390.920.200.16
表2 3組間肛提肌彈性參數比較(±s,n=30)
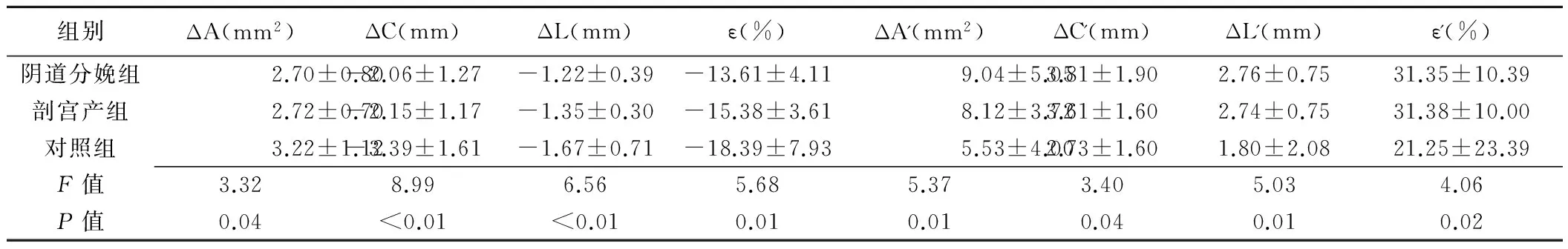
表2 3組間肛提肌彈性參數比較(±s,n=30)
組別ΔA(mm2)ΔC(mm)ΔL(mm)ε(%)ΔA'(mm2)ΔC'(mm)ΔL'(mm)ε'(%)陰道分娩組2.70±0.80-2.06±1.27-1.22±0.39-13.61±4.119.04±5.053.81±1.902.76±0.7531.35±10.39剖宮產組2.72±0.70-2.15±1.17-1.35±0.30-15.38±3.618.12±3.723.61±1.602.74±0.7531.38±10.00對照組3.22±1.12-3.39±1.61-1.67±0.71-18.39±7.935.53±4.002.73±1.601.80±2.0821.25±23.39F值3.328.996.565.685.373.405.034.06P值0.04<0.01<0.010.010.010.040.010.02
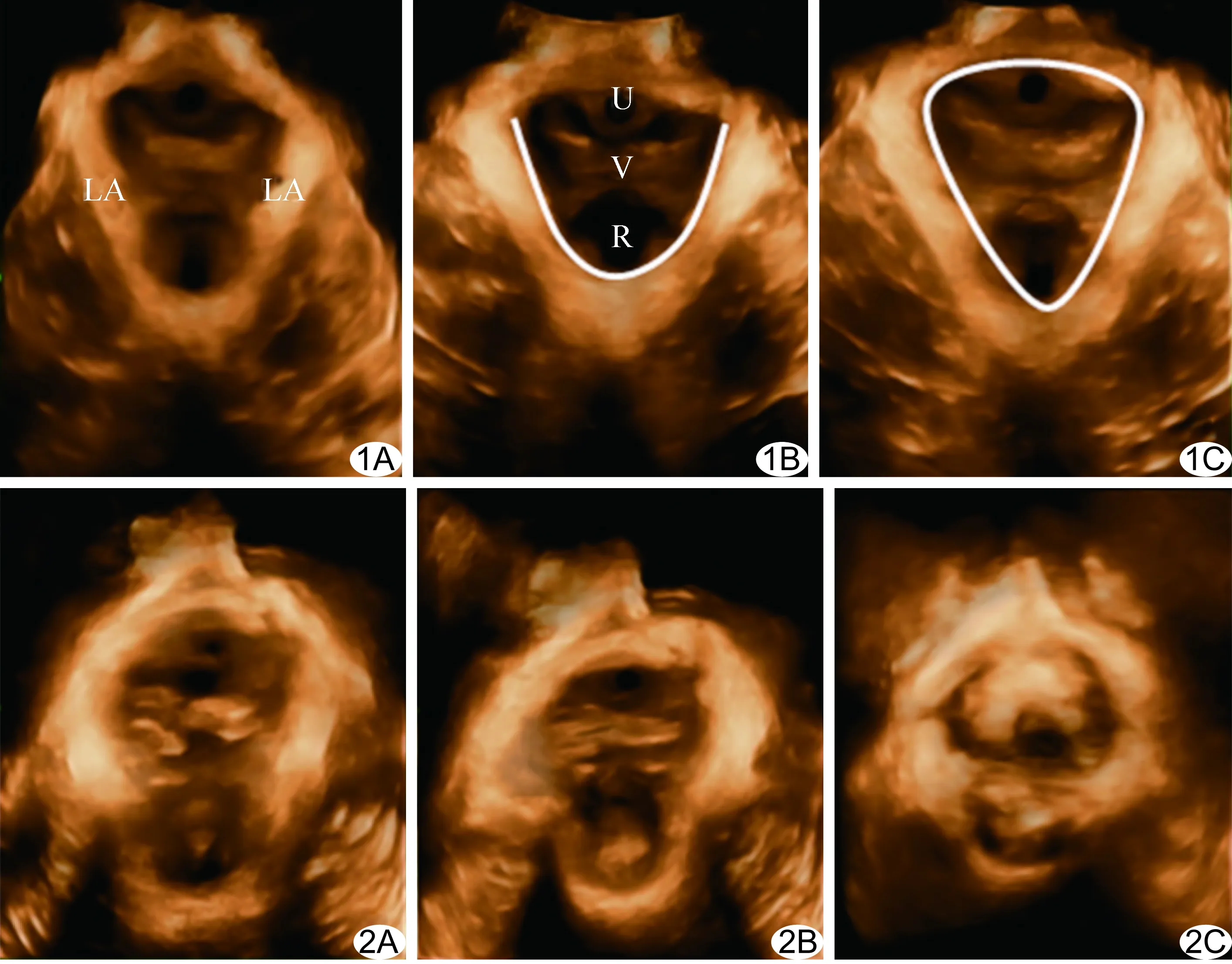
圖1 對照組盆膈裂孔三維超聲表現 A.靜息狀態; B.收縮狀態(白線為肛提肌長度); C.最大瓦氏動作(白線區域為盆膈裂孔面積) (LA:肛提肌;U:尿道;V:陰道;R:直腸) 圖2 經陰道分娩患者盆膈裂孔三維圖像 A.靜息狀態; B.收縮狀態; C.最大瓦氏動作
3組間ΔA、ΔC、ΔL、ε差異有統計學意義(P均<0.05),兩兩比較示陰道分娩組、剖宮產組ΔA、ΔC、ΔL、ε均小于對照組(P均<0.05),陰道分娩組與剖宮產組比較差異無統計學意義(P均>0.05)。3組間ΔA'、ΔC'、ΔL'、ε'差異有統計學意義(P均<0.05),兩兩比較示陰道分娩組、剖宮產組ΔA'、ΔC'、ΔL'、ε'均大于對照組(P均<0.05),陰道分娩組與剖宮產組比較差異無統計學意義(P均>0.05),見表2。
3 討論
多層肌肉、筋膜及神經構成盆底復雜的支持系統,共同承托盆底器官,維持其穩定性及功能完善性。盆底支持系統中,肛提肌起最重要的支撐作用,除撐托盆底器官外,其對尿道、陰道和肛管還有一定的括約作用,輔助控制排便、排尿。盆膈裂孔是由前方的恥骨聯合后緣、兩側的恥骨支和恥骨直腸肌內側緣、后方的肛提肌板前緣共同圍成的菱形結構,位于人體軀干的最底部,內有尿道、陰道和直腸。因此,從解剖結構上看,盆膈裂孔大小的變化,可一定程度反映肛提肌的收縮性與延展性[2]。有學者[3]指出,肛提肌的彈性功能與盆底器官的形態、位置及功能密切相關。
女性妊娠、分娩過程是對盆底結構及功能的巨大考驗[4]。產后早期是盆底功能恢復的黃金時期,有效地鍛煉肛提肌可減緩,甚至避免盆底功能障礙性疾病的發生。因此,及時發現產后女性盆膈裂孔形態的變化及肛提肌彈性的改變,對指導患者及時采取康復治療措施、加速盆底組織和生理功能的恢復具有重要意義。
本研究采用經會陰三維超聲實時動態觀察初產婦產后早期不同狀態下盆膈裂孔的形態,并以ΔA、ΔC、ΔL及ε量化評估肛提肌的收縮性,認為其改變量越大代表肛提肌收縮性越好;以ΔA'、ΔC'、ΔL'及ε'量化評估肛提肌的延展性,認為其改變量越大代表肛提肌延展性越高。肛提肌收縮量越大,延展量越小,代表肛提肌彈性越好。結果顯示,陰道分娩組和剖宮產組ΔA、ΔC、ΔL及ε均小于對照組,提示產后早期女性肛提肌收縮功能減低,與國內學者[5-6]研究一致;而陰道分娩組和剖宮產組ΔA'、ΔC'、ΔL'及ε'均大于對照組,表明盆底支持組織在妊娠及分娩的雙重影響下,盆底肌肉、筋膜、韌帶等存在松弛、損傷,超聲表現為瓦氏動作時盆膈裂孔增大、肛提肌延展性提高。陰道分娩組和剖宮產組在收縮狀態及最大瓦氏動作時盆膈裂孔各項參數相對于靜息狀態下均發生改變,提示妊娠及分娩后,女性盆膈裂孔的組織學形態與未育者存在很大差別,與既往[7]研究一致。本文陰道分娩組和剖宮產組各參數差異均無統計學意義,是否因為樣本量較小所致,尚需進一步研究。
剖宮產雖然避免了經陰道分娩時胎頭下降對盆底肌肉的直接損傷,但妊娠本身可對肛提肌等盆底支持組織造成損傷[8],且不同分娩方式對肛提肌彈性影響的差異不大,肛提肌彈性的降低,主要與妊娠過程中長期壓力負荷及高水平激素的影響有關。有學者[9-10]認為正常經陰道分娩不會對盆底造成不可逆損傷,而妊娠本身是盆底損傷的獨立危險因素[11]。妊娠過程中,受孕婦體內雌激素、孕激素及血清松弛素變化的影響,及盆底組織承受壓力的不斷增加,盆底肌肉神經和結締組織不斷擴張伸展,導致肌纖維變形、比例改變[12],膠原纖維溶解增加、連接減弱[13];同時盆底肌肉長時間的過度拉伸,可發生去神經支配、缺血、缺氧等現象,最終導致肛提肌薄弱、松弛、收縮力降低。此外,分娩過程中胎兒對產道的巨大壓力和牽拉均可影響盆底肌肉、筋膜等支持組織。影像學研究[14-15]發現,妊娠及陰道分娩是年輕女性發生盆底肌功能下降及盆底功能障礙性疾病的主要危險因素,尤其對第一次妊娠和分娩的女性。但分娩后隨著膠原組織的再生、神經血管再分布、盆底肌纖維營養代謝逐漸恢復,女性盆膈裂孔的形態及肛提肌彈性均有自然修復的趨勢,但對于修復時間,尚需大樣本、長期隨訪研究。
綜上所述,經會陰盆底三維超聲可有效評估初產婦產后早期肛提肌的收縮性與延展性,與未育女性相比,初產婦產后早期肛提肌彈性下降,且妊娠可能是導致肛提肌彈性降低的主要因素,剖宮產對肛提肌彈性的保護作用有限。
[
]
[1] Shafik A, Doss S, Assad S. The histomorphologic struture of the levator ani muscle and its functional significance. Int Urogynecol J, 2002,13(2):116-124.
[2] 農美芬,凌冰,陳海寧,等.三維超聲評價不同分娩方式對產后肛提肌裂孔的影響.中國臨床新醫學,2015,8(10):910-913.[3] Thyer I, Shek C, Dietz HP. New imaging method for assessing pelvicoor biomechanics. Ultrasound Obstet Gynecol, 2008,31(2):201-205.[4] Dietz HP. Pelvic floor trauma in childbirth. Aust N Z J Obstet Gynaecol, 2013,53(3):220-230.
[5] 白云,劉菲菲,李勤,等.產后不同時期女性肛提肌收縮功能的超聲評價.中華超聲影像學雜志,2015,24(7):597-600.
[6] 徐蓮,白云,劉菲菲,等.產后女性肛提肌收縮功能的三維超聲評估.中華超聲影像學雜志,2014,23(3):239-242.
[7] Wang XM, Chang X, Ding Y, et al. Translabial three-dimensional ultrasound investigation of the levator hiatus in postpartum women. J Med Ultrason (2001), 2015,42(3):373-378.
[8] Koc O, Duran B, Ozdemirci S, et al. Is cesarean sectiona real panacea to prevent pelvic organ disorders. Int Urogynecol J, 2011,22(9):1135-1141. [9] Foldspang A, Mommsen S, Djurhuus JC. Urinary incontinence and pregnancy, vaginal childbirth and obstetric interventions. Ugeskr Laeger, 2000,162(21):3034-3037.
[10] Herrmann V, Scarpa K,palma PC, et al. Stress urinary incontinence 3 years after pregnancy: Correlation to mode of delivery and parity. Int Urogynecol J Pelvic Floor Dysfunction, 2009,20(3):281-288.
[11] Shek KL, Kruger J, Dietz HP. The effect of pregnancy on hiatal dimensions and urethral mobility: An observational study. Int Urogynecol J, 2012,23(11):1561-1567.
[12] 朱蘭,郎景和.女性盆底學.北京:人民衛生出版社,2008:88-69.
[13] 陳蕓,王良娟.孕期張力性尿失禁的影響因素調查.現代實用醫學,2012,24(5):553-555.

