雙側延髓內側梗死的臨床特征(附1例報道及國內文獻分析)
高丹宇 陳晟 趙迎春 潘曉春 周克貴
延髓內側梗死(medial medullary infarction,MMI)是一種少見的腦血管病,占腦梗死1%左右[1]。最早由Spiller在尸檢中發現,1937年Davision首次將其歸納為綜合征,并指出雙側延髓內側梗死(bilateral medial medullary infarction,BMMI)是一種特殊類型的延髓梗死,極為罕見,約占延髓梗死2.2%[2],其主要表現為吞咽困難、口齒含糊、四肢癱、有時可累及呼吸[3]。延髓神經核團密布,解剖血管復雜,生理功能重要。基于此,BMMI往往起病兇險、發展快、預后差,而關于BMMI的臨床僅見于少量的文獻報道,缺少關于該疾病系統的分析及臨床特征的總結。本研究現報道本科收治的1例BMMI病例,并結合相關國內文獻,分析該疾病的病因、臨床表現、影像學特征及治療,從而提高對該疾病的認識。
1 資料與方法
1.1病例患者,男,52歲,因“頭暈4 d,伴右側肢體無力10 h”于2016年5月31日入住本院神經內科。入院時查體:神志清楚,構音障礙,咽反射減弱,進食偶有嗆咳,雙側鼻唇溝基本對稱,伸舌偏向右側,眼震陰性,右側肢體肌力3級,右側面部、右側肢體痛覺減退,深感覺無異常,雙側病理征陽性。當天頭顱CT提示雙側基底節、放射冠多發性腔隙性梗死灶。既往否認有高血壓病史、糖尿病史、心臟病史,有吸煙史30年,2包/d,有飲酒史30年,3兩白酒/d。入院后生化檢查提示總膽固醇5.85 mmol/L、甘油三酯1.94 mmol/L、高密度脂蛋白1.19 mmol/L、低密度脂蛋白3.9 mmol/L。 血糖及血同型半胱氨酸在正常范圍內;次日患者出現左側肢體無力,右側肢體無力加重,吞咽困難加重,四肢肌力2級,伸舌無力,咽反射消失;6月1日行頭顱核磁共振(magnetic resonance imaging,MRI)檢查提示雙側延髓內側急性梗死,DWI上病灶呈“Y”型(圖1);MRA提示雙側椎動脈、基底動脈纖細,兩側大腦后動脈多處狹窄。入院后給予鼻飼營養、阿司匹林腸溶片、他汀類、活血藥物、清除自由基等藥物治療,6月14日患者自動出院,出院時患者四肢肌力無明顯改善,生活仍不能自理;隨訪3個月后生活仍不能自理,四肢肌力2~3級。
1.2文獻檢索通過計算機檢索中國知網、萬方、維普中文數據庫,收集1990年1月~2017年1月公開發表在我國各種期刊上關于雙側延髓內側梗死的病例報道文獻。檢索詞中文為“延髓梗死”,然后再通過手工檢索符合標準的文獻。文獻納入的標準如下:(1)有MRI或者MRA影像資料;(2)有明確既往史、實驗室檢查資料完整(包括血糖、血脂、心電圖);(3)出院時有臨床轉歸。排除標準:重復報道、無法提供完整資料、質量差、無法利用的文獻予以剔除。對納入研究的文獻中患者的一般資料、腦血管病常見的高危因素、主要的臨床表現、神經系統陽性癥狀、MRI或者MRA陽性予以記錄。

圖1 患者核磁共振表現 箭頭所示為病灶處;T2W像未顯示病灶,DWI雙側延髓內側Y型高信號
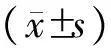
2 結 果
根據研究目的檢索文獻后共獲得26篇文獻32例患者的資料,結合本例患者共33例,其中男27例,女6例,發病年齡34~84歲,平均發病年齡(58.9±10.67)歲。既往腦血管病的高危因素包括高血壓病25例(75.7%)、糖尿病9例(27.2%)、吸煙16例(48.4%),血脂異常12例(36.3%)、冠心病2例(6.0%)、腦梗死病史2例(6.0%)、TIA病史1例(3.0%),部分危險因素可同時存在于同一患者。有2例患者在起病前有腹瀉(6.0%)。
所有患者均呈急性起病,癥狀進行加重,起病高峰在發病后10 h~7 d,臨床表現表現多樣,所有患者均出現肢體無力,其中以進展性四肢癱瘓最常見,有31例(93.9%),其后為吞咽困難及構音障礙各30例(93.9%)、頭暈19例(59.3%)、呼吸困難18例(56.2%)。臨床資料見表1。33例患者頭顱MRI均在DWI上可見雙側延髓內側高信號,高信號灶在形態上基本上呈心型、Y型、V型、飛鳥型。有25例患者行MRA或者CTA檢查,其中3例雙側椎動脈都未顯影、1例雙側椎動脈重度狹窄、3例單側椎動脈未顯影、4例單側椎動脈纖細或者狹窄、2例椎動脈直接延伸為雙側小腦下后動脈、1例在椎動脈入基底動脈入口處明顯狹窄、14例大動脈硬化或者狹窄。預后:2例患者住院期間死亡。有26例患者有隨訪記錄,隨訪期限從0.5月~1年不等,能扶墻行走者有4例,臥床生活不能自理者有22例,約占總隨訪患者的84%。

表1 33例雙側延髓內側梗死患者主要臨床表現
3 討 論
3.1延髓解剖延髓位于腦干的下部,其血液循環豐富,較少發生梗死,尤其雙側梗死更為少見。椎動脈起源于鎖骨下動脈,左右各一,兩側椎動脈在橋腦、延髓交界處合成基底動脈。椎動脈在匯合前發出脊髓前后動脈、小腦后下動脈、小腦前下動脈等分支。這些動脈又發出大量分支供應近鄰的組織,包括前內側支(也稱旁正中支)、前外側支、外側支和背側支。根據供應延髓這些穿通支的分布,將延髓從腹側至背側分為內側區、前外側區、外側區和背側區[4]。一般認為延髓上部血供來源于自椎動脈分支的旁正中動脈,而脊髓前動脈匯合成單干向延髓的中下部供血[5]。延髓的血管解構復雜,有時很難精確定位到某一根血管。雙側延髓內側梗死就是因各種原因導致的供應延髓的動脈及穿通支閉塞,因而損害了錐體束、內側丘系、內側縱束、舌下神經核等結構。
3.2發病機制目前認為BMMI的病變基礎為包括椎-基底動脈在內的廣泛動脈粥樣硬化及顱內血管多處狹窄或閉塞,而高血壓病、糖尿病、吸煙、血脂異常都是發生動脈粥樣硬化的重要原因。長期的高血壓導致全身小動脈痙攣,小動脈內膜壓力負荷增加,血管缺血缺氧出現玻璃樣變性,平滑肌細胞增殖肥厚,血管壁的重構而出現管腔狹窄、閉塞。糖尿病也和后循環供血區梗死密切相關,是后循環供血區腦梗死的獨立危險因素[6]。此外,椎動脈的變異也是BBIM的重要原因。謝首佳[7]收集行全腦血管造影檢查的1135例腦梗死患者,其中前循環腦梗死組724例、后循環腦梗死組411例,在經過單因素及多因素logistic分析后認為椎動脈變異可能是后循環腦梗死的危險因素之一。Kyoungsub報道142例延髓梗死的患者,動脈粥樣硬化占34.5%,心源性梗死占4.2%,在延髓內側未有心源性的腦梗死患者。本研究報道中無心源性腦梗死,這也和國內的報道一致[8]。本研究病例中男性明顯多于女性,可能和男性易暴露較多的高危因素有關[9]。一般來說,男性患者吸煙及高脂血癥明顯多于女性。本研究報道的患者有長期大量吸煙且血脂偏高。另外,有2例患者在腹瀉后發病,分析患者原有血管狹窄,在此基礎上出現腹瀉、嘔吐致血容量不足、腦部灌注不足、血液粘稠度增高從而誘發腦梗死。腹瀉、低腦灌注壓偏低可能是BMMI發病的誘因[10]。
3.3臨床表現BMMI通常表現為急性進展的四肢癱瘓、舌下神經麻痹、深感覺障礙。呼吸困難、球麻痹也很常見。本組病例中以四肢癱、肢體偏癱為首發癥狀占66%,而起病后所有患者都出現了加重,最有患者均有肢體無力、癱瘓。Pongmoragot報道38例BMMI患者中以肢體無力最常見,超過70%;其次為構音障礙、舌下神經麻痹[11]。吳瓊調查的14例BMMI患者中首發癥狀最常見的是頭暈,其次為四肢無力[8]。本研究報道的患者中也有59.3%的患者有頭暈,且有5例患者單純以頭暈行走不穩起病,但這類患者多頭暈劇烈、四肢乏力或伴有構音障礙,且幾乎所有患者都會進展到肢體癱瘓。臨床上因頭暈就診患者數量龐大,接診醫師容易疏忽,所以應注意是否合并有其他神經系統陽性體征,避免漏診,早期盡快行頭顱MRI。本研究的患者以頭暈4 d伴右側肢體無力10 h為主訴,急性起病,病程快速進展,出現四肢癱瘓,并伴有構音障礙、球麻痹,雙側病理征陽性。臨床上和既往報道的BMMI癥狀、體征符合,DWI也證實了診斷。
呼吸困難也是BMMI的另外一個重要的臨床表現,本研究中呼吸衰竭18例(54%)。高于國外的24.3%的報道[11],遠高于單側延髓梗死5%的發生率[12]。發生呼吸衰竭的原因尚不明確,可能與支配疑核的核上纖維受累及延髓的網狀結構受累有關[13]。本研究認為BMMI 患者多肢體癱瘓完全、嚴重的球麻痹,加之患者本身年老體弱,發生吸入性肺炎及墜積性肺炎的機率明顯增加,這可能也是導致呼吸衰竭的一個原因,也是患者死亡重要原因。該組文獻報道中有2例死亡患者,是年齡最大的2例患者,其中1例有慢性阻塞性肺病,2例患者最終都合并呼吸衰竭。
3.4影像學特征核磁共振的檢查對BMMI有診斷意義。在疾病的早期DWI上即可在延髓內側顯示出高信號,形狀多以V型、Y型、心型多見,且具有特征性意義。Tokuoka報道16例的BMMI患者,其中最早在發病9 h行頭顱DWI ,即有高信號灶,而FLAIR可能在3~5 d甚至7 d才顯影[14],所以盡早行MRI檢查是明確診斷的關鍵,當發病時間短,病灶偏小的患者MRI可能為陰性,需再次復查,而行MRA及CTA檢查對考察患者的血管條件及病因也有重要意義。該組文獻報道中56%的患者有大動脈粥樣硬化或者狹窄,這也說明了BMMI的病因和大動脈粥樣硬化有關。病例中雙側椎動脈都未顯影者有3例,但考慮到雙側椎動脈或者脊髓前動脈同時閉塞的可能性小。分析最可能的原因是雙側椎動脈匯合成基底動脈的分叉處形成動脈硬化斑塊,斑塊向對側發展,導致病情進行性加重、進展,這也符合動脈粥樣硬化斑塊閉塞的特點。有1例患者在MRA檢查中已經觀察到椎動脈入基底動脈入口處明顯狹窄,證實了這種猜想。另外,椎動脈一側迂曲、變異、發育不良,另外一側參與全部供血,或者雙側脊髓前動脈起源于同側椎動脈,動脈硬化基礎上的單側椎動脈閉塞即可出現BMMI。雙側脊髓前動脈起源于一側椎動脈的變異大約有20%。本研究3例單側椎動脈未顯影,這3例患者不排除雙側脊髓前動脈起源于單側椎動脈。有學者把BMMI分成Ⅰ型和Ⅱ型,I型主要累及從錐體束到橋腦的內側縱束,Ⅱ型主要累及的是雙側錐體束,而Ⅰ型往往預后比較差[15]。一型梗死灶是延髓錐體向后累及內側縱束,病灶形態相當于心型;Ⅱ型梗死灶局限于延髓錐體束,病灶類似 Y型,預后較好。患者臨床表現除取決于病灶的范圍外,還和側枝循環的建立及個體差異也有關。
3.5治療及預后所有患者都進行了腦梗死的常規治療,包括如抗血小板聚集、他汀類、活血化瘀、清除自由基、積極控制感染、支持營養治療。但很遺憾的是,所有33例患者未有溶栓治療,分析其原因和錯過溶栓時間窗有關,且在下級醫院即便在時間窗內因臨床癥狀復雜多樣,基層醫生認識不足有關。關于BMMI的溶栓效果,還需病例進一步考證。另外,在BMMI的治療當中不推薦使用脫水劑,因BBMI梗死患者梗死范圍比較小,高顱壓癥狀多不明顯,反而因為使用脫水劑造成腦灌注不足或者血容量下降,容易誘發病情進一步加重。BBMI預后較差,致殘率較高,且殘疾程度較重,本研究隨訪的26例患者中84%的患者臥床,有4%的患者能扶墻行走,這和雙側錐體束的損傷有關。僅有1例患者隨訪6個月后生活自理。
BMMI是一種少見的腦血管病,預后較差。在疾病的初期盡早識別臨床上有四肢無力、構音障礙伴有頭暈的患者,并高度重視,進行詳細的查體,注意和格林巴利、高位頸髓病變相鑒別,并盡快行頭顱MRI明確診斷,對高度懷疑病例,若病灶陰性時可予復查。
[1]Bassetti C,Bogousslavsky J,Mattle H,et al.Medial medullary stroke: report of seven patients and review of the literature[J].Neurology,1997,48(4):882-890.
[2]Kim K,Lee HS,Jung YH,et al.Mechanism of medullary infarction based on arterial territory involvement[J].J Clin Neurol,2012,8(2):116-122.
[3]Jalal MJ,Menon MK.Bilateral medial medullary infarction with a "heart appearance" sign[J].Neurol India,2016,64(Suppl):S130.
[4]翁穗青,劉建榮.延髓綜合征與延髓梗死[J].國際腦血管病雜志,2010,18(7):507-512.
[5]劉向一,孫阿萍,徐迎勝,等.典型“心型”影像征的雙側延髓內側梗死1例[J].中國卒中雜志,2015,10(3):252-254.
[6]王春芳,臧大維.前,后循環梗死危險因素及臨床特征對比分析[J].醫學理論與實踐,2016,29(22):3026-3029.
[7]謝首佳.椎動脈發育不全與后循環腦梗死相關性研究[D].重慶:第三軍醫大學,2014.
[8]吳瓊,李曉久,陳新,等.雙側延髓內側梗死的臨床分析(1例報道并文獻復習)[J].中風與神經疾病,2013,30(5):433-436.
[9]朱可,趙冬雪,李尊波,等.雙側延髓內側梗死臨床與影像特點分析[J].中國腦血管病雜志,2015,12(5):255-258, 271.
[10] 林雪松.雙側延髓內側梗死患者1例臨床報告[J].中國民康醫學,2016,28(3):129-130.
[11] Pongmoragot J,Parthasarathy S,Selchen D,et al.Bilateral medial medullary infarction: a systematic review[J].J Stroke Cerebrovasc Dis,2013,22(6):775-780.
[12] Kameda W,Kawanami T,Kurita K,et al.Lateral and medial medullary infarction[J].Stroke,2004,35(3):694-699.
[13] 張秀麗,張美嬌,刁劍霞,等.雙側延髓內側梗死二例臨床和影像學分析[J].中華神經科雜志,2013,46(11):748-750.
[14] Tokuoka KN,Ishikawa T.A case of bilateral medial medullary infarction presenting with"heart appearance"sign[J].Tokai J Exp Clin Med,2007,32(3):99-102.
[15] Suryanarayana SM,Mahendra JV,Mahale RR,et al.A rare cause of quadriplegia:Bilateral medial medullary syndrome presenting with"heart appearance sign[J].International Journal of Case Reports&Images,2015,6(6):338.

