保留左結腸動脈對直腸癌微創手術效果的影響
包勇磊 費伯健
直腸癌是常見的消化道惡性腫瘤,現在對于直腸癌的治療主要以手術治療為主,腹腔鏡手術由于創傷小、恢復快,受到了廣大患者和醫生的青睞[1]。在對直腸癌患者進行微創手術治療時,腸系膜下動脈主要有高位結扎和低位結扎兩種方法,高位結扎不保留左結腸動脈(left colic artery,LCA),低位結扎保留LCA[2-3]。現在對直腸癌微創手術的方式還存在較大的爭議,臨床用的較多的為不保留LCA的腸系膜下動脈高位結扎法,但也有研究[4],保留LCA更有利于患者術后的恢復,減少并發癥。本研究通過對58例采用微創手術治療的直腸癌患者的研究,旨在探討保留左結腸動脈對直腸癌微創手術效果的影響。
1 資料與方法
1.1 一般資料
選擇從2012年3月至2017年3月間到我院行微創手術治療的直腸癌患者58例。選擇標準:①術前經影像學和病理檢查確診為直腸癌患者;②微創下行直腸癌根治術,手術順利,安全出院;③患者的病例資料齊全;④通過醫學倫理協會同意,患者及家屬簽署知情同意書。排除標準:①已經發生其他臟器轉移的晚期患者;②術前行新輔助化療患者;③合并嚴重的心、肝、腎功能不全者;④手術不成功,或因為術中并發癥死亡的患者。根據手術是否保留LCA,將所有患者分為保留組(n=31例)和未保留組(n=27例)。
1.2 手術方法
患者全麻,取頭低、足高、右傾截石位,在患者臍上1 cm構建觀察孔,腹腔注入氣體,保持壓力15 mmHg左右,肚臍左右兩側腹直肌外側各建立1個5 mm的操作孔,右下腹部建立1個12 mm的主操作孔。進入腹腔后首先進行探查,觀察腫瘤位置,乙狀結腸、直腸、腸系膜下動脈方位。不保留LCA組,于腸系膜下動脈起始端距離腹主動脈2.5 cm處結扎、切斷。保留LCA組在腸系膜根部用超聲刀打開漿膜,清除脂肪和淋巴組織,向下進一步解剖游離腸系膜下動脈,暴露LCA起始段,清除此處脂肪組織及淋巴組織,清晰地暴露血管走向,注意保護周圍其他組織。清掃完畢后在LCA起始端下部結扎、切斷腸系膜下動脈。血管離斷后在乙狀結腸系膜內側打開漿膜,向上分離至腎前脂肪囊,并向左側、下側進一步游離,擴大此間隙,充分暴露左側輸尿管、生殖血管及自主神經,其余操作按腹腔鏡下直腸癌全直腸系膜切除術(TME術)[5]原則操作。腫瘤切除后,使用吻合器對兩端腸管進行端端吻合,確保近端腸管自然下垂無張力,如存在張力則游離脾曲結腸,進行松解。吻合完畢觀察吻合口腸管顏色血運,如存在供血不足則將患者游離腸端取出行雙腔造口術。
1.3 觀察指標
收集患者性別、年齡、腫瘤長徑、距肛緣距離、腫瘤組織學類型、TNM分期等一般資料,圍手術期情況:手術時間、術中出血量、雙腔造口比例、松解結腸脾曲數、術后患者排氣時間、發生吻合口出血及吻合口漏情況。對所有患者隨訪2年時間,觀察隨訪期間患者的復發情況和腫瘤轉移情況。
1.4 統計學分析
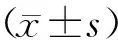
2 結果
2.1 2組患者一般資料的比較
2組患者性別、年齡、腫瘤長徑、距肛緣距離、病理類型、TNM分期比較,差異無統計學意義(P>0.05)。見表1。
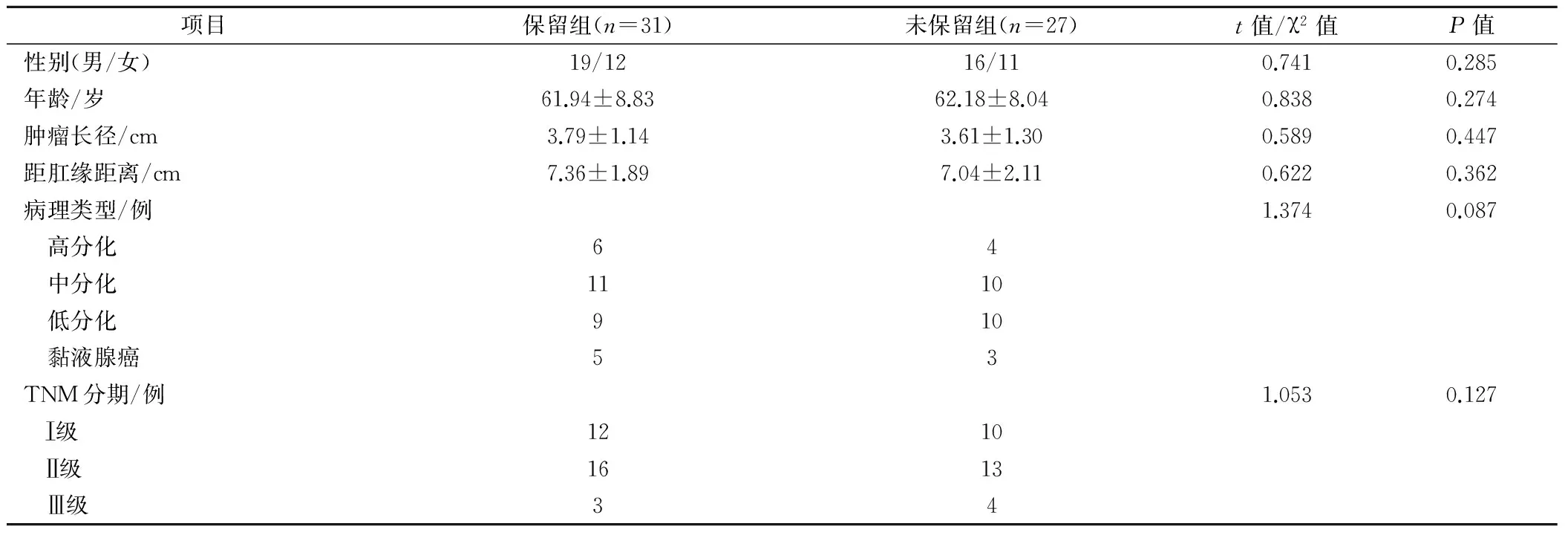
表1 2組患者一般資料的比較
2.2 2組患者圍手術期情況比較
2組患者術中出血量、術后排氣時間、吻合口出血發生率比較,差異無統計學意義(P>0.05)。保留組患者手術時間較未保留組長,雙腔造口率、吻合口漏發生率較未保留組低,差異具有統計學意義(P<0.05)。見表2。
2.3 2組患者術后復發和轉移情況對比
對所有患者隨訪2年時間,比較2組患者術后復發率和轉移率,差異無統計學意義(P>0.05)。見表3。

表2 2組患者圍手術期情況比較
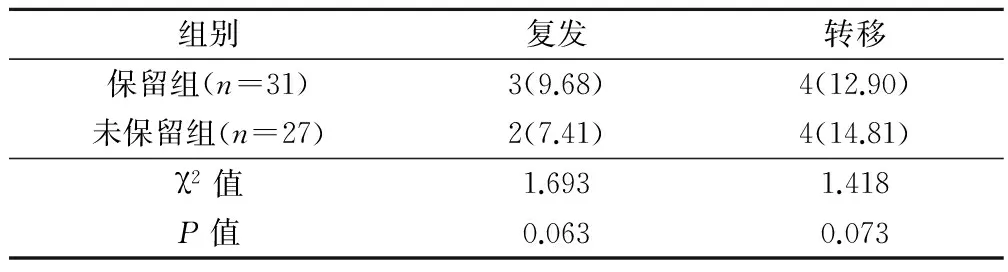
表3 2組患者術后復發和轉移情況對比(例,%)
3 討論
直腸癌主要累及的組織為直腸和乙狀結腸,所以手術治療時切除的主要組織為直腸和乙狀結腸。腹腔鏡直腸癌切除術較傳統的開腹手術方式創傷小,恢復快,且手術視野清晰,游離后能夠更好地觀察血管走形,所以現在多采用腹腔鏡下直腸癌切除術[6]。人體左側結腸的主要供血血管來源于腸系膜下動脈,主要有左結腸動脈、乙狀結腸動脈和直腸上動脈。3支動脈相互吻合連接成動脈弓,供應左側結腸的血供,當這些供血動脈出現損傷時周圍血管不能很好地進行代償,很容易造成缺血性壞死[7]。現在大量的研究報道[8-9],直腸癌手術并發癥中最嚴重的為吻合口漏,且發生率為1.5%~30%。吻合口漏可導致大量的腸內容物進入腹腔,引起患者腹腔感染,需要二次手術進行漏口修補和腹腔沖洗,延緩患者預后和術后胃腸功能恢復,如果治療不及時可能發生膿毒血癥甚至影響患者的生命。吻合口張力過大、血供不足、低蛋白血癥都是患者吻合口漏的病因[10],有研究報道[11],吻合口血運下降是造成吻合口漏的重要原因。
現在直腸癌手術中處理血管的主流方式為在腸系膜下動脈根部將血管結扎,此手術方式,操作比較簡單,直接在腸系膜下動脈根據結扎血管,能夠較好清楚腸系膜下動脈周圍淋巴結,較大程度松解結腸。但是由于整個截斷了腸系膜下動脈,所以降結腸、乙狀結腸、直腸的血供都會受到影響,吻合斷端正好在此范圍之內,可能造成吻合口兩端的血供不足。結腸的血供主要來自于結腸邊緣的動脈弓,動脈弓的通暢和完整決定著腸壁的活力,如手術中只結扎部分結腸動脈而不損傷這些動脈弓就不會造成腸壁的壞死[11]。吻合中結腸動脈和左結腸動脈的Riolan吻合支發自十二指腸空腸曲,向下走形,與LCA升支相連,起到連接腸系膜上下動脈的作用,能夠改善結腸的側支循環,但是Riolan吻合支一般情況下都處于隱性狀態,僅有少量血液經此吻合支通過[12],所以在腸系膜下動脈根部結扎時,患者左側結腸動脈的血流將會驟減,嚴重影響吻合口的血供,可能造成吻合口漏。所以直腸癌手術時保留LCA相當重要,且LCA在人體內存在相對比較穩定,很少發生缺失,手術中仔細尋找一般都能夠找到[13]。
在本研究中,雖然保留組患者手術時間比未保留組長,但是進行雙腔造口比例和吻合口漏發生率明顯低于對照組,提示保留LCA能夠改善直腸癌患者殘端結腸的血供,降低吻合口漏的發生。保留組和未保留組患者2年隨訪期間復發率和轉移率對比,差異無統計學意義,提示盡管保留LCA手術方式少切除了腫瘤周圍組織,但是對于直腸癌患者的預后沒有太大的影響。
綜上所述,保留左結腸動脈能夠改善直腸癌微創手術患者結腸殘端的血供,降低預防造口比例和吻合口漏的發生率,且對患者預后無明顯影響。
[1] 趙 金,劉 云,孟 化.腹腔鏡與開腹手術在結直腸癌治療中的臨床分析〔J〕.臨床和實驗醫學雜志,2013,12(3):201-203.
[2] 杜燕夫,渠 浩,李敏哲,等.腹腔鏡直腸癌切除腸系膜血管裸化及左結腸動脈保留術〔J〕.中華普外科手術學雜志 (電子版),2014,8(2):40-40.
[3] Albert MR,Atallah SB,Izfar S,et al.Transanal minimally invasive surgery (TAMIS) for local excision of benign neoplasms and early-stage rectal cancer: efficacy and outcomes in the first 50 patients〔J〕.Dis Colon Rectum,2013,56(3):301-307.
[4] 沈 薦,李敏哲,杜燕夫,等.腹腔鏡直腸癌前切除術中保留左結腸動脈與否的臨床對照研究〔J〕.中國微創外科雜志,2014,14(1):22-24.
[5] 蘭 平,何曉生.腹腔鏡直腸癌全直腸系膜切除術的標準化國際專家共識的解讀〔J〕.中國普外基礎與臨床雜志,2015,22(5):517-519.
[6] 王雄飛,劉春慶,馮艷玉,等.腹腔鏡直腸癌手術與傳統開腹手術治療直腸癌效果比較觀察〔J〕.人民軍醫,2014,57(10):1070-1071.
[7] Liang JT,Lai HS.Surgical technique of robotic D3 lymph node dissection around the inferior mesenteric artery with preservation of the left colic artery and autonomic nerves for the treatment of distal rectal cancer〔J〕.Surg Endosc,2014,28(5):1727-1733.
[8] 池 畔,陳致奮.直腸癌術后吻合口漏的診斷與治療進展〔J〕.中華消化外科雜志,2014,13(7):584-590.
[9] Park JS,Choi GS,Kim SH,et al.Multicenter analysis of risk factors for anastomotic leakage after laparoscopic rectal cancer excision: the Korean laparoscopic colorectal surgery study group〔J〕.Ann Surg,2013,257(4):665-671.
[10] 傅傳剛,郝立強.低位直腸癌保肛術后吻合口漏與狹窄原因及治療〔J〕.中國實用外科雜志,2014,34(9):851-854.
[11] Kim CW,Baek SJ,Hur H,et al.Anastomotic leakage after low anterior resection for rectal cancer is different between minimally invasive surgery and open surgery〔J〕.Ann Surg,2016,263(1):130-137.
[12] Yamamoto M,Okuda J,Tanaka K,et al.Oncological impact of laparoscopic lymphadenectomy with preservation of the left colic artery for advanced sigmoid and rectosigmoid colon cancer〔J〕.Dig Surg,2015,31(6):452-458.
[13] 杜燕夫,渠 浩.腸系膜下動脈不同的分支和變異在直腸癌根治術中的臨床意義〔J〕.中華結直腸疾病電子雜志,2015,4(5):474-477.

