膀胱癌術后醫院感染患者細胞因子與急性時相反應蛋白的變化觀察
李 軍
膀胱癌的相關治療研究較為多見,其中手術是常用的治療方法,與手術相關的各方面研究也較為多見,其中術后感染是此類治療方式后較為常見的一類并發癥,對其進行防控、診斷及治療等多方面的研究均不少見[1-2],而關于感染發生后對機體較多指標及狀態的影響研究卻相對不足。因此,本文中我們就膀胱癌術后醫院感染患者細胞因子與急性時相反應蛋白的變化情況進行觀察研究,結果報告如下。
1 材料與方法
1.1 臨床資料
選取2013年1月至2015年12月于本院進行手術治療且發生術后醫院感染的48例膀胱癌患者為A組,選取同時期的未發生醫院感染的48例膀胱癌術后患者為B組,同時期的48例健康人員為C組。A組的48例膀胱癌患者中,男性33例,女性15例,年齡35~79歲,平均年齡(57.0±7.5)歲,疾病分期:Ⅰ~Ⅱ期26例,Ⅲ~Ⅳ期22例,醫院感染程度:輕度患者13例,中度患者18例,重度患者17例。B組的48例膀胱癌患者中,男性32例,女性16例,年齡35~78歲,平均年齡(57.2±7.1)歲,疾病分期:Ⅰ~Ⅱ期25例,Ⅲ~Ⅳ期23例。C組的48名健康人員中,男性32名,女性16名,年齡34~79歲,平均年齡(57.3±7.4)歲。三組研究對象中男女所占比例和平均年齡方面均無明顯差異,同時A組與B組的疾病分期構成方面也無明顯差異,P均>0.05。
1.2 方法
取三組研究對象的外周靜脈血進行檢測,檢測指標為血清細胞因子與急性時相反應蛋白相關指標,其中細胞因子檢測方面包括淋巴因子和單核因子,前者包括IL-2、IL-4、IL-6及IL-13,后者則包括IL-1β、IL-8、TNF-α及G-CSF,急性時相反應蛋白則包括CRP、α1-AT及α1-AG,上述指標均應用酶聯免疫法試劑盒進行檢測。然后將三組的血清細胞因子及急性時相反應蛋白水平進行比較,并比較A組中不同感染程度患者的上述血清指標檢測結果。
1.3 統計學分析
數據檢驗應用SAS 5.0軟件,數據檢驗方式包括計量資料的t檢驗和計數資料的χ2檢驗,P<0.05為有顯著性差異。
2 結果
2.1 三組及A組中不同感染程度患者的血清淋巴因子指標比較
A組血清IL-2水平均低于B組及C組,B組低于C組,其他血清淋巴因子A組高于B組及C組,B組高于C組,且A組中重度感染患者高于輕度及中度感染患者,中度感染患者則高于輕度感染患者,P均<0.05,均有顯著性差異,見表1。
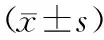
表1 三組及A組中不同感染程度患者的血清淋巴因子指標比較
注:與B組及C組比較,①為P<0.05;與C組比較,②為P<0.05;與輕度及中度感染患者比較,③為P<0.05;與輕度感染患者比較,④為P<0.05。
2.2 三組及A組中不同感染程度患者的血清單核因子指標比較
A組的血清單核因子指標均高于B組及C組,B組則高于C組,且A組中重度感染患者高于輕度及中度感染患者,中度感染患者則高于輕度感染患者,P均<0.05,均有顯著性差異,見表2。
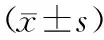
表2 三組及A組中不同感染程度患者的血清單核因子指標比較
注:與B組及C組比較,①為P<0.05;與C組比較,②為P<0.05;與輕度及中度感染患者比較,③為P<0.05;與輕度感染患者比較,④為P<0.05。
2.3 三組及A組中不同感染程度患者的血清急性時相反應蛋白指標比較
A組的血清急性時相反應蛋白指標均高于B組及C組,B組則高于C組,且A組中重度感染患者高于輕度及中度感染患者,中度感染患者則高于輕度感染患者,P均<0.05,均有顯著性差異,見表3。
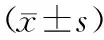
表3 三組及A組中不同感染程度患者的血清急性時相反應蛋白指標比較
注:與B組及C組比較,①為P<0.05;與C組比較,②為P<0.05;與輕度及中度感染患者比較,③為P<0.05;與輕度感染患者比較,④為P<0.05。
3 討論
膀胱癌手術是泌尿外科的常見手術方式,關于本類手術患者圍術期多方面的研究也較為常見,其中術后并發癥的防控即是研究的重點之一,而醫院感染作為其常見并發癥[3],臨床對其進行控制的需求極高,因此與之相關的研究也極為多見,其中不乏血液相關方面的研究,而細胞因子作于與機體炎性反應及免疫失調均密切相關的指標,對其在手術患者及感染患者中的研究均極為必要。而淋巴因子和單核因子作為細胞因子中具有代表性的方面[4-5],對其在此類患者中的變化研究價值較高。另外,急性時相反應蛋白作為機體異常狀態,尤其是感染、炎癥等情況下處于相對異常表達的一類指標,其在多類創傷及炎性應激狀態中均有較多的相關研究[6-7],但是對于其在膀胱癌術后醫院感染患者中的檢測研究卻十分不足,因此此方面的探究空間仍較大。
本文中我們就膀胱癌術后醫院感染患者細胞因子與急性時相反應蛋白的變化情況進行觀察及研究,并與膀胱癌術后未發生醫院感染及健康人群進行比較,三類人員的比較結果顯示,膀胱癌術后醫院感染患者細胞因子與急性時相反應蛋白均明顯異于膀胱癌術后未發生醫院感染及健康人群,同時膀胱癌術后未發生醫院感染的人員則明顯異于健康人群,同時輕度、中度及重度醫院感染人員之間的差異也極為明顯,說明上述指標對于膀胱癌術后感染的診斷及治療均有積極的臨床指導意義,且對于感染程度的檢測價值也較高。分析原因,與上述指標除對手術創傷及疾病狀態導致的機體炎癥狀態有較高的檢測意義外,對于機體感染狀態下的感染情況也有一定的反應作用有關[8-10]。綜上所述,我們認為膀胱癌術后醫院感染患者細胞因子與急性時相反應蛋白均呈現高表達狀態,且不同感染程度患者的表達水平也存在明顯差異。
[1] 高海鋒,陳 葳,葛珺琍.CRP、il-6 和 PCT 聯合檢測在血流感染中的診斷價值〔J〕.中國衛生檢驗雜志,2014,24(10):1428-1431.
[2] 宋星宇,胡起波,許 忠,等.肺炎支原體感染患兒血清中il-8和TNF-α的變化情況探討〔J〕.中國婦幼保健,2013,28(11):1758-1759.
[3] 姚燕珍,鮑舟君,張曉幫,等.血清il-6、il-8和TNF-α在膽道術后感染監測中的價值〔J〕.醫學研究雜志,2012,41(4):104-106.
[4] Smith SG,Koppolu BP,Ravindranathan S,et al.Intravesical chitosan/interleukin-12 immunotherapy induces tumor-specific systemic immunity against murine bladder cancer〔J〕.Cancer Immunol Immunother,2015,64(6):689-696.
[5] 高鳳蕊,金婷婷,劉 偉.淺表性膀胱癌患者術后醫院感染影響因素分析〔J〕.中華醫院感染學雜志,2014,24(9):2249-2250.
[6] Ebadi N,Jahed M,Mivehchi M,et al.Interleukin-12 and interleukin-6 gene polymorphisms and risk of bladder cancer in the Iranian population〔J〕.Asian Pac J Cancer Prev,2014,15(18):7869-7673.
[7] 朱立新,牛莉莉,趙 莉.血清C反應蛋白和白細胞計數及中性粒細胞堿性磷酸酶積分在細菌感染診斷中的意義〔J〕.實用醫技雜志,2015,22(5):524-525.
[8] 司志燕,段君君,宋文奇,等.血清降鈣素原與C-反應蛋白的醫院感染診斷價值〔J〕.中國感染控制雜志,2014,13(3):158-160.
[9] 朱正榮,鮑秉川,蔡 娟.某三級綜合性醫院醫務人員感染性指標的血清學檢測分析〔J〕.臨床輸血與檢驗,2015,17(5):447-448.
[10] 胡恩平,程偉松,潘正波,等.血細胞炎性因子在膀胱癌感染患者中的檢測水平研究〔J〕.中華醫院感染學雜志,2015,25(10):2168-2170.

