HC2-HPV—DNA聯合TCT篩查子宮頸上皮內瘤變和子宮頸癌的研究
楊 婧
(長治市中醫醫院,山西 長治 046000)
子宮頸癌作為臨床最常見的婦科惡性腫瘤,同時也是造成婦女病死率較高的一個重要原因。在子宮頸癌篩查方面常用的主要有TCT檢查以及HPV檢測,本文結合我院體檢科婦科門診在2016年4月1日~2018年3月31日期間接診并隨訪的397例人乳頭瘤病毒(HC2-HPV—DNA)聯合宮頸液基薄層細胞學(TCT)篩查結果異常患者,探討HC2-HPV—DNA聯合TCT篩查在子宮頸癌早期預防與治療中的應用價值,具體分析如下。
1 臨床資料及方法
1.1 一般資料
將整理的我院體檢科婦科門診在2016年4月1日~2018年3月31日期間接診并隨訪的397例人乳頭瘤病毒(HC2-HPV—DNA)聯合宮頸液基薄層細胞學(TCT)篩查結果異常患者作為研究對象,年齡21~69歲、平均年齡(37.1±5.7)歲,所有婦女均有性生活史,經查體發現患者存在宮頸柱狀上皮異位、乳頭樣增生、宮頸肥大、潰瘍、接觸性出血等表現。對所有患者分別實施TCT檢查、HPV-DNA檢查以及陰道鏡病理組織學檢查,相關檢查診斷資料完整。
1.2 方法
1.2.1 HC2-HPV—DNA檢查
HC2-HPV—DNA檢查過程中采用德國基因測序儀器生產企業Qiagen凱杰公司推出的第二代雜交捕獲技術進行檢測,該技術共可以檢測13種高危型HPV病毒亞型,涉及到HPV16、18、31、33、35、39、45、51、52、56、58、59以及69型。嚴格按照操作說明完成操作。
1.2.2 TCT篩查
TCT試劑為南寧松景天倫生物科技有限公司提供,嚴格按照TCT試劑檢測要求進行TCT篩查,在取樣后送往病理科接受檢查,并根據細胞學診斷中的TBS分級系統進行分類[2]。
1.2.3 病理活檢
所有患者實施陰道鏡病理組織學檢查,病理檢查前排盡膀胱尿液,膀胱截石位,常規外陰以及陰道消毒,將陰道窺視器置入陰道,暴露宮頸,擦拭陰道分泌物,通過陰道鏡了解不同患者宮頸大小、形態以及有無糜爛等。
1.3 觀察指標
觀察指標有:(1)TCT篩查結果與病理組織學結果;(2)HC2-HPV—DNA對不同病理學診斷陽性率;(3)HC2-HPV—DNA、TCT檢查結果;(4)不同方法診斷準確性、特異性和靈敏度;(5)HC2-HPV—DNA聯合TCT篩查與陰道鏡活檢診斷結果。
1.4 評價指標
細胞學診斷根據TBS分級系統進行分類,包括:正常范圍(WNL);意義不明的非典型鱗狀細胞(ASCUS);低度鱗狀上皮內病變(LSIL);高度鱗狀上皮內病變(HSIL)以及鱗狀細胞癌(SCC)。宮頸病理組織活檢包括:慢性炎癥;輕度不典型增生(CIN1)、中度不典型增生(CIN2)、重度不典型增生和原位癌(CIN3)以及鱗狀細胞癌(SCC)[3]。
1.5 統計學方法
采用SPSS20.0軟件完成數據分析,計數資料率表示,x2檢驗;計量資料“”表示,t檢驗,以P<0.05為差異有統計學意義。
2 結 果
2.1 TCT篩查結果與病理組織學結果
TCT篩查結果與病理組織學結果之間存在差異性,其中TCT篩查中陽性(≥ASCUS)有263例,占比為66.2%;病理學組織結果陽性(≥CIN1)274例,占比為69.0%,病理學組織診斷陽性率與TCT檢查陽性率較為接近,差異無統計學意義(P>0.05)。數據見表1。
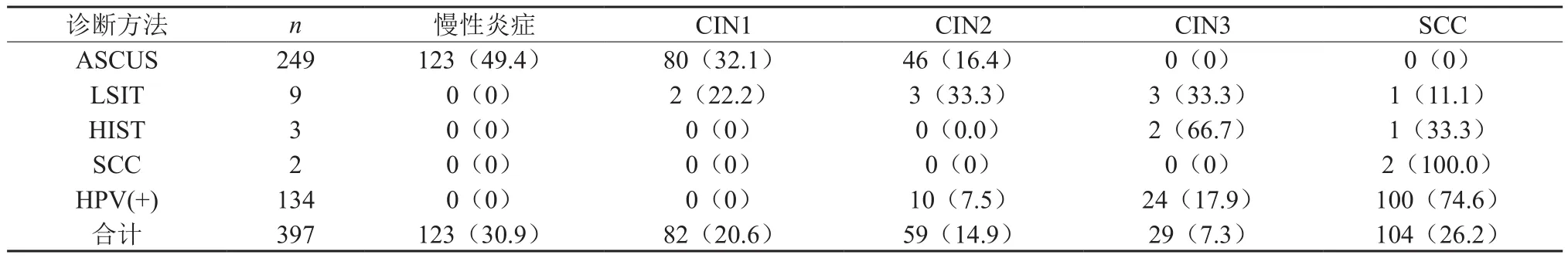
表1 陰道鏡活檢與HC2-HPV—DNA聯合TCT篩查結果 [n(%)]
2.2 HC2-HPV—DNA對不同病理學診斷陽性率
不同病理學類型對應的HC2-HPV—DNA陽性率存在差異性,數據如表1,隨著宮頸病變程度的加重,HC2-HPV—DNA陽性率呈現出上升趨勢,差異有統計學意義(P<0.05)。
2.3 HC2-HPV—DNA、TCT檢查結果
隨著TCT篩查病情程度逐漸加重,HC2-HPV—DNA檢測陽性率逐步增加,差異有統計學意義(P<0.05)。
2.4 不同診斷方法對應的準確度、特異性以及靈敏度
HC2-HPV—DNA聯合TCT篩查較單一HC2-HPV—DNA或者TCT篩查對應的準確度、特異性以及靈敏度更高,差異有統計學意義(P<0.05)。
2.5 HC2-HPV—DNA聯合TCT篩查與陰道鏡活檢診斷結果
HC2-HPV—DNA聯合TCT篩查與陰道鏡活檢診斷符合率為91.6%(274/299)。
3 討 論
大量臨床文獻報道指出通過定期對子宮頸癌的篩查有助于提高子宮頸癌早期檢出率,從而針對子宮頸癌早期及癌前病變及時進行干預,從而改善子宮頸癌患者預后,延長患者生活時間[4]。
本文研究結果表明單一HC2-HPV—DNA或者TCT篩查在子宮頸癌早期及癌前病變檢查的準確性、特異性以及靈敏度方面都不及HC2-HPV—DNA聯合TCT篩查,HC2-HPV—DNA聯合TCT篩查與陰道鏡活檢診斷符合率為82.6%,表明HC2-HPV—DNA聯合TCT篩查能夠綜合不同篩查方法優勢,共同提高子宮頸癌早期以及癌前病變的檢出。
綜上所述,HC2-HPV—DNA聯合TCT篩查在子宮頸上皮內瘤變和子宮頸癌早期診斷中具有重要的應用價值,能夠提高早期診斷準確率,便于盡早實施干預。

