高壓氧對高血壓腦出血病人血漿NPY、ET、NO及IL-6的影響
, ,,
高壓氧對高血壓腦出血病人血漿NPY、ET、NO及IL-6的影響
呂云利,趙波,姚向榮,廖軍
目的探討高壓氧對高血壓腦出血病人血漿神經肽Y(NPY)、內皮素(ET)、一氧化氮(NO)及白介素-6(IL-6)的影響。方法選擇70例高血壓腦出血病人,隨機分為高壓氧治療組和常規治療組,各35例。高壓氧治療組在常規治療基礎上應用高壓氧療法,由5d開始,每日1次,10d為1個療程。采用放射免疫法檢測血漿NPY、ET、NO及IL-6水平,兩組均在發病24h及90d后進行神經功能缺損評分。另選擇35名健康體檢者作為正常對照組。結果24h高壓氧治療組及常規組NPY、ET、NO及IL-6水平均明顯升高,與正常對照組比較差異均有統計學意義(P<0.05);14d、21d時高壓氧治療組與常規治療組NPY、ET、NO及IL-6水平均有明顯降低,差異有統計學意義(P<0.05);發病90d高壓氧治療組病人NIHSS評分顯著低于常規治療組,差異有統計學意義(P<0.05)。結論高壓氧可降低血漿NO、ET、NPY及IL-6水平,減輕腦出血后腦組織炎性反應,有效改善高血壓腦出血病人預后。
腦出血;神經肽Y;內皮素;一氧化氮;白介素-6;高壓氧
高血壓性腦出血(hypertensiveintracerebralhemorrhage,HICH)治療難度大,預后差,是臨床致死率及致殘率較高的疾病。目前認為炎癥反應可能是HICH主要病理生理過程,細胞炎性因子在此過程中起重要作用[1]。高壓氧療法(hyperbaricoxygentherapy,HBOT)是指機體處于高氣壓環境中呼吸與環境等壓的高壓氧治療疾病的方法,目前已應用于HICH的治療過程中,但其具體機制尚不明確。本研究應用HBOT對HICH病人進行治療,探討HBOT對病人血漿神經肽Y(neuropeptideY,NPY)、內皮素(endothelin,ET)、一氧化氮(nitricoxide,NO)及白介素-6(interleukin-6,IL-6)的影響。
1 資料與方法
1.1 研究對象及分組 選擇2010年1月—2012年1月入院的HICH病人70例,隨機分為高壓氧治療組和常規治療組,各35例。納入標準:符合第四屆全國腦血管疾病會議腦出血臨床診斷標準;年齡45歲~70歲;接受治療距發病不超過24h;基底節區出血;出血量10mL~30mL。排除標準:由腦動脈瘤、動靜脈畸形及腫瘤引起的腦出血;腦干或小腦出血;患有自身免疫性疾病;近4周內接受過糖皮質激素、雌激素及免疫抑制劑治療;病人知情同意。
高壓氧治療組男21例,女14例;年齡45歲~70歲(56.3歲±6.94歲);出血量10mL~30mL(18.0mL±5.7mL)。發病時根據美國國立衛生研究院卒中量表(NationalInstituteofHealthstrokescale,NIHSS)進行神經缺損評分。常規治療組男23例,女12例;年齡51歲~67歲(53.5歲±5.78歲);出血量10mL~30mL(15.0mL±7.7mL)。兩組病人年齡、性別、出血量及NHISS評分等比較,差異無統計學意義(P>0.05)。另選擇同期在我院體檢中心進行體檢的健康體檢者35名作為正常對照。
1.2 治療方案 常規治療組給予常規脫水降顱壓及支持對癥治療。高壓氧治療組入院后第5天出血基本停止,血壓控制在21.3/13.3kPa以下后即開始行高壓氧治療,治療方案為0.1MPA,每日吸氧60min,共10d,其余治療方案與常規治療組一致。
1.3 標本采集 所有病人分別于入院時24h,入院后5d、14d、21d抽取病人肘靜脈血8mL,分為4份,放入含EDTA-Na20μL和抑肽酶40μL預冷試管中,混勻后于保存4 ℃,以3 000r/min離心20min,分別留取血漿0.5mL置于-40 ℃冰箱保存。另取20份健康體檢者血漿標本用于測定正常對照值。
1.4 樣本測定 采用放射免疫分析技術,中國科技大學實業總公司生產的r-911全自動放免計數儀檢測,放免試劑盒由北京華英生物技術研究所提供,由專業人員嚴格按照說明書操作。
1.5NIHSS評分 所有病人入院當天和發病90d后進行NIHSS評分。
2 結 果
2.1 各組不同時間NPY比較(見表1)
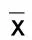
表1 各組不同時間NPY比較(±s) pg/mL
2.2 各組不同時間ET值比較(見表2)
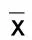
表2 各組不同時間ET值比較(±s) pg/mL
2.3 各組不同時間NO值比較(見表3)
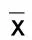
表3 各組不同時間NO值比較(±s) μmol/mL
2.4 各組不同時間IL-6水平比較(見表4)
表4 各組不同時間IL-6水平比較(±s) ng/mL
2.5 高壓氧組與常規治療組不同時間NIHSS評分比較 發病24h高壓氧治療組NIHSS評分與常規治療組比較,差異無統計學意義(P>0.05);發病90d高壓氧治療組NIHSS評分與常規治療組比較,差異有統計學意義(P<0.05)。詳見表5。
表5 各組不同時間NIHSS評分比較(±s) 分
3 討 論
NPY是一種由36個氨基酸殘基組成的多肽,是哺乳動物中樞和外周神經系統含量豐富的神經肽之一。目前研究發現HICH病人血漿NPY水平明顯升高,且與病情嚴重程度相關,而較強的炎癥反應可加速梗死區半暗帶惡化,加重腦損傷[2]。增高的NPY一方面以交感神經遞質形式收縮血管平滑肌,另一方面可能通過促進血管內皮釋放縮血管因子如ET間接起作用,無論在外周系統還是在中樞系統均起重要調節作用[3]。
ET是目前已知體內最強的縮血管物質,在嚴重缺血、缺氧狀態下可大量釋放。有研究表明,ET對腦血管的收縮作用明顯強于對外周血管的收縮作用,作為一種內源性致傷因子廣泛參與HICH的發生發展過程[4]。目前認為動脈內皮損傷是動脈粥樣硬化的始動及促發因素,可促進成纖維細胞有絲分裂和動脈粥樣硬化[5]。
IL-6刺激T淋巴細胞增殖分化,促進B淋巴細胞分化為漿細胞,在免疫應答和炎癥反應中發揮重要作用。有研究發現,腦出血病人血清、腦脊液IL-6水平明顯高于對照組,于出血后24h達高峰,7d時仍明顯升高[6]。國內研究證明IL-6水平較低的病人神經功能缺損評分差值、住院時間等方面明顯優于炎癥細胞因子持續維持于高水平病人[7]。因此,腦出血后IL-6水平變化可預測腦損傷程度及預后。
NO是炎性反應中炎性介質瀑布級聯效應的最終共同介質之一[8]。腦出血后,損傷區誘導型一氧化氮合酶(iNOS)可在大量白細胞浸潤及血紅蛋白代謝產物影響下表達增多,介導NO分泌增高[8]。NO作為一種神經元毒性分子,通過與超氧化物陰離子結合形成過氧化亞硝酸鹽,通過干擾鐵離子代謝促進氧化損害,NO可直接或通過其衍生物導致能量耗竭,促進DNA損害、抑制DNA合成及誘導細胞程序死亡等。
本研究結果顯示:HICH病人急性期血漿NPY、ET、IL-6及NO含量均明顯增高,而高壓氧則可明顯降低上述炎癥因子水平,且明顯降低腦出血后病人神經功能缺損水平。推測HBO可能通過影響上述炎性因子水平,改善病灶周圍腦水腫區血管內皮細胞功能,增加病灶周圍缺血腦組織血液供應,改善腦微循環,增強腦組織對氧的利用,改善腦組織缺氧狀況,阻斷腦缺氧-腦水腫-顱高壓的惡性循環,這與既往研究結果相符合,但其具體作用機制仍有待于進一步研究。
[1] 吳家冪,劉春梅.腦出血后周邊組織繼發性腦損炎性機制的研究[J].臨床神經病學雜志,2004,17(4):279-280.
[2] 周中華,肖志杰.腦出血和腦梗死患者神經肽Y與C反應蛋白變化的臨床意義[J].中華全科醫學,2012,10(3):367-368.
[3] 秦文玲,曹紅,谷玲,等.急性腦梗死患者血神經肽Y與一氧化氮合酶的關系[J].中華急診醫學雜志,2010,19(12):1249-1252.
[4] 劉志軍,范生堯.腦出血患者血TNF-α、ET、NSE水平變化[J].中國神經免疫和神經病學雜志,2006,13(4):250-251.
[5] 齊獻忠.依達拉奉輔助治療急性腦出血的效果觀察及機制探討[J].山東醫藥,2012,52(2):38-39.
[6]SilvaY,LeiraR,TejadaJ,etal.Molecularsignaturesofvascularinjuryareassociatedwithearlygrowthofintracerebralhemorrhage[J].Stroke,2005,36(1):86-91.
[7] 張明偉,彭俊,劉陽,等.高血壓腦出血患者血清和顱內血腫液中IL-1β、IL-6、TNF-α的含量研究[J].中華神經外科疾病研究雜志,2010,9(2):138-141.
[8] 胡曉芳,王璐,安殿梅,等.超敏C反應蛋白、一氧化氮與急性高血壓性腦出血關系的研究[J].國際檢驗學雜志,2012,33(16):1928-1929.
[9]JonesNC,ConstantinD,GibsonCL,etal.Adetrimentalrolefornitricoxidesynthase-2inthepathologyresultingfromacutecerebralinjury[J].JNeuropatholExpNeurol,2004,63(7):708-720.
[10] 程晉成,孫乃中,沈月萍.高壓純氧混合氧治療腦出血80例[J].中華航海醫學與高氣壓醫學雜志,2001,8(3):168-169.
R743 R255.2
B
10.3969/j.issn.1672-1349.2017.23.039
1672-1349(2017)23-3066-03
蘭州軍區蘭州總醫院安寧分院(蘭州 730070),E-maila_f1979@sohu.com
信息:呂云利,趙波,姚向榮,等.高壓氧對高血壓腦出血病人血漿NPY、ET、NO及IL-6的影響J.中西醫結合心腦血管病雜志,2017,15(23):3066-3068.
2016-12-30)
(本文編輯 薛妮)

