急性膽囊炎單孔腹腔鏡膽囊切除術與傳統腹腔鏡手術的對比研究
康利民,鄭 永,施紅寧,王阿勇,趙思梅
(普洱市人民醫院,云南 普洱,665000)
·論 著·
急性膽囊炎單孔腹腔鏡膽囊切除術與傳統腹腔鏡手術的對比研究
康利民,鄭 永,施紅寧,王阿勇,趙思梅
(普洱市人民醫院,云南 普洱,665000)
目的探討“三點法”經臍單孔腹腔鏡膽囊切除術(single-incision laparoscopic cholecystectomy,SILC)治療急性膽囊炎的可行性。方法回顧分析2016年3月至2017年3月因急性膽囊炎行腹腔鏡膽囊切除術(laparoscopic cholecystectomy,LC)(LC組,n=46)與SILC(SILC組,n=38)患者的臨床資料,比較兩組手術時間、術中出血量、術中置管率及留置時間、術后6 h疼痛指數、術后體溫變化、術后切口感染及脂肪液化率、腸蠕動恢復時間、術后住院時間、手術相關并發癥等指標。結果SILC組中32例成功完成手術,LC組中44例成功完成手術,術后兩組均發生1例膽漏。兩組術后留置腹腔引流管率及置管時間、術后體溫大于37.5℃的患者例數差異無統計學意義。LC組手術時間優于SILC組(Plt;0.05),SILC組術后疼痛評分、腸道蠕動恢復時間、術后切口感染及脂肪液化率、術后住院時間優于LC組(Plt;0.05)。結論急性膽囊炎發作時間小于72 h者可作為SILC的手術適應證。與LC相比,SILC具有創傷小、美容效果好、術后康復快及住院時間短等優點。
膽囊炎,急性;膽囊切除術,腹腔鏡;單孔;對比研究
經臍單孔腹腔鏡膽囊切除術(single-incision laparoscopic cholecystectomy,SILC)因具有微創、術后疼痛更輕微、康復快及安全系數高被認為是目前能實現無瘢痕膽囊切除的技術[1-2]。隨著器械的改進及術者技術水平的提高,SILC的手術適應證逐漸放寬[3],SILC越來越多地應用于急性膽囊炎的治療[4]。2016年3月至2017年3月我科為38例急性膽囊炎患者行“三點法”SILC,并與同期46例腹腔鏡膽囊切除術(laparoscopic cholecystectomy,LC)進行對比,目的在于探討“三點法”SILC應用于急性膽囊炎的可行性及臨床價值。
1 資料與方法
1.1 臨床資料 2016年3月至2017年3月我院肝膽胰外科收治84例急性膽囊炎患者,根據隨機數字法分為SILC與LC組。SILC組(n=38)中男23例,女15例,平均(46.2±7.6)歲,膽囊結石30例,膽囊結石合并息肉8例。LC組(n=46)中男25例,女21例,平均(45.4±6.8)歲,膽囊結石32例,膽囊結石合并息肉14例。兩組在性別、年齡、病程、體溫、白細胞等一般資料方面差異無統計學意義,見表1。病例納入標準:(1)病程≤3 d;(2)BMI≤30 kg/m2;(3)無休克及全身中毒癥狀;(4)心、肺、腎、腦等臟器無嚴重的功能障礙;(5)凝血功能正常;(6)無膽囊穿孔、壞疽;(7)B超、CT檢查排除膽道結石及急性胰腺炎;(8)患者愿意遵守此術式的要求,并簽署書面手術知情同意書。病例排除標準:(1)麻醉分級為Ⅳ~Ⅴ;(2)術前懷疑合并Mirizzi綜合征、膽總管結石或膽囊惡變;(3)合并急性膽管炎;(4)長期服用抗凝藥物;(5)有上腹部手術史;(6)拒絕行腹腔鏡手術。84例患者均有右上腹痛,查體:右上腹壓痛及反跳痛明顯,Murphy征(+)。術前患者均進行血常規、肝腎功及腹部彩超等檢查明確診斷,術后病理檢查均證實為急性膽囊炎。
1.2 手術方法 手術器械包括5 mm、10 mm Trocar,可吸收生物夾,30°腹腔鏡,超聲刀,穿刺針(將0號薇喬線的三角針掰成直針),分離鉗、電凝鉤及抓鉗等常規腹腔鏡操作器械。患者均氣管插管全麻,取反Trendelenburg體位,建立CO2氣腹。SILC組:臍孔內緣皮膚上做15 mm弧形切口,穿刺10 mm Trocar,置入腹腔鏡;間隔少許組織再穿刺5 mm Trocar,置入操作器械。先探查腹腔,觀察膽囊炎癥程度,分別于右側鎖骨中線8~9肋間、臍部右上方約5 cm處使用穿刺針穿刺,置線懸吊膽囊底部、膽囊壺腹部,將膽囊底部的縫線向上提拉(圖1、圖2)。經左側Trocar用超聲刀仔細分離膽囊管、膽囊動脈(圖3、圖4),膽囊動脈直接用超聲刀離斷,生物夾夾閉膽囊管(圖5),順逆結合法切除膽囊。剪斷并抽出牽引線,用一次性腹腔鏡標本取物袋套取膽囊后經臍部切口取出,用可吸收線皮內縫合皮下組織。LC組:分別于臍部、劍突下及右腋前線肋緣下2 cm處穿刺10 mm、10 mm、5 mm Trocar,超聲刀聯合電鉤順逆結合法切除膽囊,取物袋裝好膽囊后經劍突下切口取出。
1.3 觀察指標 觀察兩組手術時間、術中出血量、術中置管率及留置時間、術后6 h的疼痛評分(數字評分法)、術后體溫變化、術后切口感染及脂肪液化率、腸蠕動恢復時間、術后住院時間、手術相關并發癥等。



組別例數(n)年齡(歲)性別(n)男女病程(d)體溫gt;37.5℃(n)白細胞(×109/L)SILC組3846.2±7.623151.2±0.62918.0±2.5LC組4645.4±6.825211.3±0.53817.9±2.1t/χ2值-0.1240.026-0.4370.1070.054P值0.3160.8720.5210.7630.642

圖1 腹外吊線 圖2腹內懸吊膽囊底及膽囊壺腹并交叉懸吊

圖3 超聲刀解剖膽囊三角圖4 分離出膽囊管

圖5 夾閉膽囊管
2 結 果
SILC組中32例成功完成手術,4例因膽囊三角粘連較重改行常規LC;LC組中44例成功完成手術,2例因膽囊三角粘連嚴重術中出血較多中轉開腹。
SILC組術后膽漏1例,術后第1天患者出現右上腹疼痛并發熱,行腹部B超及MRCP檢查提示膽囊窩積液,予以腹腔穿刺放置引流管,持續引流7 d后拔管治愈;LC組術后膽漏1例,術后第1天引出40 ml膽汁樣液體,持續引流8 d后拔管治愈。兩組術中出血量、手術并發癥差異無統計學意義(Pgt;0.05)。SILC組術后溫式孔留置腹腔引流管12例(12/32,37.5%),LC組術后留置腹腔引流管16例(16/44,36.4%), 兩組患者下床活動且松動腹腔引流管無明顯液體引出后拔除腹腔引流管,兩組患者腹腔引流管放置率及留置時間[(24.4±11.2) h vs. (26.7±10.6) h]差異無統計學意義。LC組手術時間明顯優于SILC組(Plt;0.05)。而SILC組術后疼痛評分、腸道蠕動恢復時間、術后住院時間均優于LC組(Plt;0.05)。術后兩組患者體溫大于37.5℃的例數差異無統計學意義,予以加強抗炎等治療后1~3 d內體溫均恢復正常。SILC組術后臍部切口感染、脂肪液化率為9.4%(3/32),LC組為15.9%(7/44例,以劍突下切口為主),兩組差異有統計學意義(Plt;0.01)。術后隨訪1~3個月,平均(1.5±0.7)個月,無切口感染、切口疝等切口并發癥及膽漏等發生,SILC組術后4周患者腹壁幾乎看不到明顯的手術疤痕。見表2。
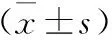

組別手術時間(min)術中出血量(ml)術后6h疼痛評分(分)術后體溫gt;37.5℃例數(n)腸道蠕動恢復時間(h)術后住院時間(d)并發癥[n(%)]SILC組72.81±12.3440.76±4.512.52±0.511722.6±2.82.5±1.31(3.1)LC組61.76±10.2538.26±3.385.78±0.692327.3±4.14.8±2.11(2.3)t/χ2值5.2610.484-3.4720.385-3.391-2.5120.781P值0.0080.3650.0100.4290.0200.0300.524
3 討 論
急性膽囊炎是肝膽外科較常見的疾病,主要由結石等原因導致膽囊管阻塞,同時合并細菌感染而誘發,既往認為因膽囊炎急性發作時膽囊壁明顯充血、水腫且張力高,膽囊三角粘連嚴重導致解剖結構欠清而認為是LC尤其SILC的禁忌證[5]。近年,隨著SILC相關器械的改進、手術技巧的提高及手術經驗的積累,有學者提出,發作時間小于72 h的急性膽囊炎可作為SILC的手術適應證[6]。
SILC是微創外科操作技術不斷完善的結果,其安全性、可靠性亦逐年提高。SILC方式主要有專用的單孔腹腔鏡器械法、常規三器械法及“三點法”吊線等方式[7]。本研究采用“三點法”吊線暴露膽囊三角行SILC,結果發現,SILC治療急性膽囊炎是可行的。同時術后6 h疼痛評分、切口感染及脂肪液化率、腸蠕動恢復時間、術后住院時間明顯優于傳統LC;兩組術后置管率及置管時間、術后體溫變化、手術并發癥方面差異無統計學意義。表明SILC對于急性膽囊炎患者具有更小的創傷、更好的美容效果、更快的恢復時間及更短的住院時間。
但是我們也發現對于急性膽囊炎,SILC的手術時間明顯長于LC,這從一方面也說明了SILC術中操作較困難[8]。因急性膽囊炎時膽囊處于急性炎癥期,膽囊三角區充血粘連嚴重,大大增加了手術難度,也限制了SILC的手術適應證[9-10]。SILC臍部器械置入過于集中,因筷子效應影響了膽囊三角的暴露操作。為解決此問題,我們采用了“三點法”吊線方式行SILC。術中通過縫線懸吊膽囊底、膽囊壺腹,最終形成由膽囊底、膽囊壺腹及膽囊管與肝總管交點構成的清晰三點,有助于充分暴露膽囊三角,避免膽道損傷,同時臍部僅置入腹腔鏡與超聲刀,減少了1枚Trocar,進一步避免了臍部器械間互相干擾的問題,有助于SILC的順利施行。
總之,通過本研究我們發現,“三點法”經臍單孔腹腔鏡手術對于發作不超過72 h的急性膽囊炎患者是可行的。雖然與傳統LC相比,存在手術時間較長的問題,但隨著手術技巧及實施例數的增加,這個問題可以得到克服。當然對于炎癥非常嚴重的急性膽囊炎,為保證患者安全,必要時需中轉為常規LC或開腹手術。
[1] 潘明新,程遠,高毅.“三點法”經臍單孔腹腔鏡膽囊切除術[J].南方醫科大學學報,2010,30(7):1715-1717.
[2] 唐建中,孫志為,莫一我,等.應用常規器械經臍單孔腹腔鏡膽囊切除320例體會[J].云南醫藥,2012,33(6):528-529.
[3] 張衛東,金峰,陸煒鑫.吊線法單孔腹腔鏡與傳統腹腔鏡手術治療膽囊疾病的療效和安全性分析[J].中國普外基礎與臨床雜志,2017,24(3):312-316.
[4] 劉澤良,王家興,朱建方.常規器械行改良經臍單孔腹腔鏡膽囊切除術[J].腹腔鏡外科雜志,2017,22(5):356-359.
[5] 范宇華.經臍單孔與三孔法腹腔鏡膽囊切除術治療結石性膽囊炎效果比較[J].中國普通外科雜志,2015,24(9):1338-1341.
[6] 李紅偉,段旭寧,王前,等.經臍單孔與多孔腹腔鏡治療膽囊良性疾病的臨床對比分析[J].山西醫科大學學報,2017,48(4):385-387.
[7] 高驥,孫長華,石毅,等.經臍單孔腹腔鏡膽囊切除術68例臨床體會[J].腹腔鏡外科雜志,2015,20(4):293-295.
[8] 劉澤良,朱建方,何偉.腹腔鏡膽囊切除術中膽囊縫線懸吊技術的應用體會(附1200例報告)[J].腹腔鏡外科雜志,2015,20(8):602-605.
[9] Karim MA,Ahmed J,Mansour M,et al.Single incision vs.conventional multiport laparoscopic cholecystectomy:a comparison of two approaches[J].Int J Surg,2012,10(7):368-372.
[10] 張建平,胡晉太.基層醫院應用常規器械行經臍單孔腹腔鏡膽囊切除術38例心得體會[J].腹腔鏡外科雜志,2015,20(7):528-531.
2017-07-11)
(英文編輯:夏平鈿)
Comparativestudyofsingle-incisionlaparoscopiccholecystectomyandtraditionallaparoscopiccholecystectomyforacutecholecystitis
KANGLi-min,ZHENGYong,SHIHong-ning,etal.
DepartmentofHepatopancreatobiliarySurgery,PuerPeople’sHospital,Puer665000,China
Objective:To discuss the feasibility of three-point transumbilical single-incision laparoscopic cholecystectomy (SILC) for acute cholecystitis.MethodsThe clinical data of patients who underwent laparoscopic cholecystectomy (LC) and SILC for acute cholecystitis from Mar.2016 to Mar.2017 were retrospectively analyzed.Operation time,intraoperative blood loss,intraoperative catheterization rate and indwelling time,pain scores at 6 h after operation,postoperative body temperature,postoperative incision infection and fat liquefaction rate,recovery time of intestinal peristalsis,the postoperative hospitalization time and complications were compared between the two groups.ResultsIn SILC group,32 operations were performed successfully.In LC group,44 operations were successful.There was one case of biliary leakage in both groups respectively.There were no significant differences between the two groups in the rate of indwelling peritoneal drainage tube and indwelling time,the number of patients whose body temperature were greater than 37.5℃ after operation.Compared with SILC group,the operation time of LC group was shorter (Plt;0.05).However,SILC group had advantages over LC group on postoperative pain scores,intestinal peristalsis recovery time,the rate of postoperative incision infection and fat liquefaction,and hospital stay.ConclusionsSILC could be performed for the patients with acute cholecystitis less than 72 h.Compared with LC,SILC is associated with fewer trauma,better cosmetic result,faster recovery and shorter hospital stay.
Cholecystitis,acute;Cholecystectomy,laparoscopic;Single-incision;Comparative study
1009-6612(2017)11-0835-04
10.13499/j.cnki.fqjwkzz.2017.11.835
云南省教育廳資助項目(編號:2017ZDX092)
康利民(1984—)男,云南省普洱市人民醫院肝膽胰外科主治醫師,主要從事肝膽外科及微創外科的研究。
R657.4
A

