胰腺成熟型囊性畸胎瘤一例并文獻回顧
胡昊 何天霖 程鵬 王斐
·短篇論著·
胰腺成熟型囊性畸胎瘤一例并文獻回顧
胡昊 何天霖 程鵬 王斐
胰腺成熟型囊性畸胎瘤,或者叫胰腺皮樣囊腫,是一種極為罕見的胰腺腫瘤。自1918年Kerr[1]首次報道以來,目前全世界僅有30余例報道[2]。畸胎瘤來源于生殖細胞,是生殖細胞腫瘤中常見的一種,根據病理學可以分為成熟型畸胎瘤、未成熟型畸胎瘤和特殊類型畸胎瘤。其中成熟型畸胎瘤又分為實性或囊性,可含有多種組織成分,如毛發、牙齒、汗腺、神經等[3]。成熟型囊性畸胎瘤最好發于卵巢,也可以發生于外胚層細胞遷移的任何部位,如睪丸、顱骨、腦、縱隔、大網膜、腹膜后和骶尾區,尤以身體中線附近為主,以胰腺來源的成熟型囊性畸胎瘤最為罕見[4]。上海長海醫院收治了1例胰腺成熟型囊性畸胎瘤患者,并結合文獻進行回顧性分析,現報道如下。
一、病例資料
患者男性,59歲。因“體檢發現胰腺頸體部腫瘤1周”入院。無腹痛、腹脹、惡心、嘔吐、發熱、體重減輕等臨床表現。既往有2型糖尿病病史2年,口服瑞格列奈片,血糖控制良好。吸煙30余年,吸煙指數600。體檢:腹部稍膨隆,腸鳴音正常,腹軟,全腹無壓痛、反跳痛,移動性濁音陰性。BMI 32.5 kg/m2,營養風險篩查(NRS)2002評分為1分。實驗室檢查:血常規、肝腎功能及腫瘤標志物CEA、CA19-9、CA724、CA125、AFP均正常。腹部彩超提示胰腺頸體部混合回聲結節,大小約6.7 cm×5.6 cm,邊界不清,內部回聲不均,性質待定。胰腺增強MR檢查示腫瘤位于胰腺頸體部腫塊,T1加權呈高低混雜信號,T2加權呈高信號,彌散受限,增強掃描后包膜強化,內見分隔,胰管未見擴張(圖1、2)。診斷胰腺囊腺瘤可能性大,擬行胰體尾切除術。術中見腫瘤位于胰腺頸體部,約6 cm×5 cm,質地軟,囊性感,與胃、十二指腸、肝臟等臟器均無粘連,脾靜脈、腸系膜上靜脈未受累。術中穿刺腫瘤,抽出黃白色乳糜樣液體。將腫瘤自胰頸體部完全剝離切除。切除的腫瘤包膜完整,剖開后見腫瘤壁厚0.1~0.5 cm,囊內含大量黃白色豆渣樣物質(圖3)。即送冷凍病理檢查,提示胰腺成熟型囊性畸胎瘤,于術區放置一根雙套管后關腹。術后患者恢復良好,雙套管間斷沖洗引流3 d,后改單管引流2 d,引流液量每天0~15 ml,引流液淀粉酶311 U/L。術后5 d患者出院,1周后復查并拔除引流管。術后3個月隨訪,無明顯異常。
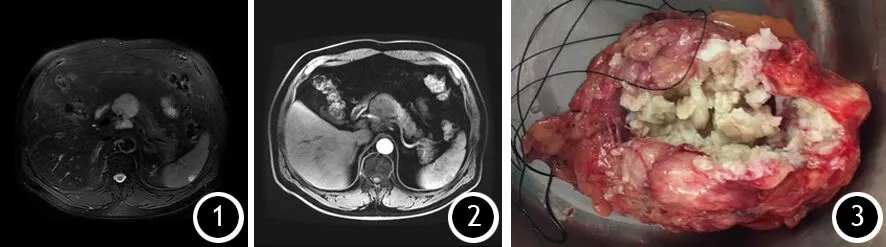
圖1 胰腺MR。T2加權見胰頸體部大小約6 cm×5 cm病灶,呈高信號 圖2 胰腺MR。增強掃描見胰頸體部病灶包膜強化,內可見分隔 圖3 大體標本。囊實性腫物,內含黃白色豆渣樣物質
二、結合文獻復習
檢索Pubmed、Medline、CNKI、萬方數據庫,檢索詞為Pancreas, mature cystic teratoma,獲取英文文獻60篇,中文文獻14篇,共33例。33例胰腺成熟型囊性畸胎瘤中男性20例,女性13例,發病年齡4個月~74歲,平均年齡37歲。腫瘤位于胰頭9例,鉤突1例,胰頸部3例,胰體15例,胰尾5例[2,5-6]。
患者的臨床癥狀常常不典型。以腹痛為首發癥狀16例,惡心嘔吐4例,便秘、腰背痛、黃疸、發熱各1例,觸及腫物而發現2例,其余均為體檢時偶然發現。術前診斷主要依賴影像學,CT、MR表現為內含實性及液性成分的類圓形腫瘤,T1加權呈高低混雜信號,T2加權呈高信號,彌散受限,增強掃描后包膜可見強化,內見分隔,胰管未見擴張,治療首選手術切除,部分患者可觀察到特征性脂肪信號。
胰腺囊性畸胎瘤治療以手術切除為主,33例中行腫瘤剜除術或者局部切除的14例,胰體尾切除術9例,胰十二指腸切除術3例,胰腺節段切除術1例,單純引流術4例,未提及治療方式2例。引流治療的患者中2例因效果不好而改行腫瘤切除術,其中1例局部切除的患者術后因腹腔出血死亡[2]。
討論畸胎瘤是由3種原始胚層所演變形成的腫瘤。成熟型畸胎瘤常為囊性,由外胚層演變而來,因而常含有皮膚或者汗腺,所以又常被叫做皮樣囊腫。由其他原始胚層演變來的軟骨、骨骼、肌肉等相對較少見于成熟型囊性畸胎瘤中。成熟型囊性畸胎瘤發生部位與胚胎體腔的中線前軸或中線旁區相關,最好發于卵巢,胰腺成熟型囊性畸胎瘤極其罕見。
大部分胰腺成熟型囊性畸胎瘤是在體檢時發現的,通常無明顯癥狀。部分患者可以有一些非特異癥狀,如腹痛、腰背痛、腹脹、惡心嘔吐、缺乏食欲或發熱[7],僅1例出現黃疸[8]。實驗室檢查通常無異常。若腫瘤壓迫膽管或者胰管,可能出現轉氨酶或膽紅素升高。血清CA19-9水平可有輕度升高[9]。
胰腺成熟型囊性畸胎瘤的超聲圖像表現為邊界比較清晰的混合回聲團塊,瘤體內可探及高回聲的脂肪和強回聲的鈣化[10]。CT掃描通常表現為類圓形的低密度灶,若含有脂肪或角質成分,密度會稍高于水的密度,若囊內同時有脂肪的低密度影和鈣化的高密度影則高度提示成熟型囊性畸胎瘤[11]。MR掃描在T1加權圖像表現為低信號、邊界清晰的腫塊[12]。本例患者因腫瘤內含有脂肪及液體成分,在T1加權圖像表現為混雜信號,在T2加權圖像呈高信號,增強掃描后包膜強化,并可見分隔。總之,因腫瘤內容物不同,影像學表現可能比較多變,對術前診斷帶來一定難度。
內鏡超聲引導下細針穿刺活檢術(EUS-FNA)對胰腺腫物性質的判斷也有一定的幫助。EUS-FNA診斷胰腺腫瘤的敏感性和特異性分別為64%~98%和80%~100%,陽性預測值可達98%~100%[13]。Markovsky和Russin[14]最先使用EUS-FNA診斷出1例胰腺成熟型囊性畸胎瘤。細胞學檢查可見成熟的鱗狀細胞、角質碎屑和炎性細胞,是與胰腺假性囊腫、胰腺炎或者胰腺惡性腫瘤鑒別的關鍵。但也有研究指出,即使對于很有經驗的細胞病理學醫師,要準確診斷成熟型囊性畸胎瘤也是非常困難的,尤其是與淋巴上皮囊腫或者胰腺內副脾表皮樣囊腫的鑒別[15-16]。如果術前對于胰腺腫瘤的性質存在疑問,尤其在不能排除惡性的情況下,完善EUS-FNA檢查是必要的。
手術切除是治療胰腺囊性畸胎瘤的主要手段,手術方式根據腫瘤位置和大小決定,可行腫瘤切除、胰十二指腸切除、胰體尾切除、囊腫外引流或者囊腫胃吻合術。近年來,因為考慮到可能導致腫瘤復發和胰瘺,囊腫單純的外引流術已漸漸不再使用,囊腫胃吻合的內引流術因缺乏長期隨訪也不建議使用[3]。本例患者原先考慮行胰體尾切除術,但在術中發現腫瘤主體突出于胰腺表面,且主胰管無明顯受累,因而改為腫瘤局部切除,以盡可能保留胰腺功能。有學者提出,考慮到這類囊性腫瘤并未發現惡性潛能,因而在充分評估腫瘤性質的情況下選擇密切隨訪觀察也是可行的[17]。
[1] Kerr AA. Cysts and pseudocysts of the pancreas[J]. Surg Gynecol Obstet, 1918, 27:40.
[2] Albayrak A, Yildirim U, Aydin M. Dermoid cyst of the pancreas: a report of an unusual case and a review of the literature[J]. Case Rep Pathol, 2013, 2013: 375193.
[3] Koomalsingh KJ, Fazylov R, Chorost MI, et al. Cystic teratoma of the pancreas: presentation, evaluation and management[J]. JOP, 2006, 7(6):643-646.
[4] Seki M, Ninomiya E, Aruga A, et al. Image-diagnostic features of mature cystic teratomas of the pancreas: report on two cases difficult to diagnose preoperatively[J]. J Hepatobiliary Pancreat Surg, 2005, 12(4):336-340.
[5] Zhang AY, Thompson SK, Game PA, et al. Cystic teratoma of the pancreas: a rare entity[J]. ANZ J Surg, 2008, 78(12):1130-1131.
[6] Chakaravarty KD, Venkata CD, Manicketh I, et al. Mature Cystic Teratoma of the Pancreas[J]. ACG Case Rep J, 2016, 3(2):80-81.
[7] Tucci G, Muzi MG, Nigro C, et al. Dermoid cyst of the pancreas: presentation and management[J]. World J Surg Oncol, 2007, 5:85.
[8] Salimi J, Karbakhsh M, Dolatshahi S, et al. Cystic teratoma of the pancreas: a case report[J]. Ann Saudi Med, 2004, 24(3):206-209.
[9] Lane J, Vance A, Finelli D, et al. Ravichandran. Dermoid cyst of the pancreas: a case report with literature review[J]. J Radiol Case Rep, 2012, 6(12):17-25.
[10] Davidson AJ, Hartman DS, Goldman SM. Mature teratoma of the retroperitoneum: radiologic, pathologic, and clinical correlation[J]. Radiology, 1989, 172(2):421-425.
[11] Yang DM, Jung DH, Kim H, et al. Retroperitoneal cystic masses: CT, clinical, and pathologic findings and literature review[J]. Radiographics, 2004, 24(5):1353-1365.
[12] Strasser G, Kutilek M, Mazal P, et al. Mature teratoma of the pancreas: CT and MR findings[J]. Eur Radiol, 2002, 12 Suppl 3:56-58.
[13] Antillon MR, Chang KJ. Endoscopic and endosonography guided fine-needle aspiration[J]. Gastrointest Endosc Clin N Am, 2000, 10(4):619-636.
[14] Markovsky V, Russin VL. Fine-needle aspiration of dermoid cyst of the pancreas: a case report[J]. Diagn Cytopathol, 1993, 9(1):66-69.
[15] VandenBussche CJ, Maleki Z. Fine-needle aspiration of squamous-lined cysts of the pancreas[J]. Diagn Cytopathol, 2014, 42(7):592-599.
[16] Osiro S, Rodriguez JR, Tiwari KJ, et al. Is preoperative diagnosis possible? A clinical and radiological review of lymphoepithelial cysts of the pancreas[J]. JOP, 2013, 14(1):15-20.
[17] Allen PJ, Jaques DP, D′Angelica M, et al. Cystic lesions of the pancreas: Selection criteria for operative and nonoperative management in 209 patients[J]. J Gastrointest Surg, 2003, 7(8):970-977.
(本文編輯:冀凱宏)
10.3760/cma.j.issn.1674-1935.2017.05.012
200433 上海,第二軍醫大學長海醫院胰腺肝膽外科
何天霖,Email: skyrainhe@163.com
2017-05-31)

