全腹腔鏡下三角吻合術進行胃癌遠端胃切除術消化道重建的安全性和可行性
楊海濤 匡榮康
全腹腔鏡下三角吻合術進行胃癌遠端胃切除術消化道重建的安全性和可行性
楊海濤 匡榮康
遠端胃癌根治術;消化道重建;全腹腔鏡;腹腔鏡輔助;三角吻合;畢Ⅰ式吻合術
胃癌在全世界的發病率位居惡性腫瘤的第4位,每年增加93.4萬例患者,而每年死亡人數達到70萬,在癌癥死因中排第2位[1]。目前,全腹腔鏡遠端胃癌根治術(totally laparoscopic distal gastrectomy,TLDG)已在臨床上得到一定程度的開展,有幾種主要的消化道重建方式[2]。三角吻合術是一種新興的TLDG后消化道重建手術方式,具有手術創傷小、操作簡便、吻合時間短等特點,被許多外科醫師青睞[3]。本文回顧性分析了全腹腔鏡下三角吻合術進行胃癌遠端胃切除術消化道重建的安全性和可行性,現報告如下。
1 資料與方法
1.1 研究對象
本研究為回顧性研究,研究對象選自2011年2月至2016年2月期間我院收治的胃癌患者,共62例,作為研究組。納入標準:①經影像學檢查、胃鏡、病理學診斷等確診為遠端胃癌;②腫瘤分期為T1至T4aM0,無肝臟、肺等遠處轉移或融合淋巴結腫大;③腫瘤位于遠端胃,距幽門環1.5 cm以上,腫瘤直徑<6 cm且上下徑小于胃腔上下徑的1/3;④無腹腔鏡下遠端胃癌根治術禁忌證,術前未接受過放化療。排除標準:①胃癌漿膜受侵面積超過10 cm2;②血常規檢驗、心電圖、肺功能等檢查各項器官功能異常;③合并血液系統疾病、嚴重肝腎功能不全、心腦病變等。另外選取同時期由同一手術團隊負責的行腹腔鏡輔助下畢Ⅰ式吻合術的患者,共60例,作為對照組。比較研究組與對照組患者的基本臨床資料,差異無統計學意義(P>0.05),表明2組研究對象的可比性高,見表1。

表1 2組患者的臨床資料對比
1.2 治療方法
手術均遵循腫瘤根治原則,采用超聲刀完成D2淋巴結清掃。患者取仰臥位,雙腿分開,全身麻醉,氣管插管。臍下0.5 cm處切開皮膚,建立氣腹,CO2壓力12 mmHg。切口處插入12 mm Trocar置入腔鏡作為觀察孔,在左側腋前線肋緣下1 cm置入10 mm Trocar作為主操作孔,在左鎖骨中線、右側鎖骨中線與臍水平的交點處分別置入10 mm Trocar和5 mm Trocar,以及在肋緣下1 cm與右側腋前線交點處置入5 mm Trocar作為3個輔助操作孔。按照第14版《胃癌處理規約》清掃各組淋巴結。
三角吻合術:十二指腸充分游離,并預留足夠長的殘端,將十二指腸沿順時針方向旋轉90°。使用Tri-Staple直線切割閉合器與十二指腸長軸垂直,由后壁向前壁方向,在預定位置切斷十二指腸。在預定位置切斷遠端胃大部殘胃大小適宜,滿足腫瘤切除原則,保證吻合口張力。注意保留胃后血管及2~3支胃短血管。在胃后壁打開1個小孔,在十二指腸后壁打開1個小孔,使用直線切割閉合器對合殘胃與十二指腸壁,將十二指腸于殘胃閉合,吻合口距離胃的切緣要2 cm左右,將十二指腸切緣逆時針旋轉90°。直視下觀察吻合口情況,閉合殘胃與十二指腸的共同開口。
畢Ⅰ式吻合術:于上腹部正中取切口7~8 cm,用直線切割閉合器在幽門3 cm處切斷十二指腸,置入吻合器,在預定位置夾起胃組織并切斷,用切割閉合器將剩余胃壁關閉并切斷,在胃大彎側切口處吻合。留置胃管、營養管后閉合殘胃。
1.3 評價指標
1.3.1 術中指標 包括手術時間、消化道重建時間(從離斷標本到切口關閉的時間)、切口長度、術中出血量、淋巴結清掃數目、腫瘤距切緣長度。
1.3.2 術后指標 包括排氣時間、進流食時間、下地活動時間、住院時間、術后疼痛評分(VAS評分)。
1.3.3 手術并發癥發生情況 并發癥主要為切口感染、吻合口瘺、吻合口狹窄、傾倒綜合征等。
1.3.4 炎癥指標 手術前、手術后第1天及術后1周的血清白細胞(WBC)和C反應蛋白(CRP)水平。
1.3.5 營養狀況 手術前及術后3個月時患者的血清白蛋白及體重。
1.4 統計學分析
整理所有數據錄入SPSS 19.0軟件,計數資料的顯著性檢驗采用χ2檢驗和Mann-Whitney U檢驗,計量資料的顯著性檢驗采用獨立樣本t檢驗;檢驗水準取0.05。
2 結果
2.1 術中指標
研究組的手術時間、切口長度及術中出血量均顯著小于或少于對照組,且差異具有統計學意義(P<0.05)。見表2。
表2 2組術中指標比較
2.2 術后指標
研究組的排氣時間、進流食時間、下地活動時間及術后第1天VAS評分均顯著小于或少于對照組,且差異具有統計學意義(P<0.05)。見表3。
表3 2組術后指標比較
2.3 手術并發癥發生情況
研究組的并發癥發生率(6.45%)低于對照組(11.62%),但差異無統計學意義(χ2=2.198,P>0.05)。所有患者經保守治療后,癥狀都緩解。見表4。
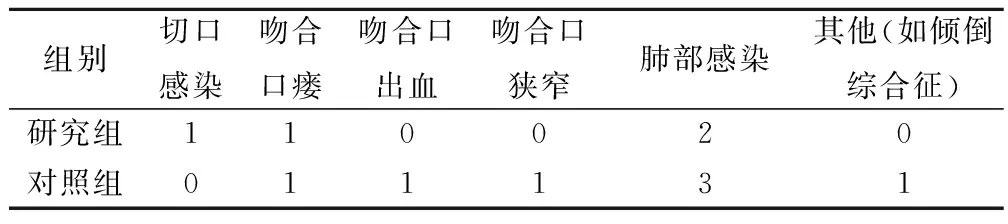
表4 2組患者手術并發癥發生情況比較/例
2.4 炎癥指標
2組患者術前的WBC與CRP水平比較差異無統計學意義(P>0.05)。術后第1天,2組的WBC與CRP水平均顯著升高,且研究組均顯著低于對照組(P<0.05)。術后1周,2組的WBC與CRP水平均較術后第1天顯著下降,且研究組均顯著低于對照組(P<0.05)。見表5。
2.5 營養狀況
2組患者術前血清白蛋白與體重比較無統計學意義(P>0.05)。術后第1天,2組的血清白蛋白均顯著下降,但研究組顯著高于對照組(P<0.05)。術后1周,2組的血清白蛋白均較術后第1天顯著回升,但仍低于術前水平(P<0.05)。術后3個月,2組體重比較,差異無統計學意義(P>0.05)。見表6。
表5 2組患者炎癥指標比較
注:①為與同組術前相比,P<0.05;②為術后1周與同組術后第1天相比,P<0.05。
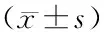
表6 2組患者營養狀況指標比較
注:血清白蛋白:①為與同組術前相比,P<0.05;②為術后1周與同組術后第1天相比,P<0.05。體重:*為與同組術后3個月相比,P<0.05。
3 討論
我國多數胃癌患者為進展期胃癌[4]。腹腔鏡D2根治術已在臨床上得到廣泛應用,腹腔鏡下胃腸道重建技術也因此成為了胃腸外科醫師研究的熱點[5]。然而,對于進展期胃癌是否應該實施腹腔鏡手術還有爭論,主要爭議點在于其安全性、腫瘤切除效果和淋巴結清掃效果[6]。腹腔鏡輔助下遠端胃癌根治術(LADG)是較為常用的腹腔鏡根治術,采取畢Ⅰ式吻合方法,只需經上腹部小切口即可完成消化道重建,但往往在進行手術時,視野和操作空間均會受到限制,也受到患者體型的影響,特別是對于腹壁肥厚的患者,操作難,易出血,吻合口相關并發癥較多[7]。
對胃癌患者行TLDG合并D2淋巴結清除術并在術后吻合胃十二指腸,已獲得了國際胃癌專家的關注和青睞,此種術式能夠取得更大的吻合口和更好的血運[8]。三角吻合術是完全腹腔鏡下應用直線切割吻合器完成殘胃和十二指腸后壁功能性的端端吻合,由于吻合口呈現為三角形,故稱為三角吻合,也稱Delta吻合。本研究分析比較了全腹腔鏡下三角吻合術和腹腔鏡輔助下畢Ⅰ式吻合術進行胃癌遠端胃切除術消化道重建的效果,結果顯示,研究組的手術時間、切口長度及術中出血量均顯著小于或少于對照組(P<0.05),而淋巴結清掃數目和腫瘤距切緣長度無顯著差異,說明三角吻合術能獲得同等的腫瘤切除效果和淋巴結清掃效果,手術創傷卻較小,但這同時也要求術者擁有較高的鏡下技巧。研究組的排氣時間、進流食時間、下地活動時間及術后第1天VAS評分均顯著小于或少于對照組(P<0.05),說明三角吻合術更促進患者消化道功能恢復和早期康復。術后第1天,2組的WBC與CRP水平均顯著升高,且研究組均顯著低于對照組,術后1周,2組的WBC與CRP水平均較術后第1天顯著下降,且研究組均顯著低于對照組(P<0.05),反映了三角吻合術對患者的短期創傷更小,炎癥反應更輕。術后第1天,2組的血清白蛋白均顯著下降,但研究組顯著高于對照組,術后1周,2組的血清白蛋白均較術后第1天顯著回升(P<0.05),術后3個月時2組患者體重無顯著差異,都提示行三角吻合術的患者營養狀況良好。研究組的并發癥發生率低于對照組,雖然差異無統計學意義,但可以發現,研究組患者未發生吻合口出血、吻合口狹窄和傾倒綜合征,反映了三角吻合術的吻合口血供較好,安全性較好,這可能與手術中建立共同開口時將胃順時針旋轉、十二指腸逆時針旋轉切割閉合有關[9]。
但是,三角吻合術也存在一些局限性,第一是患者殘胃及十二指腸殘端均不能過小,十二指腸第一段活動度不能太差,再就是手術操作要求更高[10]。腹腔鏡遠端胃癌根治術的消化道重建術式尚無統一或最佳的方式,在進行選擇時,都必須遵守消化道重建原則,然后再以患者實際情況及術者手術經驗來決定[11]。
綜上所述,全腹腔鏡下三角吻合術進行胃癌遠端胃切除術消化道重建安全可行,相比于腹腔鏡輔助下畢Ⅰ式吻合術,手術創傷更小,患者術后恢復更佳,營養狀況良好,吻合口相關并發癥更少。
[1] 高 波,董劍宏.三角吻合術在全腹腔鏡遠端胃癌根治術后消化道重建中的應用價值〔J〕.中華消化外科雜志,2016,15(3):303-306.
[2] 鄒貴軍,胡時棟,王 迪,等.全腹腔鏡遠端胃癌根治術后消化道重建方式的對比〔J〕.腹腔鏡外科雜志,2016,21(11):820-823.
[3] 蔡 遜,張建新,馬丹丹,等.三角吻合技術在腹腔鏡遠端胃癌根治術中的應用〔J〕.中國微創外科雜志,2014,14(6):494-497.
[4] 史一楠,董劍宏.腹腔鏡胃癌根治術的現狀及未來挑戰〔J〕.中國醫刊,2016,51(2):9-11.
[5] Okabe H,Obama K,Tsunoda S,et al.Advantage of completely laparoscopic gastrectomy with linear stapled reconstruction: a long-term follow-up study〔J〕.Ann Surg,2014,259(1):109-116.
[6] 余佩武,羅華星.腹腔鏡胃癌手術規范化實施的策略與技術〔J〕.中華消化外科雜志,2015,14(3):179-182.
[7] Omori T,Masuzawa T,Akamatsu H,et al.A simple and safe method for Billroth Ⅰ reconstruction in single-incision laparoscopic gastrectomy using a novel intracorporeal triangular anastomotic technique〔J〕.J Gastrointest Surg,2014,18(3):613-616.
[8] 袁 紅,戴 鋒,汪江平,等.胃十二指腸三角吻合術應用于胃癌全腹腔鏡遠端胃切除術的可行性分析〔J〕.腹腔鏡外科雜志,2015,20(10):729-733.
[9] 高 波,黃慶興,董劍宏.三角吻合技術在全腹腔鏡下遠端胃癌根治術消化道重建中的臨床研究〔J〕.中華胃腸外科雜志,2017,20(1):73-78.
[10] 涂建成,方 健,黃 龍,等.全腹腔鏡下胃十二指腸三角吻合術近期療效評價〔J〕.交通醫學,2014,28(6):691-692.
[11] Lee MS,Ahn SH,Lee JH,et al.What is the best reconstruction method after distal gastrectomy for gastric cancer?〔J〕.Surg Endosc,2012,26(6):1539-1547.
210048 南通大學附屬南京江北人民醫院
10.3969/j.issn.1001-5930.2017.10.053
R735.2
B
1001-5930(2017)10-1738-03
2017-05-05
2017-06-19)
(編輯甘艷)

