神經外科醫療風險預警指標研究
——伍 琳 許 蘋 連 斌
神經外科醫療風險預警指標研究
——伍 琳1,2許 蘋3連 斌1*
目的探討神經外科患者發生醫療風險的臨床預警指標,為建立神經外科醫療風險預警系統提供依據。方法將某院神經外科2005年-2015年發生的65例手術糾紛患者作為研究對象,選取同期入科、未發生醫療糾紛的109例手術患者作為對照組,從醫院信息系統收集患者年齡、診斷、手術級別等資料,篩選21個醫療風險關鍵指標,運用X2檢驗進行單因素分析,選取有統計學意義的指標進行二分類Logistic回歸分析。結果X2檢驗結果顯示,入院診斷、GCS評分等13個指標有統計學意義(P<0.05)。二分類Logistic回歸分析顯示,GCS評分、并發癥、顱內感染等7個指標是神經外科醫療風險發生的危險因素。結論所選指標均為神經外科患者臨床指標,具有易提取、可量化、敏感度高等特點,可為建立神經外科醫療風險預警系統提供科學、可靠的依據。
神經外科;醫療風險;預警;指標
First-author's address Oriental Hepatobiliary Surgery Hospital, Second Military Medical University, Shanghai,200433, China/Navy General Hospital,Beijing,100048,China
醫療風險預警即對醫療服務全過程實施動態監測,對一切不安全因素如醫療事故、醫療糾紛、醫療意外、并發癥等進行分析、預測和預警[1]。神經外科急診多、病情危重、手術復雜,醫療風險問題十分突出[2]。本研究旨在探討神經外科醫療風險高危因素,為建立神經外科醫療風險預警系統提供依據。
1 資料來源與方法
1.1資料來源
收集海軍總醫院神經外科2005年-2015年發生的65例手術糾紛患者,作為糾紛組,其中男性34例(52.31%),女性31例(47.69%),平均年齡46.52±17.26歲。采取隨機抽樣方法,選取與糾紛組患者同期入科、第一診斷相同的109例非糾紛手術患者,作為對照組,其中男性52例(47.71%),女性57例(52.29%),平均年齡48.41±18.36歲。納入標準:患者入院接受過手術治療;住院期間醫療風險發生原因與神經外科醫療工作直接相關。排除標準:患者以復查、化療、放療等原因入院,未經過手術治療;住院期間醫療風險發生原因與神經外科醫療工作不直接相關。通過醫院信息系統提取患者年齡、性別、診斷、GCS評分、住院天數等資料。
1.2研究方法
本研究前期通過文獻查閱和專家咨詢,篩選了神經外科醫療風險3類共21個關鍵指標:(1)患者基本信息,如性別、年齡、婚姻狀況、教育程度、醫保類別等;(2)疾病因素,如入院診斷、GCS評分、手術類別、手術分級、麻醉等級、手術次數、術中出血量、并發癥、顱內感染、非計劃二次手術、病情危重、住院次數、住院天數、輸血制品總量等;(3)出院信息,如出院結果、醫療費用。對21個指標進行單因素和多因素分析,篩選有意義的神經外科醫療風險預警指標。
1.3設定指標閾值(表1)
1.4統計分析方法
采用Excel 軟件經雙人核對錄入數據建立數據庫,運用SPSS 23.0統計軟件進行統計學分析。采用配對樣本X2檢驗進行單因素分析,選取有統計學意義(P<0.05)的指標進行多因素分析。以是否發生糾紛為因變量,以入院診斷、昏迷評分、麻醉等級、手術次數、醫療費用、出院結果等21個指標為自變量,進行二分類Logistic回歸分析,納入標準0.05,排除標準0.10,檢驗水準α=0.05。
2 結果
2.1單因素分析結果
X2檢驗結果顯示,入院診斷、GCS評分、麻醉等級、手術次數、術中失血量、并發癥、顱內感染、非計劃二次手術、病情危重、住院天數、輸血總量、醫療費用、出院結果等13個指標有統計學意義(P<0.05),而患者性別、年齡、婚姻狀況、教育程度、醫保類型、手術類型、手術分級、住院次數等8個指標尚不能證明對神經外科醫療風險發生有影響(P>0.05)。
表1變量賦值情況

變量賦值性別男=1,女=0年齡(歲)≤20=1,21~40=2,41~60=3,>60=4婚姻狀況未婚=0,已婚=1教育程度文盲/小學=1,初中/高中=2,大學及以上=3醫保類別沒有=0,有=1入院診斷單一診斷=0,復雜診斷=1GCS評分(分)*15=1,13~14=2,9~12=3,3~8=4手術類別立體定向手術=0,開顱手術=1手術分級△Ⅰ級=1,Ⅱ級=2,Ⅲ級=3,Ⅳ級=4麻醉等級☆ Ⅰ級=1,Ⅱ級=2,Ⅲ級=3,Ⅳ級=4,Ⅴ級=5,Ⅵ級=6手術次數(次)1=1,2=2,3=3,≥4=4 術中出血量(ml)○<1000=0,≥1000=1并發癥無=0,有=1顱內感染無=0,有=1非計劃二次手術無=0,有=1病情危重●無=0,有=1住院次數(次)1=1,2=2,3=3,4=4,≥5=5住院天數(天)◎<36=0,≥36=1 輸血制品總量(ml)○<1000=0,≥1000=1出院結果出院=0,死亡=1醫療費用(元)<100000=0,≥100000=1
注:*GCS評分通過對患者睜眼反應、語言反應、肢體運動3個方面進行評分,分數加總即為昏迷指數。本研究參照國際統一標準:15為滿分,13~14為輕度昏迷,9~12為中度昏迷,3~8為重度昏迷。△手術分級參照原衛生部2012年版手術分級目錄[3]。☆麻醉等級參照美國麻醉醫師協會麻醉分級標準[4]。○神經外科手術患者80%輸血總量小于1 000ml,將閾值定為1 000ml。●病情危重以醫生下達病重、病危醫囑為準,閾值定為有或無。◎由于對照組有90%以上的患者住院天數<36天,將住院天數分類閾值設定為36天。
2.2多因素分析結果
2.2.1 回歸模型 對X2檢驗有統計學意義的13個變量進行二分類Logistic回歸分析,自變量采用逐步法進入方程,逐步法中選擇向前Wald,建立回歸方程Y=-8.157+2.341X昏迷評分+1.571X并發癥+1.443X顱內感染+2.288X非計劃二次手術+2.858X住院天數+3.207X醫療費用+1.990X出院結果,見表2。由回歸模型可見,最終納入GCS評分、并發癥、顱內感染、非計劃二次手術、住院天數、醫療費用、出院結果7個指標,說明這7個變量與醫療風險有顯著關系(P<0.05)。其他變量沒有進入方程,說明其對發生糾紛的回歸系數不顯著(P>0.05),但不能說明這些變量對發生醫療風險有影響。回歸模型受試者工作特征曲線下區域面積為0.958,置信區間為(0.925,0.990),對應漸近顯著性為0.000,達到顯著水平,說明預測準確率高。
2.2.2 各指標的影響 根據回歸模型可見,進入模型的7個變量回歸系數均大于0,說明這7個指標均為神經外科醫療風險危險因素。根據7個變量的OR值可見,昏迷評分、住院天數、醫療費用3個變量的OR值最高,分別為10.388、17.422、24.694,即對于神經外科手術患者,在其他條件均衡的情況下,昏迷等級高的患者發生醫療風險的可能性是昏迷等級低的患者的10.388倍,住院天數大于36天的患者發生醫療風險的可能性是住院天數小于36天的患者的17.422倍,醫療費用超過10萬元的患者發生醫療風險的可能性是醫療費用未超過10萬元的患者的24.694倍,反映了這3個指標對神經外科醫療風險影響較大,需重點關注。
3 討論
3.1本研究的創新性和實用性
醫療風險管理的核心是將未來風險事項的影響控制在最低程度[5]。就我國目前的醫療水平而言,臨床工作中迫切需要制定具體的預防措施,以盡可能避免或降低醫療風險的發生。外科圍手術期相關糾紛遠高于非手術科室[6],實施外科圍手術期醫療風險預警管理是目前研究的當務之急。本研究將神經外科手術患者的一般信息與專科評分相結合,突出專科特征,納入了神經外科手術患者從入院到出院全過程的醫療風險預警指標,篩選的7個指標均在科室醫療信息系統中可隨時提取且具體、可量化,便于及時監測預警,對醫療風險發生進行前瞻性分析,具有可操作性,為建立神經外科醫療風險預警系統提供了依據,真正實現了醫療風險預警的“關口前移”。
表2醫療風險預警指標二分類Logistic回歸分析結果
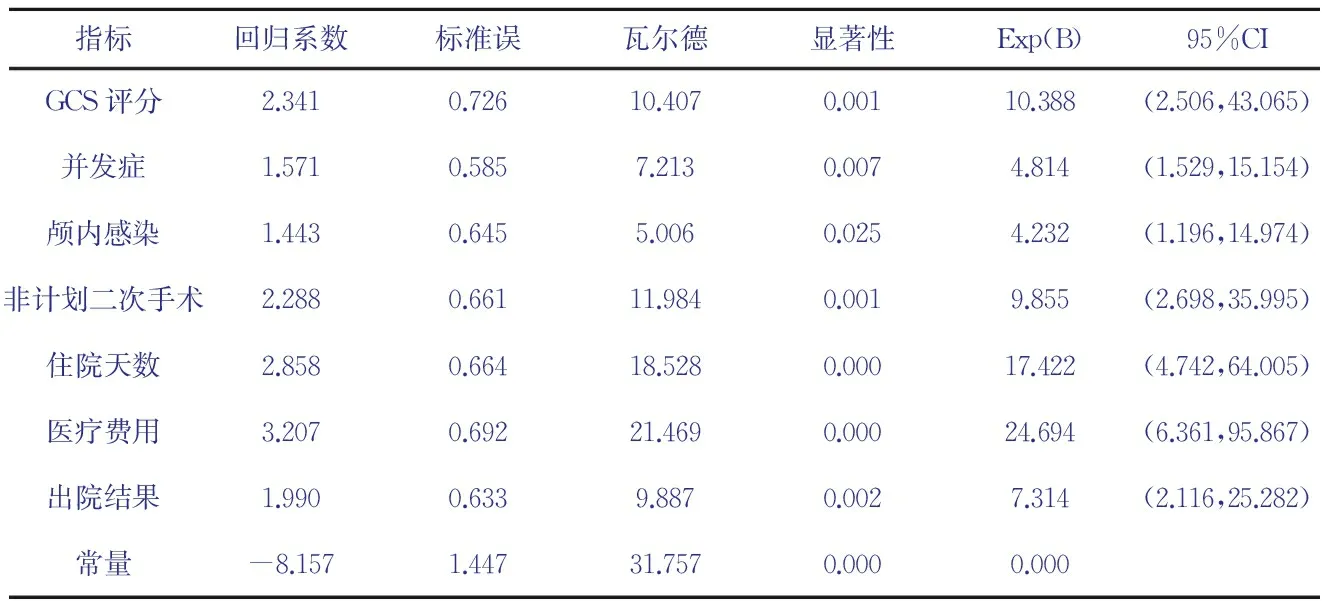
指標回歸系數標準誤瓦爾德顯著性Exp(B)95%CIGCS評分2.3410.72610.4070.00110.388(2.506,43.065)并發癥1.5710.5857.2130.0074.814(1.529,15.154)顱內感染1.4430.6455.0060.0254.232(1.196,14.974)非計劃二次手術2.2880.66111.9840.0019.855(2.698,35.995)住院天數2.8580.66418.5280.00017.422(4.742,64.005)醫療費用3.2070.69221.4690.00024.694(6.361,95.867)出院結果1.9900.6339.8870.0027.314(2.116,25.282)常量-8.1571.44731.7570.0000.000
3.2神經外科醫療風險預警指標分析
GCS評分是神經外科最常用、最具代表性的臨床評估指標。分數越低,患者昏迷程度越重,預后越差,評分3分提示腦死亡或預后極差。發生手術并發癥、顱內感染、非計劃二次手術均提示患者的復雜病情可能導致不理想結局。較長的住院天數和較高的醫療費用提示更多并發癥發生的可能并影響術后康復進程,對于未納入醫療保險或醫療保險報銷比例低的患者更可能引發醫療糾紛。患者最終的死亡往往使家屬難以接受,是醫患雙方最不愿意面對的結局。這7項指標分值越高,提示患者的預后和結局不良,住院時間延長,醫療費用增加,越容易導致醫療糾紛。其中,GCS評分、住院天數、醫療費用3項指標的OR值最高,對醫療風險發生影響較大,應引起足夠重視。
3.3應建立神經外科醫療風險預警信息系統
神經外科作為高風險科室,應根據現有研究成果及具體應用實際,全面建立系統的專科醫療風險預警系統;應提高院方的重視程度,建立健全醫療風險預警管理組織機構及崗位責任體系,建立不良事件上報系統,開發應用患者安全技術,建立執業保險等。本研究利用統計學方法,結合管理學理論及專科評估指標,建立了神經外科醫療風險危險因素模型,篩選出7個醫療風險預警指標,為醫療風險預警提供了科學、敏感、實用的臨床監控指標。下一步擬建立神經外科醫療風險預警信息系統,減少人工填報方式,計算機可自動識別風險因素,發出預警[7]。將7個關鍵指標及其閾值制成軟件,與醫院醫療信息系統結合,實時監控住院患者各指標的動態變化,設立科室醫療風險預警管理專員,一旦發現突破閾值指標,及時通知責任醫療組負責人,采取干預措施,必要時上報醫療風險管理部門,采取應急處理預案,降低醫療風險發生率。
3.4今后研究方向
本研究旨在探討神經外科患者發生醫療風險的臨床預警指標,所篩選的7個臨床指標均與患者疾病相關聯,在其他相關信息不易獲得、提取時,利用本研究的模型去甄別醫療風險高危人群具有重要意義。研究采用回顧性分析方法,所收集數據均為1家醫院神經外科的患者信息,可能導致樣本選擇偏倚,不能代表神經外科患者的總體。同時由于數據收集的限制和統計分析的過程,也可能遺漏一些重要的信息,有待進一步擴大樣本量研究。此外,部分指標閾值的設定是根據專家的經驗,因此閾值的適用性需要進一步研究確定。
[1] 許 蘋, 孔令曼, 秦 婷,等. 建立醫療風險預警機制的若干構想[J].中國衛生質量管理, 2006, 13(1):9-11.
[2] 曾祥富, 張貽秋. 強化神經外科醫師責任心 避免醫療糾紛發生[J].中華神經外科疾病研究雜志, 2007, 6(6):561-562.
[3] 中華人民共和國.醫療技術臨床應用管理辦〔EB/OL〕.(2009-03-02)〔2012-06-20〕.http//www.moh.gov.cn.
[4] 莊心良,曾因明,陳伯鑾.現代麻醉學(上冊)[M].3版.北京:人民衛生出版社,2003:792-793.
[5] 陳 潔, 王金環. 醫療風險的預警指標確定和矩陣量化分析[J].中國現代醫學雜志, 2012, 22(14):104-112.
[6] 李 影, 胡志強, 韓占龍,等. 500件司法鑒定醫療糾紛案件研究[J].中國醫院, 2015(1):5-6.
[7] 邱雨婷, 王 強.醫療風險預警軟件系統的運用研究[J].中國管理信息化, 2016, 19(9):178-179.
Objective To explore the clinical early warning index of medical risk in neurosurgical patients, and to provide evidence for establishing neurological medical risk early warning system. Methods A total of 65 patients with surgical complications from 2005 to 2015 were selected as the subjects, and 109 patients with no medical disputes were selected as control. The age, diagnosis, operation level and other information were collected from the hospital information system. 21 key indicators on medical risk were screened, the Chi-square test was used for univariate analysis, and the indicators with statistical significance were further analyzed by the dichotomy logistic regression analysis. Results A total of 13 indicators, including the admission diagnosis, GCS score, etc., showed statistically significant (P<0.05). The logistic regression analysis showed that GCS score, complication, intracranial infection and other seven indicators were risk factors for neurosurgical medical risk. Conclusion The selected indicators are clinical indicators of neurosurgical patients, with characteristics of easy extraction, being quantified, with high sensitivity, which can provide a scientific and reliable basis for the establishment of neurological medical risk early warning system.
Neurosurgery; Medical Risk; Early Warning; Index
10.13912/j.cnki.chqm.2017.24.5.07
伍琳1,2許蘋3連斌1*
連斌
1 第二軍醫大學東方肝膽外科醫院 上海 200433 2 海軍總醫院 北京 100048 3 第二軍醫大學衛生勤務學系 上海 200433
EarlyWarningIndexofNeurosurgicalMedicalRisk/WULin,XUPing,LIANBin.//ChineseHealthQualityManagement,2017,24(5):17-19
連斌第二軍醫大學東方肝膽外科醫院主任醫師
E-mail:lb801@163.com
2016-12-16
責任編輯:吳小紅

